中国每年有50万人人体试验新药 受试者缺乏保护
您想在4天之内赚3000块钱吗?
相信不少人都会作出肯定的回答。就读于北京第二外国语大学的曾小蕊(化名)也不例外。不过,她看到这则招聘启事的落款时犹豫了。这是一家医药公司招募受试者的广告,招募对象是身体健康的大学生。“这和寻找小白鼠有什么区别?”曾小蕊忍不住说。
如果缺乏法律法规的保护,参与临床药物试验的受试者,可能还不如受到动物保护组织关注的小白鼠。近日,我国首个受试者保护工作体系在北京大学正式成立,其中包括数据安全监测委员会、生物安全委员会、利益冲突与科研诚信办公室等机构。
“受试者保护工作体系可以更好地尊重和维护受试者作为人的基本权利。”北京大学生物医学伦理委员会主任委员、医学伦理学教授丛亚丽说。
我国每年有800多种新药进行人体试验,涉及人群约50万人
“每个人都可能成为受试者。”丛亚丽这样解释建立受试者保护工作体系的初衷。
在这位从事受试者保护工作近10年的教授看来,只要参与了研究就是受试者。其中不仅包括参与临床试验的志愿者,也包括由于医患压力等原因加入受试者行列的患者。丛亚丽解释说,不少患者会认为,如果不参加主治医生主持的临床试验,“他肯定不会好好治我的病”。
一般来说,新药必须经过基础研究、动物试验和人体临床试验等规定程序后,才能上市。在临床试验中,研究人员通过主动干预或者完全不干预的手段,在受试者身上进行新式药品、治疗方式等试验,通过数据分析、症状观察,获取相关信息。
近年来,我国药物临床试验项目剧增,一项研究涉及的受试者少则几十名,多则上万名。数据显示,我国每年有800多种新药进行人体试验,涉及人群约50万人。关于受试者,民间有一个十分形象的称呼——“药人”。
从上世纪中叶起,随着医学和行为学研究中许多问题的不断发现,保护医学研究受试者逐渐进入公众视野。其中最著名的莫过于美国“塔斯基吉梅毒试验”。自1932年起,美国公共卫生署以免费治疗梅毒为名,将500名完全不知情的非洲裔黑人当做试验对象,秘密研究梅毒对人体的危害。实际上,这些受试者没有得到任何治疗。这一项目直到1972年被媒体曝光才终止。当时,参与试验的患者中已有28人直接死于梅毒,大约100人因梅毒并发症而死亡,40人的妻子受到传染,19名子女在出生时就染上梅毒。
1964年公布的《赫尔辛基宣言》则被视为临床研究伦理道德规范的基石。其中规定:“医学研究只有在受试人群能够从研究的结果中受益时才能进行。”
北京大学临床药理研究所所长吕媛告诉记者,在中国,受试者保护工作从上个世纪90年代才刚刚起步,一切都“不够成熟”。
此前,只有生物伦理委员会承担受试者保护工作的重任。目前,我国只有较大规模的医学院校、研究机构和三甲医院,才设置专门的生物伦理委员会。按照规定,临床试验开始之前,研究组须提前向所在机构的生物伦理委员会提交研究报告。研究报告包括研究方法、目的、受试者人数等。试验的每一步都必须进行详细计划,包括药品的构成、试验中药品剂量的变化等。只有生物伦理委员会同意研究方案之后,临床试验才可以正式进行。
“但生物伦理委员会起到的作用十分有限。”丛亚丽说,“保护不仅远远不够,甚至有些虎头蛇尾。”
她承认,由于缺乏有效的监督,临床试验中会出现一些问题。比如一些研究组会擅自修改研究步骤;试验数据甚至存在造假的嫌疑;而受试者和研究组签署的《知情同意书》在关键时刻也无法起到保护受试者的作用。只有较少的伦理委员能够坚持持续审查,但对研究过程的控制依然“无力”。
受试者就像没有任何保护的高低杠运动员
这样的情况下,受试者正如曾小蕊所比喻的,成了高低杠运动员,在没有任何保护措施的情况下完成各种高难度动作。
一名药人向媒体透露说,自己试验前问医生是否有副作用,对方安慰他“没有任何后遗症及副作用”,可以“放心地配合试验”。后来他发现自己鼻子有时流血,并且时常出虚汗,稍微运动一下就喘不过气来,他才知道自己服用的药物具有抗凝固作用。
这在受试者保护体系完善的情况下是难以想象的。比如,美国在审核受试者资格上有着严格的规定。如果一个研究组中出现不合格的受试者,该试验结果将不会得到承认。新药品在申请上市许可时,将会遭到拒绝。
大部分研究机构都会有一份随时可用的志愿者名单。除此之外,研究者可以在门诊厅或手术室张贴布告,但类似“4天之内赚足3000元”之类的广告词是被严厉禁止的。
然而,由于受试者保护工作体系的不健全,中国的受试者构成十分复杂,职业受试者、大学生甚至医疗工作人员都是重要组成部分。
一些商人嗅到巨大的商业利益,一条受试者、中介与试验机构的食物链逐步形成。根据曾小蕊提供的联系方式,中国青年报记者找到招募大学生受试者的中间人刘乐(化名)。他是北京市海淀区某高校的应届毕业生。
刘乐私下透露,这些中介有的是以注册公司的方式,更多的还是个人行为。一些“试药中介”本身与医院、研究组的负责人有熟悉的关系,他们拥有稳定的受试者资源,能在短期内为各个研究项目,迅速找到受试者。通过“牵线搭桥”,“试药中介”往往收取一定的提成,一般是受试者报酬的25%~30%,有时甚至高达40%。据粗略估算,仅在北京,就有将近7000名职业受试者穿梭于各大医院之间。
“职业受试者无法反映药品的真实疗效。”一位不愿透露姓名的协和医院临床专家说。他表示,医药厂商、研究机构更倾向于利用高校的学生进行医学试验。因为大学生大多没有不良嗜好,并且在文化素质、身体健康状态上都更符合要求。
丛亚丽告诉记者,医护人员也是特殊的受试者。他们具备一定的专业知识,对临床试验中的症状能够进行有效的控制。因此,在新药物的一期试验中,医护人员也往往加入进来。而在一期试验中,医生通过不断改变药物的剂量,测试新药品在人体上的临床反应,安全系数较低,对人体的危害性较大。
“系统地保护受试者的合法权益十分紧迫。”她顿了顿说。
2008年美国批准的10个新药中,没有一个受试者是美国人
2003年,34名艾滋病患者参与了地坛医院的一项药物试验,在6个月的观察期内有4人死亡。两年后,这些患者向其中一个项目单位的伦理审查委员会发出公开信,要求委员会审查此次药物试验涉及的伦理和法律问题,并提出了对所有参与药物试验的患者给予生活费、误工费和营养费的补助请求。后来经过《中国新闻周刊》的调查,这次试验并没有获得国家药监局的批准。这种来自美国的药物只是在保加利亚和墨西哥完成了人体试验。
这一事件引发了是否应该为跨国药厂在中国试药设置门槛的争论。根据美国卫生及人道事务部发布的报告,2008年美国批准的药物中80%是在国外进行人体试验的,所有参与人体试验的受试者中78%是在国外招募的。其中批准的10个新药完全是在国外进行试验的,没有一个受试者是美国人。
有专家认为,医药巨头瞄准中国的根本原因在于欧美进行试药风险极高,甚至追溯20年前的临床试验事故,赔偿数额都达到了数千万美元。相比之下,前文提到的艾滋病患者的赔偿要求居然只是10元人民币一天的误工补助,还有人提出一只母鸡或一斤鸡蛋之类的标准。
值得欣慰的是,近年来,国内对于受试者保护工作的关注度越来越高。2007年初,卫生部印发了《涉及人的生物医学研究伦理审查办法(试行)》,旨在规范涉及人的生物医学研究和相关技术的应用,保护人的生命和健康,维护人的尊严,尊重和保护人类受试者的合法权益。
从今年3月开始,丛亚丽和一些研究人员,投入到中国首个受试者保护工作体系的准备工作中。
“北京大学受试者保护工作体系吸取了国内外的先进经验,在这一基础上设计完成。”丛亚丽表示,这个工作体系由近50名工作人员组成,他们都具有专门的受试者保护工作经验。
北大医学部副主任方伟岗介绍说,北京大学受试者保护工作体系将通过为研究者提供培训、对研究方案进行伦理审查、对研究过程进行伦理监督、对未来临床和科研领导者进行能力培养、维护科研的诚信等,给受试者提供全方位的保护。
一位工作人员私下表示,他们希望通过这个受试者保护工作体系,真正地帮助“那些处于弱势地位”的受试者。
也许不久之后,曾小蕊将不再在学校的宣传栏里,遇见那些让她“震惊”的广告。招募受试者,并不是“做交易”,更不是“寻找小白鼠”。
-
焦点事件
-
焦点事件

-
焦点事件

-
焦点事件

-
科技前沿

-
焦点事件

-
焦点事件

-
企业风采
-
企业风采
-
市场商机

-
企业风采

-
焦点事件
-
焦点事件

-
焦点事件

-
招标采购

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
企业风采

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
项目成果
-
焦点事件

-
科技前沿

-
会议会展

-
焦点事件

-
焦点事件

-
焦点事件
-
科技前沿

-
焦点事件

-
科技前沿

-
科技前沿
-
焦点事件

-
会议会展

-
焦点事件

-
精英视角

-
焦点事件

-
焦点事件

-
焦点事件

-
企业风采
-
焦点事件

-
科技前沿
-
科技前沿
-
焦点事件

-
项目成果
-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件
-
项目成果
-
焦点事件

-
焦点事件
-
焦点事件
-
焦点事件

-
科技前沿
-
项目成果
-
焦点事件
-
焦点事件
-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件
-
焦点事件

-
焦点事件
-
焦点事件
-
焦点事件

-
焦点事件

-
焦点事件
-
焦点事件
-
焦点事件

-
焦点事件
-
焦点事件

-
焦点事件

-
项目成果
-
焦点事件

-
科技前沿
-
焦点事件

-
焦点事件
-
焦点事件

-
焦点事件

-
焦点事件

-
项目成果

-
焦点事件

-
焦点事件

-
焦点事件
-
项目成果

-
焦点事件

-
焦点事件
-
焦点事件
-
焦点事件

-
项目成果

-
焦点事件

-
焦点事件

-
焦点事件

-
政策法规

-
项目成果
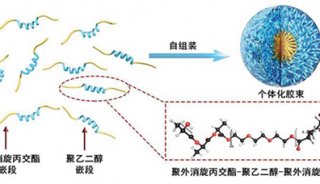
-
焦点事件

-
科技前沿
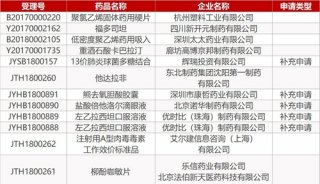
-
科技前沿
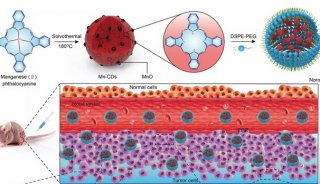
-
焦点事件
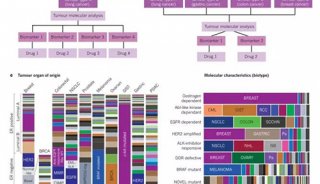
-
项目成果