以皮疹为首发症状的组织细胞坏死性淋巴结炎病例分析
患者女,28岁,全身红斑伴瘙痒2周,关节痛1周。就诊 前2周无明显诱因两前臂起密集绿豆大小红斑,逐渐蔓延至 四肢、躯干、颜面部,偶有瘙痒,无发热、心慌、胸闷、关节痛等 不适,在外院诊断为荨麻疹,具体用药及剂量不详,症状缓 解,但仍有新发皮疹。1周前,自觉四肢大关节屈侧疼痛,肌 肉酸痛,于2015年11月3日就诊于我院骨科,诊断:痛风? 查白细胞13.3×109/L,中性粒细胞比例0.77,淋巴细胞比例 0.17,C反应蛋白50.0 mg/L,红细胞沉降率35 mm/1 h,抗溶血 性链球菌素“O”<25.0 IU/ml(参考值0~200 IU/m1),类风湿 因子<20.0 IU/ml(参考值<30 IU/m1),尿酸333 Ixmol/L(参 考值140~400 txmo]]L)。口服罗红霉素每天2粒,症状未见 好转,于11月9 Et来我院皮肤科住院治疗。体检:浅表淋巴 结未扪及肿大,各系统未见异常。皮肤科检查:面部散在片 状红斑,形状不规则,压之褪色,双上眼睑轻度水肿;四肢、躯 干散在或密集分布红斑,绿豆至蚕豆大小,部分融合,划痕征 (±)。见图1。
实验室检查:白细胞17.5×1 09/L,中性粒细胞比例0.89, 淋巴细胞比例0.07,单核细胞比例0.03(参考值0.03—0.10), 红细胞3.78×10“/L,红细胞沉降率118 mm/1 h。白蛋白
38.3 g/L(参考值40~55 g/L),前白蛋白0.10 g/L(参考值 0.2—0.4 geL)。凝血功能:纤维蛋白原8.66 g,L(参考值2— 4.98 g/L)。尿液分析:尿隐血+、红细胞45.4个/“l(参考值 0~25.0个/txl);血IgE 0.397 mg/L(参考值0—0.240 mg/L)。 肾功能、电解质、血糖、风湿全套、大便常规正常。白细胞介 素6为55.5 rig/L(参考值0~7.0 ng/L),肌红蛋白<21.00斗g,L
(参考值25~58斗班),乳酸脱氢酶259 U/L(参考值109— 225 U/L),仅羟丁酸脱氢酶196 Iu几(参考值76~195
IU/L)。 游离四碘甲腺原氨酸(FT4)22.37 pmol/L(参考值12— 22 pmol/L);乙型肝炎病毒表面抗体定量601.70
IU/L(参考 值<10 IU/L)。大便培养:菌群失调革兰染色阳性球菌(+); 铁蛋白>2 000斗g/L(参考值13~150
ixg/L);粒细胞CD64指 数检测:白细胞CD64指数6.44(参考值0~3.18);T细胞酶联
免疫斑点试验(T.SPOT)、血细菌培养+药物敏感性试验、尿 细菌培养+药物敏感性试验、抗溶血性链球菌素“O”、EB病
毒抗体、巨细胞病毒抗体、早期类风湿因子抗体、血管炎和抗 磷脂综合征相关指标、梅毒螺旋体抗体、丙型肝炎病毒抗体、 人免疫缺陷病毒抗体、血B2微球蛋白(132.MG)、血液疟原虫 检查均正常。心电图正常。胸部CT:左肺下叶纤维变性灶。超声检查:双侧颈部大血管旁、右侧锁骨上区、左侧腋窝 均可见部分增大的淋巴结。心脏彩超:心内结构及各瓣膜活 动未见明显异常,心动过速。腹部彩超及妇科彩超正常。骨 髓涂片检查:偶见异形淋巴细胞、吞噬网状细胞,余未见明显
异常,骨髓培养未见细菌生长。 人院第16天颈部淋巴结组织病理:淋巴结大部分结构 正常,滤泡间区局部见增殖区,可见碎屑样坏死(图2)。免
疫组化:CD21(滤泡网+),CD3(滤泡间+),CD20(滤泡+),
CD68(+),Bel一2(生发中一64,b+),CDl0、Bcl.6(生发中心少
量+),Ki67(30%+),CD4(+),CD8(+),CD56(一),CD45RO (+),髓过氧化物酶部分(+),CDl23(+)。
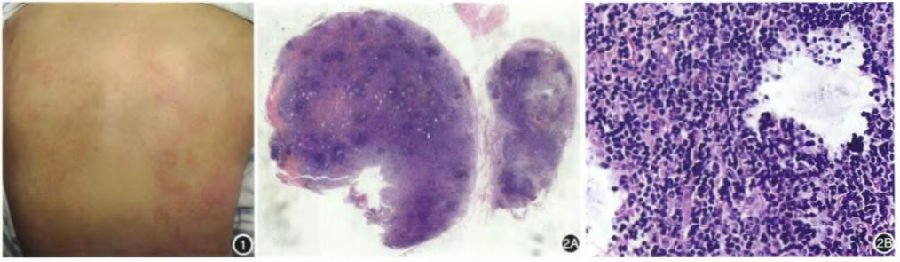
图1患者背部散在或密集分布红斑,绿豆至蚕豆大小,部分融合 图2颈部淋巴结活检淋巴结大部分结构正常,滤泡间区局部见 增殖区,可见碎屑样坏死(2A:HE×50;2B:HE×200)
诊断:组织细胞坏死性淋巴结炎(histiocytic necrotizing lymphadenitis。HNL)。
治疗:人院后予以抗感染(阿奇霉素)、抗过敏(复方甘草 酸苷、葡萄糖酸钙、维生素C、硫代硫酸钠)、外用药物及对症 支持治疗。入院第5天关节痛缓解,但患者间断发热,体 温>38℃,伴咽痛、盗汗,同时颈部淋巴结可扪及肿大,无疼 痛感,呈串珠状,体积可随体温升高而增大,皮疹时有时无, 与体温无明显关系。根据实验室检查结果,请感染内科医生 会诊,调整抗感染治疗方案(左氧氟沙星、头孢哌酮舒巴坦 钠)治疗2周,仍反复午后发热,呈弛张热,最高40.4℃,予以 乳酸钠林格溶液补液、物理降温可降至正常。发热期间反复 行血液厌氧菌+需氧菌培养阴性,降钙素正常,暂时排除血 源性细菌感染可能性。进一步行骨髓涂片检查及培养,均正 常,排除血液系统感染及肿瘤可能性。因颈部淋巴结肿大, 行颈部淋巴结活检+组织病理检查,根据术后病理及免疫组 化结果,考虑HNL,排除成人Still病。遂停用抗菌药物,继续 予以复方甘草酸苷抗过敏、肌酐补充能量等治疗。入院第 20天患者体温逐渐恢复正常,咽痛缓解,颈部淋巴结逐渐变 小,复查血常规较前明显好转,排除真菌感染可能性,患者要 求出院。电话随访患者,述出院2个月后再次发热,伴关节 痛、淋巴结肿大,口服中药后缓慢缓解(具体用药及剂量不 详),至今未见复发。
讨论
HNL是一种良性自限性疾病,常以颈部淋巴结肿 大疼痛为首发症状,很少出现皮疹。目前病因不明,可能 与病毒感染或感染后高敏感状态有关。也有学者认为是自身免疫性疾病的表现之一,而非一种独立性疾病,亦有学 者认为是一种可与SLE、抗磷脂综合征等自身免疫性疾病并 发的独立性疾病。主要临床表现为:①发热,多呈弛张热; ②淋巴结肿大,以颈部淋巴结肿大多见,呈串珠状,与周围无 粘连,直径多<3 cm,淋巴结肿大随发热高低而增大或缩小, 可伴或不伴有疼痛感,可伴有咽痛;③白细胞多一过性减少, 淋巴细胞比例增加,红细胞沉降率增快,血和骨髓培养阴性; ④抗生素治疗无效,糖皮质激素疗效好;⑤大部分患者无皮 疹;⑥依靠淋巴结活检和术后病理检查诊断;⑦预后良好,多 为自限性,病程1.2个月。淋巴结组织病理特点:①淋巴结 皮质区、副皮质区散在或大片状不同程度的碎屑性坏死,可 见明显核碎片;②坏死区周围组织细胞、免疫母细胞增生,无 Langerhans细胞;③无中性粒细胞、嗜酸l生粒细胞浸润[61。临 床上需与成人Still病、淋巴瘤、淋巴结结核相鉴别。 HNL皮肤组织病理表现多样,因此单靠皮损组织病理检 查很难做出诊断,大部分皮损组织病理可表现为:真皮淋 巴样组织细胞浸润,表皮角质形成细胞坏死、核碎裂,基底层 空泡样改变,真皮乳头水肿等。在伴有皮肤症状的HNL中, 仅少数病例以皮疹为首发。本病是一种自限性疾病,多可自 愈,抗生素治疗无效,对糖皮质激素治疗敏感,复发率低,仅 3%一4%[8]。本例患者未使用糖皮质激素治疗,3周后痊愈。
参考文献。







