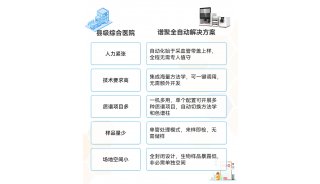
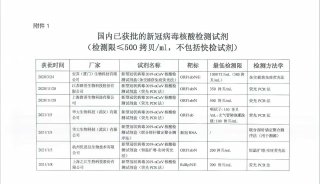
请回答,卫健委的2018
2018年新一轮的国家行政机构大部制改革,无疑是影响医药领域未来最大的变量。此轮改革中,如果说国家医疗保障局(以下简称“医保局”)是“横空出世”,劈开了国家医保作为主动支付方的新纪元,那么国家卫生健康委员会(以下简称“卫健委”)的诞生则可谓“四两拨千斤”,“健”一字所代表的“健康”无疑统摄全局一切医药卫生领域改革的最终目标和归宿。
没有全民健康,就没有全民小康。“实现全民健康”已经上升为国家意志,而领衔此重任的无疑是改革之后以健康为名的卫健委。
健康不同于治病,涉及诸多方面的因素,是一项浩大工程。如何能将健康落实成为当下可以执行的政策措施?这无疑是大部制改革之后卫健委面临的首要挑战。而在“三定”方案的字里行间中,卫健委便已经在明确限定“实现全民健康”这一终极目标的当下内涵。
无论是职责内涵还是机构、人员构成,新组建的卫健委都发生了深刻变化,一切都旨在,把工作重心从以治病为中心转变到以人民健康为中心。而机构构成作为卫健委的部门骨架,其在改革中的变化更是凸显了这一意旨。
在我国老龄化加剧的大背景下,老年人的健康福利应该得到重视。因此,卫健委担纲了全国老龄工作委员会的日常工作,并代管原来由民政部代管的中国老龄协会,负责拟订应对人口老龄化、医养结合政策措施,保障老年人的健康福利被划入其职责范围之内。与此同时,国家安全生产监督管理总局的职业安全健康监督管理职责也整合入卫健委职责范围中,这意味着职场人的健康问题也成为卫健委关心的话题;特别值得一提的是,新方案中,卫健委被定为工业和信息化部牵头的《烟草控制框架公约》工作职责履约方,与公共健康利益休戚相关的控烟工作终于找到了落地执行人。
卫健委不止在微观的机构构成上进行了革新,其成立后不过3周时间,便正式发布了酝酿许久的2018版《全国健康城市评价指标体系》,这意味着从城市中观层面上,“实现全民健康”在当下也找到了明确的量化定义。
该指标体系分为5个一级指标、20个二级指标及42个三级指标,而卫生资源指标仅占3个二级指标及8个三级指标,其他指标则切入“全民健康”目标。由此,也能看出卫健委从卫生到健康的工作重心转变。
权力范围扩大,职责也相应扩大。无论是医疗服务,药品还有医保支付,主要的实现场景就是医院及互联网医疗,卫健委作为场景的主要监管人,无疑需要协调多方利益关系。在2018年3月发布的政府工作报告中,明确提出在2018年要“实施医疗、医保、医药联动改革,全面推开公立医院综合改革,取消长期实行的药品加成政策,药品医疗器械审批制度改革取得突破。”而三医联动工作中,卫健委统管医院场景,无疑是一切政策落地实施最关键的“命门”。

大部制改革后,卫健委机构名称去掉了“计划生育”字样,加入了“健康”
1
“腾笼换鸟”的“玻璃门”
2018年年初,17种抗癌药经过3轮谈判最终被纳入国家医保目录,17种抗癌药降价幅度达到56.7%,这为将创新药腾挪入国家医保目录开了先例,医保局和企业方都做出了协调让步。随后,2018年下半年,在仿制药一致性评价稳步推进的前提之下“4+7”带量采购国家试点方案落地,仿制药中的利润水分预期未来会被大幅挤压。2018年尾声阶段,国家辅助用药目录也开始征集准备。
医药领域正在推动“腾笼换鸟”,医保资金需要腾挪出更多空间更加合理的使用。而在这场关涉医药、医疗以及医保三方的“乾坤大挪移”中,卫健委无疑是那道“玻璃门”,其与医保局、药监局的工作衔接默契度,直接决定了这场医药大挪移最终取得的效果。
2018年10月11日,医保局举行了成立以来的首场新闻通气会,会上医保局明确表示在17款抗癌药纳入国家医保目录之后,下一步需要协调配合有关部门加强对医生的用药指导,保障抗癌药的采购和合理使用,确保患者11月底前逐步能买到降价后的抗癌药。而这些协调工作关键的对接部门便是卫健委。
通气会后不到1个月时间,卫健委医政医管局便立即发布《通知》表示,医院不得以医疗费用总控、医保费用总控、“药占比”和药品品种数量限制等为由影响谈判药品的供应保障与合理用药需求。这意味着在17个谈判抗癌药突破了卫健委对药品在医院使用的诸多限制,卫健委为进医保的谈判抗癌药开了一道“方便门”。
医药招采领域,2018年最引人注目的莫过于“4+7”带量采购首批品种的尘埃落定。带量采购的核心逻辑,是在保证质量、保证医院对中标产品用量以及医院承诺及时回款的大前提之下,以量换价,压缩药品的价格水分。而“以量换价”的大前提,即保证中标品种用量,无疑需要卫健委的积极配合。
在12月8日召开的“4+7”带量采购新闻发布会上,中国药科大学教授、国际医学商学院副院长丁锦希讲到,集中带量采购虽然是政府引导的采购,但是交易的双方还是医院和企业供应商,所以最终量还是由医院来保证,要在政策上让医院、医生内心有驱动力去选择中标产品。
而带量采购试点办负责人也明确表示,确保中选药品进入医院并得到优先使用,这是国家组织药品集中采购试点成败的关键。医疗保障部门将会同卫生健康部门,健全公立医院的激励约束机制,为中选结果兑现保驾护航。
“4+7”带量采购25个中标品种已出,据带量采购试点办的消息,将在2019年2月底3月初在11个城市陆续落地采购。中标品种能否达到承诺的采购量?如何达到?这无疑是卫健委与医保局2019年配合工作的最大看点。
在2018年尾声阶段,留下来的最大悬念莫过于辅助用药国家目录的筛选及发布,而这也直接关系到国家医保腾出支付资金的空间大小。医保的资金盘子有限,在保证收支情况正常的前提之下,要想将更多的“好药”纳入到医保目录中,有必要清理出安全无效的辅助用药,而清理的前提则是密切监控临床用药情况的卫健委提供辅助用药的名单。
2018年12月8日,国家卫健委发布了即将出台辅助药物国家目录的文件,明确要求各省级 卫 生健康行政部门组织辖区内二级以上医疗机构,将本 机构辅助用药以通用名并按照年度使用金额由多到少排序,形成辅助用药目录,并上报省级卫生健康行政部门。而《医药界》·E药经理人也从相关部门处获悉,全国辅助用药目录目前已基本完成“各地上报环节”进入“评审环节”,目录很快就会正式出台。
卫健委不仅是“腾笼换鸟”工作落地的关键配合者,“腾笼换鸟”工作本身也决定了卫健委部门任务的落实效果。2018年3月发布的政府工作报告中,一项重要的工作任务便是“深化公立医院综合改革,协调推进医疗价格、人事薪酬、药品流通、医保支付改革,提高医疗卫生服务质量”,而医疗服务价格体系改革以及医护人员人事薪酬再分配顺利实施的重要前提之一,便是“腾笼换鸟”工作腾挪出足够多的资金空间。
在“4+7”带量采购会上,国家医保局也回应称,此次国家带量采购的核心精神不是把钱节省下来而已,而是要投入到医院建设,提升医疗服务质量。国家卫健委和国家医保局如何打好政策“组合拳”,使得2019年“4+7”带量采购落地后节约的医保资金能够投入到医院改革,改变医疗服务价格体系及提升医务工作者的薪酬待遇?这无疑也在2019年值得期待。
2
“30%”的新博弈
医药领域的改革进程,总跟一些百分数紧密相关。曾经,这一数字是萦绕在医院头上挥之不散的重要数字。
15%是此前延续许久规定的医院在实际购进药价基础上顺加的最高加价率,这一政策直接滋养了公立医院“以药养医”的运营方式。但2012年开始,国家层面推进公立医院改革逐步取消了公立医院药品加成。到2018年,取消长期实行的药品加成政策已全面在公立医院推开。
一场博弈结束了,新的一场博弈又在开始。现在公立医院最为关心的数字是30%,即是“药占比”的政策红线。2015年发布的城市公立医院综合改革试点指导意见中要求,力争到2017年100个试点城市公立医院药占比(不含中药饮片)总体降到30%左右。但在2018年,这一政策似乎出现了一些变化。
2018年17款抗癌药纳入国家医保目录,虽然经过3轮谈判药价平均降幅为56.7%,但抗癌药本身还是价格昂贵,如果受制于医院不得以医疗费用总控、医保费用总控、“药占比”和药品品种数量等限制,后续在医院场景中落地仍有困难。
国家卫健委随即在11月20日针对谈判降价抗癌药发布了专门的药占比“豁免”政策,规定三级综合医院和各地级肿瘤专科医院,不得以医疗费用总控、医保费用总控、药占比和药品品种数量限制等为由影响谈判抗癌药品的供应保障与合理用药需求。
而在此政策发布之前,就曾有媒体报道,短期内,初定本轮医保准入谈判成功的抗癌药可能不纳入药占比考核范围;长期而言,围绕医保目录的常态化调整机制,需要对公立医院合理用药(尤其是药占比考核)建立长效机制,而不是每次医保目录调整都要争取一次药占比的“豁免政策”。
值 得 注 意 的 是 ,根 据《 医 药界》·E药经理人此前从不同渠道获得的消息显示,国家层面正在研究取消药占比这一政策。而接近政策制定者的相关官员则表示,2019年就会取消。虽然业界对于“药占比”是否会在2019年取消存在争议。但是毋庸置疑的是,由卫健委负责的药物临床评价和监测工作在2018年已经迎来了新的变化。
2018年,卫健委药政司制定的《国家药品临床综合评价总体工作方案(2018~2020)(征求意见稿)》流出,根据该文件,我国将全面建立临床用药综合评价体系,2020年起将建成约100个评价基地。实际上,在2018年底,卫健委已经针对争议颇大的“辅助用药”展开了临床使用监测工作,要求各省市汇报年度使用金额排名前20的辅助用药名单,并最终分析汇总成辅助用药国家目录。
后续,卫健委将如何监测和评价药物的临床使用?“药占比”又是否会在2019年如前所说出现大的变化?
3
基药目录新考题
2018年新组建的卫健委“三定”方案中,一项突出的职责便是“组织制定国家基本药物制度”。2009年,基本药物制度首次问世,恰逢新医改开始,基本药物制度一度被视作为是撬动基层医疗改革的关键制度,而基本药物制度撬动基层医改的支点则是国家基本药物目录。国家基本药物目录每三年修订一次,已经发布的有2009版和2012版,但2015年版基药目录则迟迟未得发布。直到2018年“大部制改革”后卫健委问世,新版国家基药目录才得以重新更新。
2018版基药目录,基本药物品种数量由原来的520种增加到685种,而目录结构尤其得到了优化,突出了常见病、慢性病以及负担重、危害大疾病和公共卫生等方面的基本用药需求,特别注重儿童等特殊人群用药,新增品种包括了肿瘤用药12种、临床急需儿童用药22种,同时也纳入了11个尚未纳入医保目录的药。
比起新制定的目录本身,更为关键的是后续基药目录如何落地执行,这一点在国家基本药物目录2009版和2012版入选药品遭遇的不同境遇上体现得淋漓尽致。2009年版基本药物目录出台后,刚好赶上新一轮的药品集中采购周期,同时,基本医疗机构必须配备使用基本药物的规定,使得入选品种采购量上得到了保证。2012版基本药物目录出台后,药品招标采购迟迟未启动,入选目录的品种则未迎来预想中的利好。
与2009版和2012版相比,新版基药目录面临的落地执行环境更为复杂。大部制机构改革,“三保合一”最终形成了国家医保局,而国家医保局主要职责之一便是制定药品招标政策并监督实施,这意味着新版基药目录最终落地执行需要国家卫健委和国家医保局紧密的配合衔接。与新版基药目录一同出台的《意见》也明确强调了基本药物要和基本医保联动,并建议在医保支付政策、医保资金划拨及医保支付标准方面针对基本药物做一些改革。
2018年新版基药目录的出台无疑是卫健委为自己2019年工作出的一道新考题,后续的落地执行将全面考验卫健委跨部门政策协作的能力。
4
互联网医疗“破冰”
“互联网+医疗”是未来除医院之外最蓬勃发展的就医场景,互联网医疗行业此前因2017年政策突变一度面临寒冬局面,但在2018年国务院及卫健委密集的政策互动下,终于得以“破冰”。4月1日,国务院总理在上海华山医院实地考察盛赞互联网远程医疗。4月12日,国务院常务会议便通过了“互联网+医疗健康发展意见”,然后,4月16日,国新办召开新闻发布会公开介绍“发展意见”精神;4月26日,国家卫健委召开新闻发布会,公布“互联网+医疗健康“实施计划。而到9月12日,卫健委在此基础上分别针对互联网诊疗、互联网医院、远程医疗服务一连发布3份政策文件。
频繁的国家领导人支持以及密集的支持政策发布,这与2017年的情况可谓天壤之别。从2014年到2016年,互联网医疗“从无到有”一度增长迅猛,但在2017年却遭受到了“狙击”。2017年流出的《互联网诊疗管理办法》征求意见稿明确将互联网诊疗活动限制在医疗机构间的远程医疗服务以及基层医疗机构提供的慢性病签约服务,并全面禁止除此之外其他形式的互联网诊疗活动。互联网医疗从业者一度称:寒冬来了。
寒冬之后,有人破冰,而“破冰者”则是国务院及大部制改革后新组建的卫健委。4月12日,国务院常务会议通过了“互联网+医疗健康发展意见”,该意见为首个提及互联网医院的国家政策,明确允许依托医疗机构发展互联网医院,并使用互联网医院作为第二名称。与此同时,此前意见稿中,限制严格的互联网诊疗活动类别也放开“闸门”,允许在线开展部分常见病、慢性病复诊,同时允许医师在掌握患者病理资料后,在线开具部分常见病、慢性病处方。
在此大前提下,卫健委也在自己职责范围之内针对互联网医疗部署了更为细致的政策。9月12日,卫健委连发《互联网诊疗管理办法(试行)》《互联网医院管理办法(试行)》和《远程医疗服务管理规范(试行)》三文,此也为互联网诊疗、互联网医院、远程医疗服务制定的首批实施细则。
虽然实施细则仍存在“互联网诊疗活动应当由取得《医疗机构执业许可证》的医疗机构提供”“不得对首诊患者开展互联网诊疗活动”等诸多限制,但终于对互联网医疗不再采取漠视或“一刀切”的态度,此也展现出卫健委在2018年大部制改革之后,展现出的锐意改革,接纳鼓励新生业态发展的全新风貌。
-
标准
-
企业风采

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
焦点事件

-
实验室动态