鞍区巨大不典型室管膜瘤误诊垂体瘤病例分析
病例男,73岁,认知功能、视力下降1年入院。垂体相关激素水平均处于正常水平。MRI示蝶鞍明显扩大,鞍内见巨大肿块影,边界清晰,大小约57mm×53mm×67mm,肿块向下生长进入蝶窦,向上生长突破蝶鞍膈,双侧侧脑室明显受压,双侧视交叉显示不清,T1WI呈等信号,T2WI呈等信号,DWI呈略高信号,ADC呈等偏低信号,病灶内见多发不规则点片状呈长T1长T2的囊变信号,边界清晰,增强扫描病灶明显不均匀强化,肿块周围见大片状水肿信号影,并呈指状分布于侧脑室周围,左侧侧脑室明显增大,右侧侧脑室受压明显变窄,垂体受压显示不清,中线结构明显向右移位,移动距离约为17mm。
MRI诊断:垂体瘤可能性大。手术所见:肿瘤位于鞍区、左侧侧脑室,可见肿瘤包膜完整,呈粉红色,包膜内肿瘤质软,肿瘤呈囊实性,囊内液体呈淡黄色,肿瘤周围血供丰富,大小约为6 cm×5 cm×5 cm,肿瘤与周围脑组织分界不清,垂体受压变扁,肿瘤与垂体边界粘连严重、两者分界不清,与大脑中动脉、大脑前动脉分界不清、粘连。病理免疫标记物检测结果:GFAP(-),S-100(-),CK(+),EMA(-),Ki67<3%,CK7(-),TTF-1(-)。病理诊断:鞍内、鞍上及鞍下室管膜瘤(图1~4)。
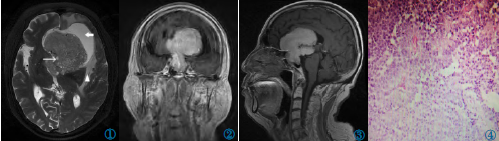
图1~4鞍内、鞍上及鞍下不典型室管膜瘤。图1:轴位示鞍上偏左侧在T2序列上呈混杂等信号,肿块内部见多发囊变信号(细箭),左侧侧脑室扩张积水(粗箭)。扩张的侧脑室周围见大片水肿带(三角号)。图2:冠状位增强扫描示病灶呈不均匀明显强化,与正常垂体分界不清,垂体柄、垂体显示不清。图3:矢状位增强同图2,视交叉显示不清。图4:病理见肿瘤细胞丰富,呈纺锤形,细胞密集排列呈乳头状、管腔状,并可见菊花团样结构(HE)。
讨论
室管膜瘤是儿童常见的肿瘤,约占儿童中枢神经系统肿瘤的10%,占儿童所有胶质细胞瘤的5%。本病的高发年龄是3岁左右,幕上室管膜瘤的高发年龄是5~6岁。本病一般起源于脑室系统的室管膜表面,40%发生于幕上,以侧脑室三角区最常见,可跨越脑室和脑实质生长。15%的幕上室管膜瘤位于第三脑室。60%发生于幕下,绝大多数位于第四脑室,病变起源于第四脑室底,并向第四脑室内生长或沿侧孔蔓延至桥小脑角。
综上所述,鞍区发生本病的可能性小,而本病例肿瘤位于鞍内、鞍上,突破鞍底致鞍底下陷,并累及左侧侧脑室,致左侧侧脑室积水伴侧脑室周围严重水肿,本病例无论是发病年龄、好发部位,还是影像学特点,近年来相关的文献报道都比较少,比较罕见。因此,对于此类缺乏特异性、不典型的病例,在术前只能进行定位诊断,如要进行明确的定性诊断则较为困难。本病例肿瘤是一种囊实性病变,主要位于鞍内、鞍上及鞍下,呈火炬形,因此,影像诊断主要与鞍区占位性病变相鉴别。
常见鞍区占位性病变如下:
①垂体瘤:垂体瘤尤其是垂体大腺瘤起源于鞍内垂体,多数向鞍外发展,以鞍上池受累最常见,亦可累及蝶窦及海绵窦。垂体大腺瘤若向上生长突破鞍膈,可见鞍上池变形、闭塞,视交叉受压,并可见具有特征性的“8”字征和“束腰”征。肿块向下生长则突入蝶窦内,鞍底受压变薄、下陷缺损。向两侧生长,可包绕海绵窦。T1WI呈等或稍低信号,少数呈低、等、高混杂信号,T2WI呈等、略高信号或等、高混杂信号,增强扫面肿瘤明显强化,如发生囊变、坏死、出血等,则为不均匀强化。本例病变的MRI表现与垂体瘤的典型表现较为符合,而室管膜瘤很少引起鞍底下陷、蝶鞍扩大等表现,并且室管膜瘤很少引起正常垂体结构的消失。因此,鞍区的室管膜瘤与垂体瘤的鉴别较为困难,需要依靠最终的病理学诊断。
②鞍区脑膜瘤:一般形态比较规则,MRI平扫表现为较均一的低信号或等信号,T2WI呈稍高或等信号,肿瘤很少发生囊变,绝大多数脑膜瘤增强扫描后均匀强化,出现典型的“脑膜尾”征,并且鞍上脑膜瘤不会引起鞍底下陷,与正常垂体分界清,正常垂体显示清楚。根据其特点,可以与鞍区室管膜瘤相鉴别。
③颅咽管瘤:鞍区常见肿瘤之一,以囊性和部分囊性多见,鞍上者多为囊性,鞍内者多为实性,好发于20岁以下人群。肿瘤呈囊性,囊壁多见钙化,增强扫描囊壁多见环形强化。以上特点可与室管膜瘤鉴别。
④鞍区动脉瘤:瘤壁可见钙化,MRI上动脉瘤显示流空信号,是其特征性表现。此外,MRA和CTA检查有助于与鞍区室管膜瘤的鉴别。
总之,对于鞍上囊实性占位性病变,除考虑常见病外,也应想到鞍上室管膜瘤的可能,但最终的确诊仍需依赖于病理学检查。







