慢性牙周炎伴药物性牙龈增生的牙周维护诊疗分析
药物性牙龈增生是指长期服用某些药物引起的牙龈纤维性增生和体积增大。钙离子拮抗剂(钙通道阻滞剂),如硝苯地平、氨氯地平等药物均可引起牙龈增生。有研究表明,牙龈增生的程度与原有炎症程度和口腔卫生状况有明显关系。其治疗原则为去除局部刺激、严格控制菌斑、更换药物或手术治疗。牙齿松动和移位是牙周炎的主要临床表现之一,牙齿移位后产生的牙间隙可通过正畸或修复方法解决。但修复或正畸治疗,必须在牙周炎症已控制、刺激因素及牙周袋已消除、牙龈保持健康状态和患者已掌握菌斑控制的方法后才能进行。
持续牙周维护治疗(supportive periodontal therapy,SPT),也称“牙周支持治疗”,是基于对患者个体以往的病情、各种牙周病危险因素、临床状况的评估、口腔卫生以及菌斑控制水平,根据复查情况因人而异的制定计划并进行指导和治疗。包括定期检查菌斑控制情况及软垢、牙石量,牙龈炎症及牙周袋深度、附着水平、咬合情况等。我们接诊1例药物性牙龈增生、个别前牙松动且合并上颌切牙区正中间隙患者,通过SPT-调牙合联合治疗,取得满意疗效,现报道如下。
1.病例报告
患者男,66岁。主诉“上下前牙松动1年余”。病史:高血压病史13年,口服硝苯地平10年,改服氨氯地平3年。检查:口腔卫生状况差,大量软垢,牙石(+++);龈缘红肿、龈乳头圆钝,不同程度覆盖邻牙表面。上颌切牙正中间隙1.2mm,上下颌前牙不同程度磨耗,下颌前牙拥挤、唇倾。龈下结石(+),探诊出血,出血指数(BI)2~4;11松动Ⅰ°、41松动Ⅱ°,16和26松动Ⅲ°且牙周袋深至根分叉,前牙区正中及前伸咬合均有牙合干扰。
诊断:①慢性牙周炎;②牙龈增生;③上颌切牙正中间隙。治疗计划:①口腔卫生宣教;②牙周基础治疗SPT,调牙合;③择期拔除16和26;④择期下颌前牙松牙固定;⑤顽固性牙龈增生建议更换降压药物或手术治疗。治疗:①口腔卫生指导(OHI),指导患者使用改良Bass刷牙方法、牙线等;②龈上洁治;对PD≥4mm的患牙行龈下刮治;③对前牙区不良接触点进行调牙合;④每3个月进行SPT。
13个月后患者牙周状况明显好转,PD显著改善,牙龈增生得以缓解(图1~2)。检查11无明显松动,41松动Ⅰ°;上颌前牙正中间隙关闭;再次行SPT和调牙合,并行下颌前牙牙周纤维夹板固定。牙周纤维夹板固定后3个月松动脱落;X线片示,下颌前牙牙槽骨Ⅲ°吸收(图3);SPT后改用SuperBondC&B超级粘结剂行下颌前牙牙间固定。19个月后,对比患者SPT前后平均探诊深度及牙周探诊≥6mm的位点数,显示均逐渐降低(表1);患者主诉无任何不适,对外观及功能均满意(图4)。
表1 SPT治疗前后牙周探诊检查情况比较(x±s)
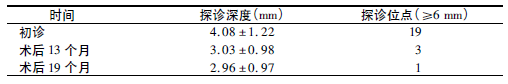

图1 龈上洁治术后即刻

图2 SPT后13个月
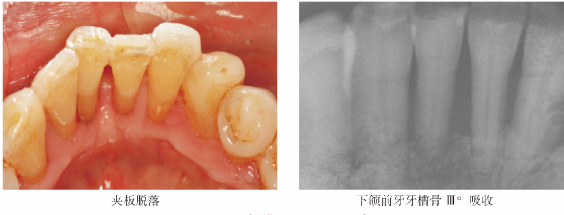
图3 牙周纤维夹板固定后3个月

图4 SPT后19个月
2.讨论
牙龈炎性反应是药物性牙龈增生的重要协同因素之一,SPT和良好口腔卫生习惯可改善牙龈增生表现。此外,牙龈增生将导致清洁难度增加而加重炎症表现,最终引发恶性循环。本病例通过口腔卫生宣教、牙周基础治疗和SPT,改善了患者牙龈增生的表现,也佐证了此结论。此病例中慢性牙周炎引发前牙移位的原因,可能是牙槽骨吸收及牙周膜面积减小,牙周支持组织减少导致牙齿承受外力的能力减弱。牙周炎时患牙受到持续的不良咬合力,会发生移位甚至会出现松动。
在本病例中,经SPT及调牙合等处理,解除患牙咬合干扰,对缓解11、41松动及移位起到了关键作用。而上颌前牙间隙的关闭,主要是牙周炎症的控制、咬合干扰的消除和唇舌肌肉力量平衡的共同作用。为使牙周炎松动前牙能够更好的行使咀嚼功能,并避免进一步受继发性咬合创伤的影响,需通过牙周夹板将松动牙连接并固定在健康稳固的邻牙上,从而形成一个咀嚼群体,分散咬合力、减轻患牙的负担,调动牙周组织的代偿能力。
本病例采取纤维夹板固定失败后,采取操作简便的SuperBondC&B超级粘结剂再次行牙间固定,3个月后患牙功能恢复且患者满意。对于慢性牙周炎伴有牙龈增生、牙齿松动移位的病例,可供临床医师选择的治疗方案较多。本病例通过SPT-调牙合联合治疗的保守策略,为医患双方提供了一种创伤较小、较为经济、更易接受的治疗方案。







