影像学不典型的多发胶质母细胞瘤病例分析2
病人男,48岁。因头昏3周于2019年12月入院。3周前无明显诱因下出现头昏,头部昏沉感,伴左下肢无力,心悸、出冷汗,无黑朦、视物模糊、头痛、恶心、呕吐等,自觉为“低血糖”反应,进食后头昏可缓解。当地医院査头颅MRI提示:颅内多发病灶,转移瘤并出血可疑,蛛网膜下腔少量出血。既往史、个人史、家族史无特殊。
入院MRI平扫:双额顶叶、双侧颞叶及双侧基底节区多发结节状混杂稍长T1稍长T2信号影,多分布于灰白交界区,部分病灶边缘见结节状等T1稍短T2信号影,周围可见轻度水肿,大者位于右侧额叶,大小约3.1cm×3.3cm,边界清晰,局部中线向左侧移位约6mm。余脑沟、脑池、脑室未见明显偏移及形态改变,中线结构无移位(图1A、B)。增强:双额顶叶、双侧颞叶及基底节区多发病变内见部分结节状、环形不均匀强化(图1C、D)。
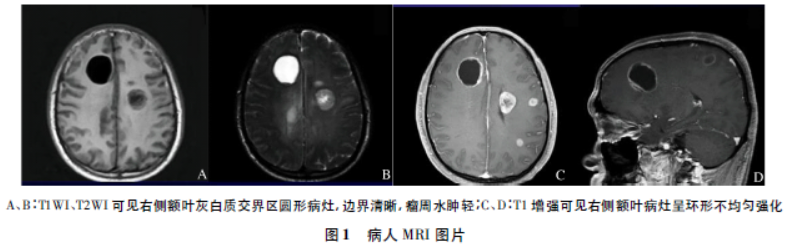
DWI:部分呈环形及结节状稍高信号影。MRS:部分病灶的实性区Cho峰明显升高,NAA峰减低。PET-CT:双侧大脑半球多发病变并周围脑水肿,部分实性成分代谢轻度增高,考虑脑转移瘤;纵隔2R区肿大淋巴结,代谢轻度增高,转移待排。入院诊断:颅内多发占位:转移瘤?病人肿瘤占位效应明显,出现脑疝症状,选取占位效应最明显的病灶切除,一为减轻颅内高压,二为明确病理诊断。
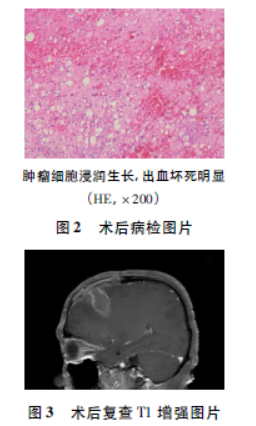
于2019年12月26日行右侧额叶病灶切除术,术中见灰白色囊实性肿瘤组织,血供一般,边界不清,囊内包含黄色液体。术后病理活检示(图2):IDH(-),ATPX(+),GFAP(+),S100(+),Ki-67(+约25%),p53(-),CK(-),Vim(+),0lig-2(-),CD34(血管内皮细胞+),NeuN(-),EMA(-),确诊胶质母细胞瘤(WHOIV级)。Ki-67提示肿瘤细胞分裂增殖能力,其值越高提示恶性程度越高,预后差。术后复查MRI(图3),病人术后未进行化放疗,从确诊到死亡生存期为3个月。
讨论
胶质母细胞瘤(glioblastoma,GBM)又称为多形性GBM,WHO分级为IV级,是中枢神经系统最常见的恶性肿瘤。GBM的5年相对存活率低(6.8%)。几乎全部GBM病人都有头痛、呕吐、视乳头水肿等颅内高压症状。治疗上单独放疗中位生存期大约为1年,而放疗加化疗可延长14~16个月的生存期。GBM的典型特点为瘤体常较大,常累及多个脑叶,多位于深部脑白质,额叶最常见,其次为颞叶,很少数发生于桥脑、小脑、侧脑室及基底节区等部位。
GBM的核磁共振影像特点:多数呈单发、边界不清晰、形态不规则、不规则形周边强化和中央大量坏死,强化后可见瘤周明显水肿。肿瘤常沿白质束扩展,通过胼胝体及前、后联合侵及两侧大脑半球,典型者可呈蝴蝶状改变。MRI上肿瘤信号较为复杂,信号不均匀,肿瘤的增殖旺盛区T1WI可呈高信号而T2WI呈低信号,但在肿瘤实质部分T1WI常呈低信号,T2WI呈高信号,边界不清,水肿和占位效应较明显,典型者可见假“栅栏”征及“流空效应”。瘤周水肿在脑白质区为著,呈长T1长T2信号,可呈爪形,指状或火焰样改变。
本例病例入院影像为明显多发、圆形、境界清楚、瘤周水肿程度轻、多发于灰白质交界区等特点,区别于GBM的常规影像特点。颅内多发病灶,常与脑寄生虫病、脑结核病、脑转移瘤等相鉴别。结合病史及影像学检查考虑为脑转移瘤。脑转移瘤最常见于幕上大脑半球,好发于灰白质交界区。
脑转移瘤在MRI上主要表现为脑实质多发或单发的类圆形异常信号灶,无囊变坏死或出血病灶在T1WI上呈等或低信号,在T2WI呈稍高或高信号,少数病灶可主等信号。如瘤体内出现囊变坏死,坏死囊变的转移瘤表现为环状或小结节强化,瘤体的境界清楚,可准确区分瘤体与周围的脑水肿。MR增强可见均匀的结节样或环形的强化影像,以环形强化多见,瘤内坏死时,囊壁呈厚薄不均或壁结节强化。
颅内病灶具有多发、圆形、境界清楚、瘤周水肿程度轻、多发于灰白质交界区等特点,除了要考虑脑转移瘤可能,还要想到GBM。不典型的GBM确诊仍需结合病理与免疫组织化学检查。病人右侧额叶活检示GBM,颅内其他病灶未确定为GBM。有文献报道,颅内可同时存在两种或两种以上的肿瘤。本例病例存在GBM与脑转移瘤共存的可能性。对于临床中影像学不典型GBM,需进行充分的术前评估,设计合理的手术方案,宜尽早手术明确诊断。
来源:钟清林,董明昊,刘健,任长城,出良钊.影像学不典型的多发胶质母细胞瘤一例[J].临床外科杂志,2020,28(10):994-995.







