一例颈部外伤性乳糜漏诊疗分析
乳糜漏多发生在颈部淋巴清扫术后,因术中损伤胸导管或右淋巴导管所致,颜色初为淡黄色,继为混浊乳白色,采用局部加压包扎的方法可取得满意的效果。而颈部外伤后引起乳糜漏却鲜有报道,治疗上也与前者不同。本文回顾1例颈部刀砍伤后出现乳糜漏的诊治过程,结合文献对该病的诊治进行总结。
1临床资料
1.1病例资料
患者男性,22岁。因“颈部及全身多处刀砍伤出血半小时”急诊入院,既往体健。查体:神志清楚,双侧瞳孔等大等圆,对光反射灵敏,面色苍白,全身皮肤湿冷,左颈部可见一纵形伤口,自左下唇至颈中部,长约20 cm,深约2 cm,活动性出血,左颈下部近中线处有一盲腔,渗血明显。张口度正常,舌体活动可,伸舌居中,口角无歪斜,鼓气试验阴性。
血常规示:血红蛋白140g/L,血小板300×109/L,白细胞14.4×109/L。肝肾功能、凝血全套未见异常。CT示:左侧颈部软组织开放性损伤,周围软组织肿胀,脂肪间隙模糊,气管稍受压右偏,胸腹部B超未见异常。
1.2诊疗过程
急诊局部浸润麻醉下行“全身多处刀伤清创缝合术”,术中见左颈深下部近中线处可及一盲腔,深约5 cm,可见少量浑浊血性液体渗出。局麻下过氧化氢液及0.9%氯化钠溶液交替清洗各伤口,创面止血,分层对位缝合颌面颈部及双上肢、右胸部各伤口。左颈部及左胸部置引流管各一根。
术后第1天,患者左颌面颈部伤口处绷带加压包扎,外敷料渗血明显,负压引流管引流通畅,引流液初为淡红色后为乳白色液体约100mL,考虑为乳糜漏。予以颈部加压包扎,低脂饮食、伤口换药。但术后第2天左颈部引流量较前增加至300mL,撤除负压吸引球,改为持续强负压吸引。2d后引流量无减少,且较前明显增加,最多达1200mL/d(图1),考虑保守治疗无效。

与患者及家属沟通后,全麻下行“左颈深部淋巴漏探查术”。采用左颈部切口,沿左颈部原伤口向前下延长约10 cm,切开皮肤、皮下组织及颈阔肌,仔细分离颈动脉鞘,前斜角肌,探及颈前近中线处锁骨上窝一窦道,深约10 cm;拨开颈总动脉后见左胸导管一破口,直径约2mm,可见乳白色液体活动性流出(图2)。
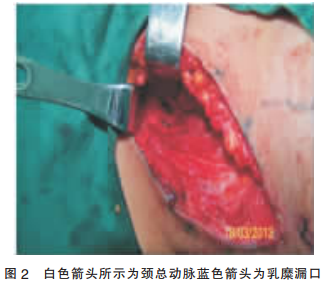
白色箭头示颈总动脉、蓝色箭头示胸导管破裂口,遂予以钳夹后双重结扎,过氧化氢液及生理盐水交替冲洗后检查未再见淋巴液漏出,伤口放置14号硅胶管1根,分层对位缝合伤口,术后1d引流液为少量淡红色血性液体,无乳白色液体流出;3d后拔除引流管,痊愈出院。
2讨论
乳糜漏多发生在颈部淋巴清扫术后患者,是因为手术中损伤胸导管或右淋巴导管所致。而外伤引起的乳糜漏最早是1875年Cheevers报道颈部外伤后有乳白色液体流出,之后此类报道较少。本文报道的是1例颈部刀砍伤患者,术前已禁食,术中由于创面出血,乳糜液不易发现。经创面止血及缝合后,术区出血量减少,术后早期在禁食的情况下,引流液为淡红色,恢复进食后患者引流液较前增多,引流量最多达1200mL/d,颜色也由淡红色转为乳白色,颈部肿胀明显。
颈部CT扫描见左颈部肿胀、积液,喉及气管向右侧移位。根据病史、临床表现及辅助检查,诊断为外伤性乳糜漏。乳糜漏大部分发生于颈部左侧,约占75%~92%,而发生于右侧者约5%。这是由胸导管的解剖特点决定的。胸导管起于乳糜池,经后纵隔上行达颈根部左侧至食管和左锁骨下动脉起始部之间.然后穿过颈动脉鞘深面的蜂窝组织,约平第7颈椎处转向上外侧和前方并向下形成胸导管弓,绕左锁骨下动脉及胸膜顶,经颈内静脉深面、膈神经及前斜角肌的浅面注入左颈静脉角。该患者正是左颈部外伤后出现乳糜漏,符合其解剖学特点。乳糜漏的治疗方法,包括禁食或限食、强负压吸引、局部加压包扎以及手术探查。
一般认为小于200mL/d者为非胸导管主干损伤,可以保守治疗达到治愈目的。尽管保守治疗成功的报道很多,但是对于乳糜持续渗漏且量较多的情况下,应行外科手术找出漏口并予以结扎。大多数学者认为引流量超过500~1000mL/d,或者是非手术治疗病程超过7~10d,则需要手术探查。
本例患者术后引流量逐渐增多,大于200mL/d,符合胸导管损伤的表现。经手术探查,找到胸导管漏出点并进行结扎后,术后第1天伤口引流乳糜量为0mL,抗感染治疗3d后痊愈出院。该病例说明在加压包扎无效后应立即采取手术探查,以免淋巴液漏出过多导致机体内环境的紊乱。乳糜漏切开探查结扎术的适应证为:乳糜液引流量大于500mL/d;经保守治疗3d以上,引流量无减少;伴皮瓣坏死、颈部大血管破裂等并发症。







