颈髓血管畸形伴肢体瘫痪病例分析
临床上,脊髓血管畸形(spinal arteriovenous malformation,SAVM)为先天性病变,可发生在脊髓任何节段,以颈段和腰段部位常见。本研究报道2例颈段脊髓血管畸形,曾被误诊为急性脊髓炎或中枢神经脱髓鞘疾病,通过积极复合手术治疗和康复训练,严重的神经功能障碍逐渐恢复。
1.病历摘要
病例1:女性,22岁;因左上肢刺痛4d伴有四肢麻木无力3d于2018年1月3日入院。病人4d前突然出现左侧腋窝至左前臂针刺样疼痛,伴皮肤发红,持续2~3min后缓解;随后出现四肢麻木无力,表现为双手指和双足麻木感。
住院期间突然出现双下肢截瘫,考虑诊断为“急性脊髓炎”,予以一般对症治疗后症状未见好转。查体:四肢肌张力减低,双上肢近端肌力4-级,远端3级,双下肢肌力0级,膝反射、跟腱反射(-),C3以下痛觉减退,T7以下感觉消失,双足运动觉检查消失,JOA评分8分。
MRI颈髓平扫:颈髓可见不均匀增粗,其内信号欠均匀,脊髓内和脊髓周围可见多发条片状、条索状异常信号影,部分呈迂曲走行。最终右侧锁骨下动脉造影诊断为C7~T1脊髓内动静脉畸形。遂行复合手术,暴露病灶区畸形血管团,推注亚甲蓝溶液后清晰辨认双侧脊髓后动脉为供血动脉,保留主干后进入脊髓内约2mm,见机化暗红色血肿,遂将畸形团和血肿完整切除。术中行DSA示畸形团不显影。术后复查颈部CT提示:C7~T1双侧椎板部分骨质结构缺如,余无异常。随访1年后,病人双侧下肢肌力恢复为3+级,上肢肌力为4+级,JOA评分改善为11分,可搀扶行走,生活质量提高。
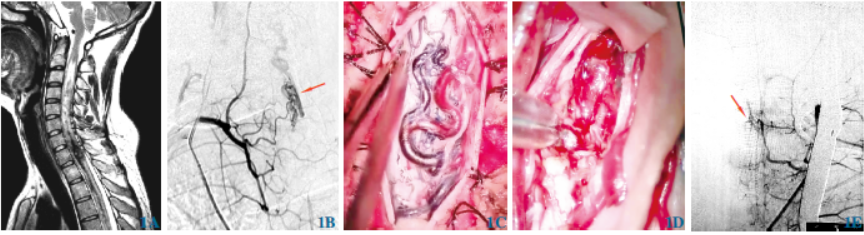
图1 例1C1~T1脊髓动静脉畸形。1A颈髓MRI;1B右侧锁骨下动脉造影正位图(红色箭头标记脊髓血管畸形);1C暴露病灶区畸形血管团;1D清除脊髓内血肿;1E俯卧位术中即刻DSA显示畸形团不显影
病例2:女性,45岁;因后颈部疼痛伴四肢乏力2个月余,进行性加重2周于2018年6月7日入院。颈椎MRI增强扫描:延髓及C1~5层面脊髓异常信号影,考虑中枢神经系统脱髓鞘病变。查体:双上肢肌力2+级,双下肢肌力1-级,双侧Babinski(+),C3~4平面下痛温觉减退(5/10级),双下肢两点辨别、图形及实体觉减退,JOA评分6分。
予大剂量糖皮质激素冲击治疗和血浆置换治疗4个周期后,病人症状却逐渐加重,双下肢趋向完全瘫痪。进一步DSA明确诊断为左侧枕骨大孔区硬脊膜动静脉瘘(sDAVF),供血动脉主要为小脑后上动脉和小脑下动脉。遂在全麻下行复合手术,术中见瘘口靠近C1脊神经后根,电凝剪断瘘口与引流静脉近端,术中即刻DSA见动静脉瘘口与引流静脉完全消失,遂修补硬膜,缝合伤口。术后随访6个月,病人部分神经功能逐渐恢复,双上肢肌力3+级,双下肢肌力2+级,肌张力适中,JOA评分改善为9分,复查DSA未见瘘口与引流静脉,病人预后较好。
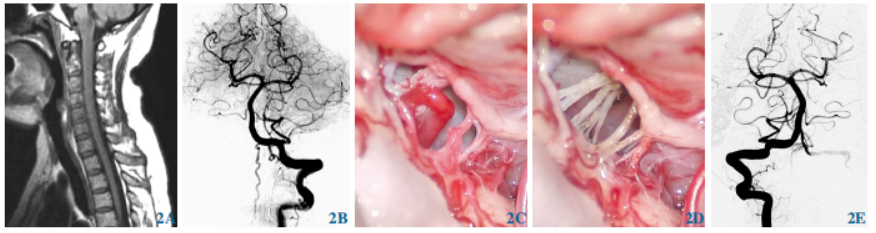
图2 例2硬脊膜动静脉瘘。2A颈髓MRI;2B左侧椎动脉造影正位图(可见弯曲引流静脉);2C暴露病灶区sDAVF瘘口及引流静脉;2DsDAVF切除后显示周围组织;2E术中即刻右侧椎动脉DSA(未见引流静脉)
2.讨论
SAVM是少见椎管内血管病,以多支异常供血动脉与引流静脉互相嵌插为特征的畸形血管团,并压迫脊髓内结构组织或破裂出血而导致严重症状。SAVM临床表现多为急性或缓慢起病的神经功能障碍,如:突发双下肢或四肢瘫痪,不同节段平面以下深浅感觉消失,部分偶然发现的病人只能回忆起短暂而轻微的四肢麻木或其他部位疼痛。SAVM不易与急性脊髓炎、脊髓脱髓鞘病变等疾病区别。
DSA是明确诊断和定位SAVM的金标准,即使MRI或MRA显示没有与神经功能障碍相关的病灶变化,为避免误诊、误治,临床疑似SAVM者应行DSA检查。早诊断、早治疗对DAVF临床预后至关重要。病例2在早期MRI显示迂曲血管流空影虽有助于sDAVF诊断,但并不是每例初始就诊病例均能观察到,ZALEWSKI等探讨80例sDAVF增强MRI的特征性影像表现,86%病例在增强相上能够观察到脊髓实质强化,并且其中43%病人观察到特征性“断层征”,即长节段髓内强化连续性出现中断,这一表现可作为sDAVF其他影像学特征的补充,可能有助于sDAVF早期鉴别诊断。
目前,复合手术不仅适用于脑动静脉畸形,也越来越多应用于SAVM治疗。对偶然发现有轻微症状或无症状病例,选择合适血管内治疗策略是可行的。对术前病情严重的病例(如突发四肢瘫痪或自主呼吸消失等),推荐积极复合手术进行干预,早期复合手术治疗不仅可栓塞部分SAVM,也能有效清除脊髓内血肿,改善部分神经功能缺损,减低脊髓不可逆损伤的风险。
研究表明:自严重起病3个月内,积极手术会获得更好结果,因脊髓内出血能有助于建立一个病灶切除的外科边界。另外,病人年龄、性别、术前神经功能状态、症状持续时间、脊髓病变节段和围手术期护理等因素,也与病人神经功能恢复或恶化相关。本研究团队更推荐复合手术治疗SAVM,即采取血管内治疗先栓塞部分SAVM供血动脉,再行显微手术全部切除SAVM,可大幅度提高手术切除病变的安全性和彻底性。







