以海绵窦综合征为首发症状的间变性大细胞淋巴瘤病例...
以海绵窦综合征为首发症状的间变性大细胞淋巴瘤病例分析
间变性大细胞淋巴瘤(ALCL)是一种成熟的T细胞淋巴瘤,临床较为少见,主要表现为外周和(或)腹部淋巴结肿大和B症状[出现以下3项症状之一,即无法解释的持续3天以上体温升高(>38℃)、盗汗、无特殊原因6个月内体重减轻>10%],组织形态学可见细胞核呈肾形和马蹄样的特征性T淋巴细胞肿瘤性增生。
间变性大细胞淋巴瘤鲜有累及海绵窦者,而以海绵窦综合征为首发症状的病例则更为罕见。海绵窦综合征系某种疾病累及海绵窦,引起第Ⅲ~Ⅵ对脑神经损伤并伴全身系统性症状的一组综合征,易引起海绵窦综合征的常见病包括肿瘤、感染和颅脑创伤(TBI)等。本文报道1例间变性淋巴瘤激酶(ALK)呈阴性的间变性大细胞淋巴瘤病例,以期提高对海绵窦综合征和间变性大细胞淋巴瘤的认识。
患者女性,35岁。因头面部疼痛1个月、视物成双7天、右上睑下垂4天,于2017年12月18日收入我院神经内科。患者1个月前因“感冒”并发头面部持续性胀痛,低头时加重,“感冒”好转后头痛症状未见缓解,且影响睡眠,病程中无恶心、呕吐,无明显面部感觉异常,无意识障碍和运动障碍,外院头部CT检查(2017年12月4日)显示右侧海绵窦轻度模糊增宽(图1a)。入院前7天头痛症状加重,呈剧烈疼痛,并出现视物成双,4天前出现右上睑下垂,外院头部MRI检查(2017年12月16日)显示鞍区和右侧海绵窦不规则团块影,T1WI呈等或稍低信号(图1b)、T2WI呈等或稍高信号(图1c),增强后病灶呈明显强化(图1d),考虑垂体腺瘤或海绵窦综合征可能;双侧额叶缺血灶。为求进一步诊断与治疗,遂至我院就诊。
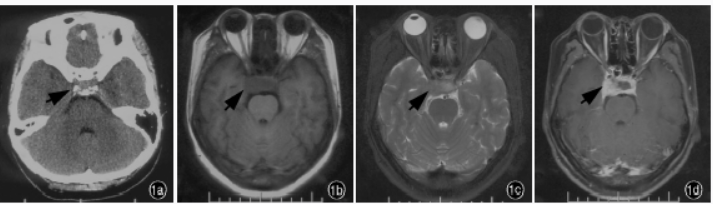
图1头部影像学检查所见1a横断面CT显示,右侧海绵窦轻度增宽(箭头所示)1b横断面T1WI显示,鞍区和右侧海绵窦区异常信号影,呈等信号(箭头所示)1c横断面T2WI显示,鞍区和右侧海绵窦区异常信号影,呈等信号(箭头所示)1d横断面增强T1WI扫描病灶呈明显强化(箭头所示)
患者自发病以来,精神尚可,纳差,睡眠欠佳,大小便正常,体重无明显变化。既往史、个人史及家族史患者2007年因甲状腺功能亢进症行甲状腺部分切除术,2015年开始接受碘剂治疗,病情控制尚可。余既往史、个人史及家族史无特殊。
入院后体格检查患者体温为36.3℃,心率为84次/min,呼吸为22次/min,血压为143/93mmHg(1mmHg=0.133kPa)。神志清楚,语言流利,高级皮质功能正常。右上睑下垂,瞳孔散大、其直径约为4mm,直接和间接对光反射消失,辐辏反射迟钝,视物成双,眼球固定;左眼未见异常。伸舌居中,鼓腮双侧鼻唇沟对称,双侧额纹对称。四肢肌力、肌张力正常。右侧眶上区疼痛,余深浅感觉无异常,双侧指鼻试验稳准,生理反射正常,病理反射未引出,脑膜刺激征呈阴性。
实验室及影像学检查血常规:嗜酸性粒细胞计数0.36×109/L[(0~0.30)×109/L]、嗜酸性粒细胞比例0.052(0.005~0.050),红细胞计数5.33×1012/L[(3.50~5.00)×1012/L],血红蛋白为151g/L(110~150g/L),红细胞平均体积80.10fl(82~95fl),血小板计数307×109/L[(100~300)×109/L]。血液生化:血清总蛋白80.51g/L(60~80g/L),白蛋白/球蛋白比例1.42(1.50~2.50),尿素1.55mmol/L(1.70~8.30mmol/L),钠129mmol/L(135~145mmol/L),氯为90mmol/L(96~108mmol/L),总胆固醇(TC)为6.77mmol/L(3.24~5.70mmol/L),甘油三酯(TG)2.32mmol/L(0.45~2.25mmol/L),低密度脂蛋白胆固醇(LDL-C)5.28mmol/L(2.08~3.12mmol/L),高密度脂蛋白胆固醇(HDLC)为0.94mmol/L(1.08~1.91mmol/L)。
甲状腺功能试验:血清促甲状腺激素(TSH)0.29×10-6U/ml[(0.34~5.60)×10-6U/ml],游离T3(FT3)2.79pmol/L(3.54~6.49pmol/L),游离T4(FT4)7.35pmol/L(11.48~22.70pmol/L),抗甲状腺过氧化物酶(TPO)抗体53.20U/ml(0~9U/ml)。血清生长激素(GH)、皮质醇、性激素[卵泡刺激素(FSH)、黄体生成激素(LH)、催乳素(PRL)、雌二醇、睾酮、孕酮]于正常值范围;乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)、人类免疫缺陷病毒(HIV)检测均呈阴性;肿瘤标志物筛查于正常值范围;尿常规于正常值范围。腰椎穿刺脑脊液检查外观无色、透明,压力110mmH2O(1mmH2O=9.81×10-3kPa,80~180mmH2O),细胞总数为43×106/L[(0~8)×106/L],白细胞计数3×106/L,氯化物为110mmol/L(118~128mmol/L),新型隐球菌、抗酸染色阴性。胸部X线检查未见异常。
诊断与治疗经过:结合上述各项检查初步拟诊为海绵窦综合征。遂于2017年12月20、22、25和27日分别予甲泼尼龙160、120、80和40mg静脉注射,经治疗后症状虽略有好转,但至27日再次出现头痛症状,经耳鼻咽喉头颈外科会诊后考虑为海绵窦真菌感染或垂体瘤,遂转入耳鼻咽喉头颈外科并于2018年1月3日(入院后16天)行经鼻内镜海绵窦病变切除术。
术中可见右侧海绵窦内占位性病变,大小约1.50 cm×1.00 cm×0.70 cm,呈白色,质地稍韧,血供丰富,多根脑神经受累,手术切除部分病灶,并对病变组织行HE染色和免疫组织化学染色。
(1)大体标本观察:手术切除标本为灰白、灰褐色破碎组织一堆,约1.80 cm×1.50 cm×0.50 cm,切面呈灰白色,质地较韧。经中性缓冲甲醛溶液固定、常规脱水、石蜡包埋,制备层厚4μm组织切片。
(2)HE染色:纤维结缔组织和纤维渗出液中可见肿瘤细胞密集增生,呈实片状生长,胞质丰富、粉染,胞核呈圆形、卵圆形和肾形,核膜清晰,部分可见显著核仁,细胞异型性明显(图2a),可见特征性肾形核的肿瘤细胞(图2b),核分裂象易见;部分肿瘤细胞围绕血管,可见多灶性坏死。
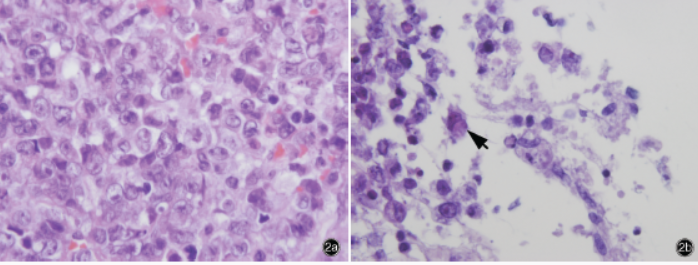
图2光学显微镜观察HE染色×10002a肿瘤细胞呈弥漫性分布,胞质丰富、粉染,胞核呈圆形、卵圆形和肾形,核膜清晰,细胞异型性明显2b可见特征性肾形核细胞(箭头所示)
(3)免疫组织化学染色:采用EnVision二步法,检测用抗体包括广谱细胞角蛋白(PCK)、细胞角蛋白5/6(CK5/6)、黑色素A(Melan-A)、黑色素瘤单克隆抗体HMB45、S-100蛋白(S-100)、SOX-10、胎盘碱性磷酸酶(PLAP)、CD117、人婆罗双树样基因-4(SALL4)、鸟氨酸氨基甲酰转移酶3/4(OCT3/4)、CD3、CD4、CD5、CD8、CD20、CD79a、配对盒基因5(PAX5)、CD30、上皮膜抗原(EMA)、CD56、粒酶B(GranzymeB)、ALK、白细胞共同抗原(LCA)、CD19、CD15、多发性骨髓瘤癌基因1(MUM1)、B细胞Oct结合蛋白1(BOB.1)、OCT2、CD38、CD138和Ki-67抗原,均为工作液,购自北京中杉金桥生物技术有限公司。
结果显示,肿瘤细胞胞膜局灶性弱阳性表达PCK,不表达CK5/6;黑色素瘤标志物Melan-A、HMB45、SOX-10和S-100呈阴性;生殖细胞瘤标志物PLAP、CD117、SALL4和OCT3/4呈阴性;淋巴造血系统肿瘤标志物中T淋巴细胞标志物CD3、CD4、CD5、CD8,以及B淋巴细胞标志物CD20、CD79a、PAX5、CD19均呈阴性,霍奇金淋巴瘤(HL)相关抗体CD15、MUM1、BOB.1和OCT2呈阴性,浆细胞分化标志物CD38和CD138呈阴性;部分肿瘤细胞胞膜表达CD30(图3a)和CD56,胞膜和胞质表达EMA,胞质散在表达GranzymeB,但不表达ALK(图3b)和LCA,Ki-67抗原标记指数达80%(图3c)。
(4)原位杂交检测:EB病毒编码的小RNA(EBER)原位杂交探针购自北京中杉金桥生物技术有限公司,结果显示,EBER原位杂交呈阴性。肿瘤细胞组织学形态符合淋巴造血系统肿瘤,结合免疫组织化学染色和原位杂交结果,病理诊断为ALK阴性的间变性大细胞淋巴瘤。术后追问病史,患者家属诉其无皮疹、溃疡和黑痣,全身体格检查未发现明确肿物,而且入院后各项检查均未发现原发肿瘤灶,故考虑原发性ALK阴性的间变性大细胞淋巴瘤可能。由于患者病情进展迅速,术后一般情况较差,无法耐受进一步检查。鉴于上述原因,术后未行放射治疗或药物化疗,仅予以对症支持治疗,患者术后3周死亡。
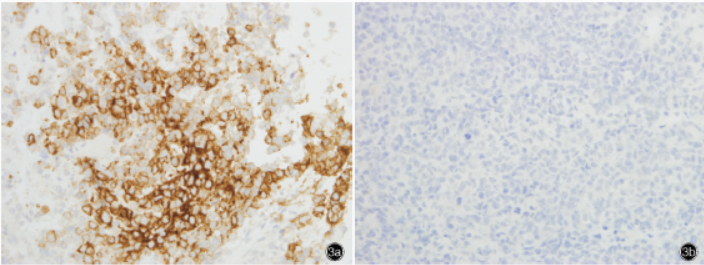
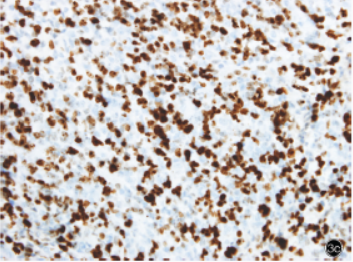
图3光学显微镜观察免疫组织化学染色(EnVision二步法)×4003a肿瘤细胞胞膜表达CD303b肿瘤细胞不表达ALK3c肿瘤细胞Ki-67抗原标记指数达80%







