一例复发性横纹肌溶解症与儿童干燥综合征病例分析
患者,女,9岁。既往体健。因咳嗽,流涕,发烧39˚C等症状持续9天入院。曾用克拉霉素治疗无效,改用阿奇霉素1天后出现双下肢肌无力和红疹等症状,遂入院。
体格检查:躯干红斑和结膜充血。胸部X线示:右肺S6段浸润性阴影。
实验室检查:白血细胞(WBC) 4010/mm3,红细胞沉降率(ESR)26 mm/1hr,C-反应蛋白(CRP)12.6 mg/l,抗肺炎支原体抗体1:5120(粒子凝聚法),提示支原体肺炎。
生化检查:肌源性酶水平和肌红蛋白水平(2280 ng/ml)升高,入院第4天达到峰值(表1)。
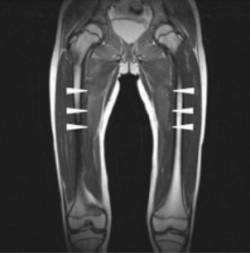
T2加权MRI:双侧闭壳肌有高信号区,提示横纹肌溶解症或肌炎(图1)。
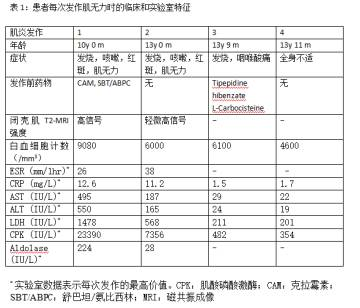
图1:
入院第12天时,患者肌力和肌源性酶水平恢复正常,未进行抗炎治疗(如给药糖皮质激素)。另:抗核抗体(ANA)阳性:1:1280,抗SSA/Ro抗体阳性:32;抗SS-B/La抗体阴性。
症状第一次发作3年后,患者出现发烧(38˚C - 39˚C),颈部淋巴结肿大,下肢无力(与肌源性酶水平升高有关,见表1),口干症,胸部和大腿粉红色小斑点等症状。免疫学检查:IgG 14.5 g/l,C3 1.27 g/l,C4 0.165 g/l,CH50 57 IU/l,抗核抗体1:1280,抗SSA/Ro抗体阳性:146,抗SS-B/La抗体阴性,可溶性白介素2受体(sIL-2R)1533 U/ml(正常范围:<520 U/ml),neopterine 19 pmol/ml(正常范围:0-6 pmol/ml)。下肢T2加权MRI结果与第一次检查相似,显示双侧闭壳肌轻微高信号区。未进行具体治疗,入院第5天退热,皮肤症状消失,肌力恢复。
患者临床上的干燥症状与抗SSA/Ro抗体阳性有关,提示我们进行进一步干燥综合征检查。99m 4 TC唾液腺显像显示左腮腺和双侧颌下腺摄取减少。MR涎腺造影观察到腮腺外周管扩张。唇腺活检发现灶性淋巴细胞浸润(Greenspan 4级)。符合干燥综合征日本标准和美国欧洲合意小组干燥综合征分类标准。此后,患者出现2次普通感冒后CPK短暂升高(表1),之后血清CPK和醛缩酶恢复正常水平。
讨论
本文所述的是一例与血清肌源性酶水平升高相关的肌无力复发。横纹肌溶解症及炎症性肌病/肌炎在生化检查和MRI检查中区别较小。但是,未进行肌肉活组织检查的情况下,血清sIL-2R和新蝶呤水平升高与血清CPK水平升高有关,提示炎症性机制而非药物引起的横纹肌溶解症。事实上,患者第二次和第四次发作并未进行药物治疗,第一次发作时曾用药克拉霉素,可能是致病药物,但是克拉霉素药物淋巴细胞刺激试验呈阴性。支原体和病毒感染是横纹肌溶解症/肌炎的主要病因(尤其对于儿科患者),归因于组织缺氧,药物直接侵入肌肉,氧化和糖酵解酶活性低,溶酶体酶激活,涉及内毒素的相关机制。本文所述患者支原体感染可能是由于第一次症状发作时抗体滴度升高。之后症状发作时,自限性呼吸系统症状先于血清CPK水平升高,抗支原体肺炎抗体未升高,这表明涉及病毒感染。
虽然在肌无力症状出现前有明显的感染症状,但是横纹肌溶解症/肌炎这一罕见疾病复发表明存在存在潜在疾病。患者无锻炼引起的肌痛、脑病、低血糖、或视网膜病变(上述疾病在代谢性肌病中较为常见)。此外,氨基酸和酰基肉碱串联质谱法分析显示无异常。另一方面,ESR和血清IgG水平升高表明存在慢性炎症性疾病。最终,通过唾液减少、99m Tc 4唾液腺摄取缺陷、抗SS-A/Ro抗体阳性、唇腺活检发现唾液腺局灶性浸润、MR涎腺造影发现“苹果树征”等诊断为干燥综合征。由于病程短暂,且无典型的红疹,所以不可能并发青少年型皮肌炎。
SS成年患者出现有症状的肌炎比率为3% - 5.6%。据Aoki等人报道,成年肌炎患者并发SS时,肌肉活检组织学检查显示肌纤维直径和再生异常。此外,Lindval曾报道,72%的SS成年患者(无论是否出现肌痛)被检测出病理性肌炎,这表明,SS成年患者频发亚临床性肌炎。由于SS成年患者出现的并发症在SS儿童患者中也可观察到,所以SS儿童患者可能易发作肌炎。另一方面,与曾报道的成年病例相比,本文所述患者血清CPK水平更高。虽然该患者严重而短暂的横纹肌溶解症/肌炎可能是由于未进行具体治疗,但是对于持续性肌炎患者,应用抗炎药物(糖皮质激素)。
总而言之,感染引发的横纹肌溶解症/肌炎复发相当罕见,提示潜在的慢性疾病。建议诊断评估胶原血管性疾病,包括SS。







