多发巨大痛风石性关节炎的全膝关节置换诊疗分析
痛风是单钠尿酸盐沉积于关节、肾脏和皮下等部位,与嘌呤代谢紊乱及(或)尿酸排泄减少所致的高尿酸血症直接相关的代谢性风湿病疾病。分为原发性和继发性两大类,原发性主要由遗传因素和环境因素共同致病。近年来随着我国生活方式和饮食结构改变,其患病率明显升高,目前大约为1%~3%,并呈上升趋势及日渐年轻化。痛风发展到痛风石的概率,目前未见大宗流行病学调查,李朝霞等对广州332名原发性痛风连续性病例进行痛风负荷问卷调查,发现40岁前发病占33.7%,合并痛风石占18.9%。
痛风石是痛风的特征性表现,典型部位在耳廓,也常见于反复发作的关节周围,以及鹰嘴、跟腱、髌骨滑囊等处。轻者影响美观,重者影响关节功能甚至出现畸形,目前对于发生在负重关节的巨大痛风石文献报道非常罕见,现就慢性期出现多发、巨大痛风石患者行全膝关节置换术病例报道如下。
病例资料
患者,男,40岁,出生广东电白,长居广东东莞,2003年当地医院诊断为痛风性关节炎,以中药治疗为主,反复发作,曾于2011年及2015年行左膝关节镜检查+痛风石清理术,术后左膝肿痛缓解,但仍反复发作并逐渐出现左膝畸形,2016年3月开始服用非布司他40mg1次/d,碳酸氢钠片0.5g2次/d治疗。既往脂肪肝病史1年,服用非诺贝特0.2g1次/d治疗。啤酒饮用史5年,2005年已戒。父亲痛风病史,未见痛风石,弟弟高尿酸血症。
2016年7月14日入院见跛行,左膝关节肿痛、畸形,活动受限,行走有弹响声,全身多发痛风石。专科查体:双手、双肘、双膝、双侧胫前、双足可见散在痛风结节,大小约0.5CM~7CM不等,其中右肘关节背侧痛风结节约5CM×6CM,左肘关节背侧痛风结节约4CM×5CM,左膝关节髌骨外上方痛风结节约6CM×7CM,左足跟部痛风结节约1CM×3CM,右足跟部痛风结节1.5CM×6CM(图3)。双下肢不等长,左侧约84CM,右侧86CM;左膝见手术瘢痕,肿大,外翻畸形,肤色肤温正常,活动度20°~80°,髌骨研磨试验(+),浮髌试验(±),抽屉试验(-),侧方应力试验(-);右膝关节无畸形,稍肿大,活动度正常。双下肢肌力、感觉正常,病理征阴性。左膝HSS评分38分。
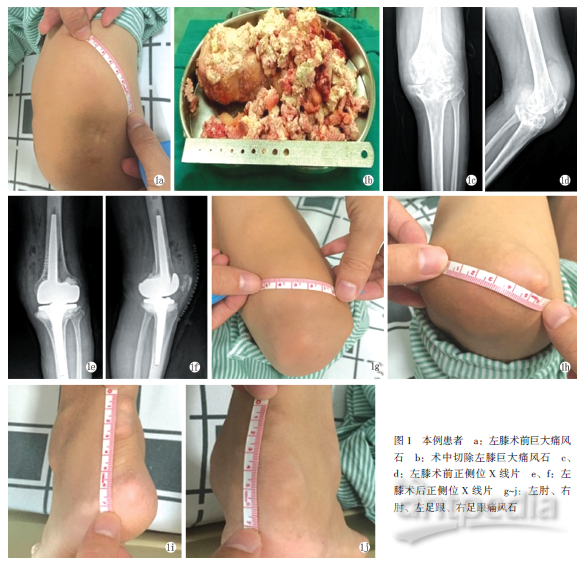
辅助检查:血沉:8mm/h,超敏C-反应蛋白:4.4mg/L,血常规、尿常规未见异常。尿酸:410umol/L。双下肢负重位全长X线片:双膝、双踝关节符合痛风性关节炎改变,以左膝为著,左胫骨平台塌陷变形并左膝关节外翻,双下肢不等长并骨质疏松。排除手术禁忌证后于2016年7月20日行左侧全膝关节置换术,术中可见关节内大量滑膜与痛风石团块结合物,股骨远端及胫骨近端大量骨质破坏,前后交叉韧带消失,内外侧副韧带断裂,切除巨大痛风石(约6CM×8CM,图2b)及增生滑膜与痛风石结合物,截骨并充分冲洗关节,胫骨骨缺损处以螺钉+骨水泥填充,选择中号铰链膝假体,固定后活动度:屈膝100°,过伸0°,术中出血100ml。7月22日病理回复送检组织可见多量痛风石,伴慢性炎症及异物巨细胞反应。
术后予头孢唑肟钠静滴、甲泼尼龙片口服抗感染,非布司他、碳酸氢钠片口服降尿酸等治疗,7月22日拔出引流管,25日左膝关节出现肿胀,完善双源CT提示少量积液,26日予抽取关节液55ml,关节液常规提示滑膜液有核细胞数:18060×106/L,30日抽取关节液55ml,滑膜液有核细胞数:5440×106/L,细菌培养及厌氧菌培养均为阴性。8月5日出院,术口已愈合并拆线,左膝浮髌试验弱阳性,肢端无明显肿胀,HSS评分83分。
2016年9月19日因左膝肿痛于东莞当地医院治疗,查血沉28.0mm/h,C反应蛋白26.56mg/L,降钙素原0.053ng/ml,血常规及尿常规均无异常,关节液常规提示有核细胞数600×106/L,细菌培养阴性。主刀医生至东莞会诊,左膝正侧位X线片提示髌上囊稍肿胀,余无异常。左膝关节主动屈曲活动度0°~120°,浮髌试验(±),予对症消肿止痛治疗后症状缓解。2016年11月8日随访,尿酸480μmol/L,左膝主动屈曲活动度0°~125°,无肿痛,HSS评分87分。
讨论
目前对于痛风石多以外科治疗为主,目的是切断痛风石源源不断溶解的尿酸盐被吸收入血;针对局部较小的痛风石以局麻下切除或关节镜下清理。而既往文献报道多发性、巨大痛风石多发生在足部,以直视下切除为主,对于发生在膝关节的巨大痛风石的文献报道几乎缺如,经查阅资料仅见国外报道1例80岁男性因膝关节巨大痛风石行全膝关节置换术。
本例患者虽为40岁中年人,但基于患者显著的左膝肿痛、外翻畸形及双下肢不等长等因素已经严重影响其生活质量,既往膝关节镜下清理痛风石效果不佳,术中可见内外侧副韧带断裂,胫骨平台与股骨内外髁大量骨缺损,主刀医生选择铰链膝。术后伤口愈合良好,但出现左膝肿胀,而术后双源CT未见尿酸盐结晶的特异性表现,局部抽取关节液提示有核细胞数波动于(5440~18060)×106/L,细菌培养阴性,血沉波动于(49~59)mm/h,超敏-C反应蛋白波动于(42~67)mg/L。根据相关研究显示双源CT对于检测肿胀关节的尿酸盐结晶敏感度为0.87,特异度为0.84。而目前对于痛风发作与假体周围感染的鉴别主要依靠关节穿刺液细菌培养阴性而检测出单尿酸盐晶体。因此,综合以上三个方面,考虑局部无菌性炎症反应,炎症因子趋化增加局部血管通透性,渗出随之增加,引起关节积液。
围手术期高尿酸血症的控制对术后恢复至关重要。研究显示,血尿酸水平连续数年控制在360umol/L以下,可减少大部分患者膝关节滑囊的尿酸盐沉积。对于痛风性关节炎症状长期不缓解或有痛风石的患者,血尿酸目标值要求通常在<300μmol/L。本例患者具有遗传、酒精及高嘌呤饮食等危险因素及多发巨大痛风石,为降尿酸治疗增加一定难度。服用降尿酸药物以来,初期血尿酸监测波动于(350~400)μmol/L,后期波动于(400~500)μmol/L,仍未达标,一定程度上影响了术后康复。目前患者以内科综合治疗为主,待左膝关节功能康复后宜尽早切除余部位痛风石,以期良好控制尿酸水平。因此,痛风发作间歇期的管理和对高尿酸血症的达标控制将影响患者对全膝关节置换术的满意度。
对于术后并发症,有研究显示行关节置换术的痛风患者比非痛风患者具有更高的伤口愈合问题和肾并发症,也见术后发生急性痛风的报道。本例为中年男性,全身其余部位较大痛风石仍未切除,高尿酸血症未控制达标,术后除出现短期关节肿胀外,未见其他并发症,术后关节活动度恢复可。远期除了应关注肾脏并发症,更应关注术后若发生急性痛风对膝关节置换术疗效的影响及高尿酸血症是否增加假体周围感染风险。
本文为个案报道,随访时间为3个月,时间较短,并未能很好的评价膝关节巨大痛风石患者行关节置换术的疗效和高血尿酸血症对膝关节假体的影响,但多发痛风石患者术后出现关节肿胀一定程度上影响关节功能康复及住院时间。







