堵住吞噬视力的“黑洞” 人类都取得了哪些成功?
2015年7月,家在伦敦的道格拉斯·沃特斯(Douglas Waters)先生患上了严重的湿性年龄相关性黄斑变性(wAMD)。当视力渐渐模糊,86岁的他常把鼻尖贴在每样东西上,为了看清哪怕一点轮廓。他的视力一度恶化得非常厉害,右眼视力甚至完全丧失。放在以往,像他这样的晚期患者结局是可以预想的,那就是彻底丧失视力,与黑暗长期为伴。老年黄斑变性是全球发病率最高的视网膜疾病,也是最常见的致盲病因。
抱着一丝希望,他报名参加了一项临床试验。研究人员准备用一种由干细胞分化生成的视网膜色素上皮细胞植入物来恢复沃特斯的视力。移植手术在伦敦国民保健服务机构Moorfields眼科医院进行。在1-2个小时的手术过程中,医生使用了一种特殊的显微外科手术工具在患者眼内视网膜下插入细胞补丁。手术后他的视力提高非常显着,不仅能独立阅读报纸,还能帮助妻子干园艺活了。
这一开创性临床研究成果发表在Nature Biotechnology上。这也是全球第一例采用完全工程化的组织安全、有效地治疗黄斑变性的报道。不久后,一名60多岁,情况相似的女患者也成功接受了这项革命性的疗法,在接受治疗后12个月,她的视力从戴上眼镜也完全无法阅读,恢复到能够每分钟阅读60-80个词。
两位患者的故事,让人们看到了这种干细胞疗法在黄斑变性领域的应用前景,同时让科研人员对攻克黄斑变性这一影响甚广却长期令人束手无策的疾病有了更多信心。
吞噬视力的“黑洞”
如果把眼球比作一台照相机,视网膜就是照相机里的底片,负责感光成像,而黄斑就是相机感光底片成像的中心区域,是人视觉最关键和敏锐的部位。健康的黄斑只是在外形上神似“黑洞”,然而,一旦黄斑发生病变,将直接影响到人的视物能力,尤其是对精细视觉、色觉都有明显影响。这时,病变的黄斑就会成为一个真正的“黑洞”,源源不断地吞噬现有的视力。因黄斑是不可再生组织,这种视力的损害难以逆转。
黄斑区的病变与年龄密切相关,主要发生在45岁以上人群,由于衰老视力发生退行性改变,有些细胞发生了萎缩,有一些可能由于新生血管引起出血,从而引起视力急性的下降。随着电子产品使用增加,这一疾病还出现年轻化趋势。黄斑变性是一种多因素相关的疾病,相关机制还处于探索中,目前已有的推测因素包括黄斑区长期慢性光损害、遗传、代谢、慢性炎症和免疫反应等。
2014年著名医学杂志《柳叶刀》(TheLancet)发表的研究显示,2014年老年黄斑变性全球患者超1.7亿。可怕的是,老年黄斑变性患者正逐年增加,据2018年《柳叶刀》上发布的预测,随着老年人口和糖尿病患者的增长,2020年全球老年黄斑变性患者将达到2亿,2040年将增长至3亿。中国人口的老龄化程度正在加速加剧,未来老年黄斑变性患者人数也将高速增长。
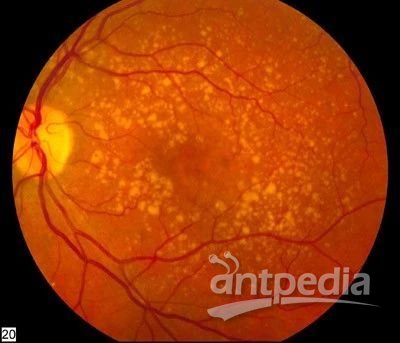
老年黄斑变性在临床上主要分为干性(萎缩性)和湿性(新生血管性或渗出性)。其中干性以脉络膜下玻璃膜疣沉积和地图状萎缩形成为主要特点,眼底还没有新生血管、也没有出血等症状,只是黄斑区出现了黄色点状沉着物,这一阶段可以进行干预治疗,视力可恢复。干性老年黄斑变性约占所有老年黄斑变性的80-90%,但干性可能转化为湿性。湿性老年黄斑变性则以脉络膜新生血管为突出特征,已经有出血、渗出、水肿等形成,是老年黄斑变性致盲的主要原因。根据发展阶段的不同,该病又分为早、中、晚期,其中早期一般无明显症状,而晚期视力则难以恢复。
“不死的绝症”
上世纪,全球对黄斑变性的治疗手段很有限,它有时被称作是“不死的绝症”。临床上曾主要依赖激光疗法、手术、经瞳孔温热疗法、光动力疗法等治疗手段稳定病情,但难以改善视力并且存在种种弊端。
其中,激光治疗是热烧伤治疗,把脉络膜异常的新生血管通过烧灼消灭掉,但也会造成正常结构巨大、毁灭性的损失。激光治疗并不能提高或恢复患者的视力,而且适宜的患者仅限于黄斑中心凹外型湿性老年黄斑变性患者。
光动力疗法(PDT)是一种较新的治疗方法。它通过低能量的激光作用于光敏剂而发挥疗效,相比激光治疗,能够让更多的患者获益。例如,光敏药物Visudyne(verteporfin)是目前美国FDA批准的一款治疗老年性黄斑变性等造成脉络膜新生血管性疾病的光动力疗法,被激光激活后它可以在局部提高多种免疫调节因子的水平,产生抗炎症效果,导致有害新生血管的消退。
虽说现在很多黄斑变性患者都采用光动力治疗,这种治疗方法还是有着明显缺点,那就是它仍会对眼球造成一定损害,而且对提高视力效果有限,主要是稳定视力或是减缓视力下降的速度。
抗血管生成疗法——里程碑的诞生
就在人们面对棘手的黄斑变性眉头紧皱的时候,一项新研究的成果给大家带来了曙光,那就是血管内皮细胞生长因子(VEGF)的相关研究。
VEGF是一种人体内自然生成的细胞因子。它在正常人体内能够促使新血管生成,从而支持体内组织和器官的生长。但VEGF在多种疾病的发生进展中扮演重要角色,包括在肿瘤发生和进展、视网膜疾病中的血管生成机制中发挥作用。
VEGF的发现和研究进展,很大程度上要得益于基因泰克公司(Genentech)的拿破仑·费拉拉(Napoleone Ferrara)博士的研究。他于1988年加入基因泰克公司,成功分离并命名了“血管内皮生长因子(VEGF)”,又研究了它的作用。
1994年,当费拉拉博士将研究领域转向眼科疾病时,他惊奇地发现诸如老年黄斑变性的眼科疾病均是由视网膜新生血管造成,于是他开始将VEGF抗体应用于治疗老年黄斑变性。他将由其主导开发,用于治疗转移性癌症的重磅药物贝伐单抗(bevacizumab)的全抗体分子进行简化,保留能够中和VEGF的抗体片段,同时将给药途径由静脉注射改为玻璃体直接注射。其原理是抑制VEGF-A的促进血管生成和血管渗透性的作用。
这款由基因泰克和诺华(Novartis)联合研发的贝伐单抗的姊妹药被命名为雷珠单抗(ranibizumab,英文商品名Lucentis),于2006年被美国FDA批准用于治疗老年黄斑变性。临床试验表明,患者在玻璃体内注射0.5 mg的雷珠单抗,可以显着地提高患者视力。而没有使用该药的对照组,多数患者两年后失明。由于在VEGF领域的关键性研究,费拉拉博士在2010年被授予拉斯克临床医学研究奖。
雷珠单抗在2006年被《科学》杂志评为年度10大科技突破之一。它改变了老年黄斑变性传统上只能维持或减缓视力下降的情况,而是能真正提高患者视力,是湿性老年黄斑变性治疗领域实至名归的里程碑。全球超过100个国家,超过600万例的湿性老年黄斑变性患者,得到了雷珠单抗的安全有效治疗。此后,又有新的抗新生血管治疗药物相继出现。截至2019年底,黄斑变性领域有5款获得美国FDA批准上市的药,除最早上市的光活化药物外,其余4个均是靶向VEGF信号通路的药物。
回过头看,首款靶向VEGF的药物是2004年上市的Macugen(pegaptanib)。它是一款人工合成的含28个核苷酸的抗VEGF适体(aptamer),也是眼球玻璃体内注射。该药以不同于其他VEGF-A药物的技术特点,至今仍然拥有特定的患者人群。
2011年上市的拜耳(Bayer)研发的阿柏西普(aflibercep,英文商品名Eylea),是通过重组DNA技术生产的融合蛋白。作为一种可溶性诱饵受体,它可以同时抑制VEGF-A、VEGF-B和胎盘生长因子(PLGF)。
2019年,也就是时隔八年后,老年黄斑变性领域又迎来一款新药,那就是诺华公司的Beovu(brolucizumab)。该药是一种靶向抑制VEGF的人源化单链抗体片段。它在迄今老年黄斑变性领域FDA获批药物中分子量最小,其创新结构使其分子量仅有26 kDa。它对VEGF-A的所有亚型均有很强的抑制作用。
在中国老年黄斑变性领域,国产康柏西普于2013年上市,可在基础3针治疗期后每3个月注射一针。康柏西普是将是人VEGF受体1的免疫球蛋白样区域2和VEGF受体2的免疫球蛋白样区域3,4融合到人IgG1的Fc段所组成的融合蛋白,作用机制与阿柏西普相似。
另辟蹊径,突破抗VEGF疗法的局限
尽管目前上市的抗VEGF类药物已经给湿性老年黄斑变性患者带来了有一定效果的疗法,但仍需要重复且昂贵的玻璃体内注射,这也带来了感染、视网膜撕裂和脱落的风险,患者亟需更安全、方便、有效的疗法。
目前,一些新的更有效的VEGF抑制剂已处于不同的研发阶段。有的科研工作者则将目光投向了其它前沿技术,这其中,便包括开篇故事中沃特斯所使用的干细胞疗法。这项研究开启了治疗年龄相关性黄斑变性的一扇新的大门,主要研究参与者之一,伦敦大学学院(UCL)神经科学研究所教授彼得·科菲(Peter Coffey)曾说道。因为湿性老年黄斑变性几乎全由干性老年黄斑变性发展而来,研究人员希望,在不久的将来让这一新疗法也用于干性老年黄斑变性的治疗。
此外,在科菲等人的合作项目将干细胞疗法从维持视力推进到成功恢复视力之前,日本的科研团队已于2017年3月报道了世上首例诱导多能干细胞(ipsCs)衍生的视网膜移植手术,树立了视网膜再生医学的第一座里程碑。诱导多能干细胞的发现曾赢得了2012年诺贝尔奖生理学或医学奖。这些细胞是利用普通的成年人体细胞,借助生物学技术将它们重新编程,具有与胚胎干细胞类似的特征。使用这些细胞好处是,不会面临伦理困境。但使用诱导多能干细胞令人担忧的一点是,一些细胞可能不会在培养槽中成为特化细胞,甚至还可生长为肿瘤样畸胎瘤。另一个担忧是,患者原有的潜在病因可能也会导致移植细胞的死亡。
与此同时,另一些研究则试图从基因疗法入手,帮助患者摆脱定期注射的痛苦。
2018年8月,Regenxbio公司公布的用于治疗湿性老年黄斑变性的基因疗法RGX-314的1期临床试验中期数据显示,基因疗法有望为相关患者带来全新的治疗体验。RGX-314使用腺相关病毒载体携带编码可以中和VEGF活性的蛋白质的转基因。1期研究将18名患者分为三组,分别接受三种不同剂量的基因治疗。结果发现, RGX-314在所有剂量下都表现出良好的安全性和耐受性。接受最高剂量的3名患者(占患者总数50%)在治疗后6个月内不再需要注射抗VEGF药物。与治疗前最近一次注射抗VEGF药物相比,该组患者在治疗后的抗VEGF药物注射频率降低了一半。
2019年2月,英国牛津大学发布公报表示,该校学者实施了全球首例针对老年黄斑变性的基因疗法手术。他们在当地一家医院为一名80岁高龄的女性黄斑变性患者实施了手术。研究人员首先将患者的视网膜分离开来,然后往其下注入一种包含特殊病毒的溶液。这种病毒的基因序列经过修改,它能感染视网膜色素上皮细胞,修正其中导致黄斑变性的基因缺陷。如果这个手术最终被证明有作用,将是这一领域的一个重大突破。
未来:多头并进,寻找光明之门
当前,已有的抗VEGF药物对年龄相关性黄斑变性的治疗还不能达到理想效果,但是,科研工作者们并没有停止为患者寻找光明之门的探索。除了以VEGF和PDGF作为靶点,他们还在研究很多其它可以抑制湿性老年黄斑变性中出现的血管新生问题的方法,包括抑制各类酪氨酸激酶、酪氨酸磷酸酶,以及其它血管新生路径中的因子。所有这些都可以取得一定的效果。另外,补体因子抑制剂类的药物也取得了很大进展,逐步进入了临床试验阶段。同时,他们也在追寻引发老年黄斑变性的其它机制和因素。
随着我们对该病分子遗传学认识的提高,我们可能会看到以患者为中心的个体化治疗方法,提高疗效和安全性。另一个快速发展的领域是寻找早期诊断和监测视网膜下脉络膜新生血管的生物标志物,从而尽早干预阻断脉络膜新生血管形成。我们期待科研工作者尽快找到让所有黄斑变性的病人都能重获光明的方法!





















