肝癌免疫治疗新的途径,肝癌患者新福音
肝癌是世界上第六大常见癌症,是全球第三大肿瘤死亡原因,全球约45%的肝癌都来源于我国。肝内胆管细胞癌(iCCA)是第二大原发性肝脏肿瘤(约占10%-15%),仅次于肝细胞肝癌。
对于iCCA的治疗十分有限,手术治疗是iCCA唯一的潜在可治愈手段。但在手术后,iCCA有着很高的复发率,iCCA存在异质性,需要个体化的治疗方法,因此明确iCCA预后因素具有十分重要的价值。
目前iCCA预后的主要依据为TNM分期(AJCC 8th edition),但TNM分期预测预后的能力,也就是C-指数(C-index)只有0.6左右,那有什么新手段可以更好的预测iCCA的预后并且指导治疗呢?
三级淋巴结构(tertitary lymphoid structures,TLS)为非淋巴组织内形成的异位淋巴结构。它与淋巴结具有相似的结构和功能,存在于肿瘤组织及癌旁组织中,TLS在肿瘤中以不同的成熟状态存在。TLS作为抗肿瘤免疫反应的重要特征,多项研究显示TLS对于胰腺癌、肝细胞肝癌等肿瘤患者的预后预测具有较好的价值,那TLS和iCCA又会碰撞出什么样的火花呢?
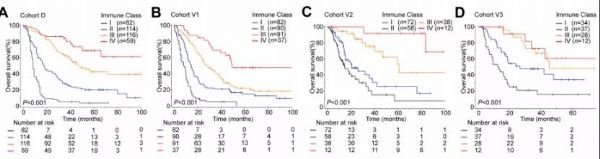
近日,关于TLS对于iCCA预测预后的一项研究发表在Journal of Hepatology 上,该杂志为胃肠及肝病肿瘤的顶级杂志之一。该研究是一项由我国科学家,复旦大学中山医院高强教授团队、联合中山大学肿瘤防治中心蔡木炎教授团队及四川大学华西医院曾勇教授团队完成的多中心回顾性研究,研究根据TLSs的分布及丰度对iCCA患者进行分组,对于预后具有较好的预测能力,C-index可达到0.73。
该研究由我国东部、南部、西部三家癌症中心联合完成,共计纳入962名iCCA术后患者。由复旦大学中山医院iCCA患者组成了发现队列组D(D组),及内部验证组V1(V1组),外部验证组为中山大学肿瘤防治中心V2(V2组),及华西医院V3(V3组)。研究通过K-M分析,及COX回归对不同解剖亚区的TLS进行量化分析,与总体生存期(OS)相关联,并应用多重免疫组化(mIHC)分析TLS的组成。
该研究的所有患者均接受了根治性切除术,病理证实为iCCA,在术前及随访期间,均未使用任何靶向及免疫治疗。研究应用全视野数字切片扫描病理HE切片,用以观察TLS的分布与数量,将TLS分布分为肿瘤内(T)区域,侵袭性边缘(IM,距离肿瘤内和肿瘤周围两侧500μm宽内)区域和肿瘤周围(P)区域。因IM区域的TLS分布与患者预后未见关联,将IM区域排除。
不同区域内的TLS的存在异质性,因此研究建立了TLS评分系统来量化特征,T区域(T评分)分为四类:0分无TLS;1分具有1-2个TLS;2分≥3个TSL;3分大量TSL;P区域(P评分):0分无明显TSL结构;1分位于P区<50%;2分位于P区>50%;3分涵盖整个P区并相互融合。
高T评分与OS延长显着相关,而高P评分与OS降低相关。可以看到P评分在各个分组内均与预后不良相关,而T值大小对于V2和V3组的OS影响不是十分显着。
研究评估了D组中TLS的成熟程度,发现位于P区域的TLS主要为Agg(淋巴聚集),而T区域中TLS中主要为FOL-Ⅰ(淋巴滤泡无生发中心)和FOL-Ⅱ(淋巴滤泡具有生发中心)比例显着升高,将FOL-iCCA的预后显着好于Agg-iCCA。在FOL-iCCA中FOL-Ⅰ与FOL-Ⅱ两组间未见明显差异。
研究人员还发现T评分与肿瘤坏死,肿瘤大小和微血管侵犯呈负相关,P评分与淋巴结转移,血清γ-GT和CA19-9水平均呈正相关。在研究中,还发现了IDH2突变与P评分似乎相关(P=0.002),但因研究中IDH2突变病例较少(n=11),需要进一步的研究。T与P评分的相反预后值和不同的临床病理学相关性表明肿瘤内和肿瘤周围TLS之间存在本质差异。
那TLS的构成成分会因亚解剖结构的差异有所不同吗?通过多重免疫组化(mIHC)对TLS的构成成分进行分析,相比P区域,T区域内的Tfh细胞和Treg细胞显着升高,这里的Treg细胞就像我们身体里的叛徒,它的细胞数量会带来P分升高,也就是说会降低iCCA的OS。
总之,T评分可以反映肿瘤内成熟TLS产生的抗肿瘤免疫应答的强度,而P评分可以反映肿瘤内免疫抑制水平。
最后,该研究将T评分和P评分的组合将患者分成四种免疫类别:IV组患者主要以T区域TLS为主,Ⅰ组患者以P区域TLS为主,Ⅱ组P区域>T区域,Ⅲ组T区域>P区域。
不同组间的OS具有较大差异,其中IV组的预后最好,I组的预后最差。IV组的5年生存率在D,V1,V2,V3组分别为66.8%,47.5%,91.7%和72.7%;I组的5年生存率在D,V1,V2,V3组分别为3.4%,0.0%,7.6%和15.6%。
该评分系统的C指数(C-index)在D,V1,V2,V3组分别为0.73、0.71、0.70、0.73,均高于TNM分期系统;在D,V1,V2,V3组分别为0.63、0.58、0.61、0.58。在多因素cox回归分析中也可以看到在四个队列中,免疫类别和肿瘤坏死是影响OS的独立危险因素,该研究对iCCA患者预后有较好的预测及指导意义。
研究人员还将T评分和P评分构成一个全新的变量,免疫评分:(0.5 × T评分) + (- 0.67 × P 评分),经过计算后,正数表示保护因素,而负数表示风险因素。
本研究通过多中心研究得出可靠和精确的研究数据,支持了TLS在空间分布及丰富度的不同导致了患者预后差异,并为iCCA患者提供了有效的免疫分类。同时还确定了其中Tfh和Treg细胞在TLS的抗肿瘤或促肿瘤能力中的关键作用,也意味着提高免疫治疗反应率有了新的途径。





















