囊性脑膜瘤的影像、病理学特点及误诊原因研究
囊性脑膜瘤临床少见,目前对其认识不够深入,术前仅凭影像学检查很难确诊,临床多误诊为胶质瘤、转移瘤、血管母细胞瘤。由于误诊导致治疗方案及预后评估存在较大偏差。本研究对新疆医科大学第一附属医院神经外科2015年1月—2018年12月,收治的11例囊性脑膜瘤患者的临床资料进行回顾性分析。分析患者的影像及病理学表现,影像学表现与手术方法及手术治疗效果;以探讨囊性脑膜瘤的影像和病理学特征和误诊原因,更好地指导临床诊断与手术治疗。
1.资料与方法
1.1一般资料
本组患者中,男2例,女9例;年龄31~62岁,平均年龄47.7岁;病程2周~3年,中位病程13.7个月;临床表现:头痛9例,头晕4例,癫痫1例,肢体活动障碍1例,言语障碍1例;既往病史:9例患者无基础疾病,2例患者有高血压病史。患者术前Kamofsky performance status(KPS)评分均>60分。
1.2影像学检查
患者在术前和术后使用Magnetomvisionplus1.5T超导型磁共振扫描仪(德国Siemens公司)进行头颅MRI检查。所有患者均行轴位、矢状位、冠状位的T1WI、T2WI、DWI及增强扫描。观察肿瘤的位置、形态、大小、边界、瘤周水肿、与硬脑膜的关系、有无脑膜尾征、邻近骨质改变等,以及肿瘤内部有无坏死、出血、钙化、血管流空影和肿瘤的强化方式。
1.3病理学检查
肿瘤组织经甲醛溶液固定,常规脱水,石蜡包埋,并在常规HE染色后显微镜下观察组织结构;同时行免疫组织化学染色,包括:上皮膜抗原(EMA)、波形蛋白(Vim)、神经胶质纤维酸性蛋白(GFAP)、CD34等。由2位资深病理医生盲法读片2次,讨论后得出一致结果。
1.4手术方法、肿瘤切除程度及效果评判
本组患者均行显微外科手术切除肿瘤。术中定位肿瘤行开颅术,先分离肿瘤基底,再切除肿瘤实性部分;囊性部分视囊壁与脑表面及上矢状窦引流静脉粘连情况切除,凸面肿瘤行simpsonⅠ级切除。上矢状窦旁肿瘤因受侵蚀的上矢状窦侧壁无法切除,故行simpsonⅡ级切除;肿瘤残留处给予双极电灼抑制肿瘤生长。未达到simpsonⅠ级切除的患者,术后进行伽玛刀放疗。肿瘤切除程度以simpson分级,及对比术前术后头颅MRI增强扫描的第三方盲评结果为准。将切除率≥90%者归为次全切除,切除率≥60%者归为大部切除。患者出院后用门诊复查及电话询问的方式进行随访,观察了解患者的症状改善状况;术后1个月时进行KPS评分。
2.结果
2.1影像学表现
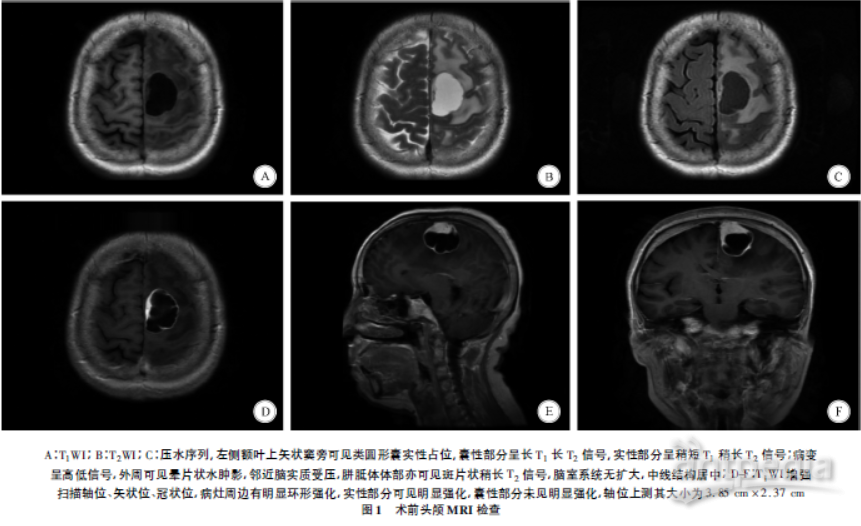
本组患者中,肿瘤位于左侧额部者7例、右侧颞部1例、右侧顶部2例、左侧顶部1例;位于上矢状窦旁者5例,位于大脑凸面者6例。肿瘤最大直径3~6 cm,中位直径4.1 cm。11例患者均合并瘤周水肿,边界清楚。8例患者的肿瘤以窄基底与硬脑膜相连,3例患者以宽基底与硬脑膜相连;9例患者未见脑膜尾征。11例患者均未见骨质增生,肿瘤均呈类圆形囊实性占位,囊性部分呈长T1长T2信号,实性部分呈稍短T1稍长T2信号,压水序列上实性部分呈高信号,囊性部分呈低信号,瘤周均可见片状水肿影。2例患者的肿瘤内可见坏死、囊变。11例患者的增强扫描示,肿瘤实性部分均有明显均匀强化;10例患者病灶周边有明显环形强化(图1),1例患者囊壁无强化。Zee分型:Ⅰ型2例;Ⅱ型8例;Ⅲ型1例。
2.2术中所见及肿瘤切除程度
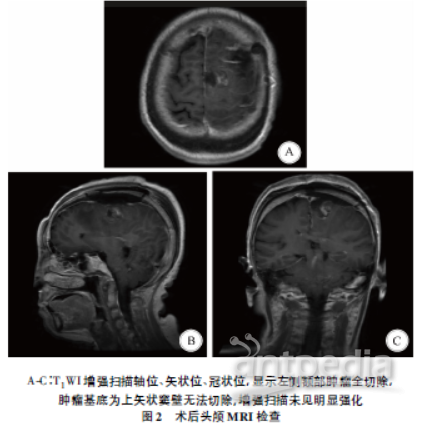
本组患者均顺利完成手术,围手术期无死亡病例。11例患者的肿瘤实性部分均呈紫红或黄红色、质韧、血供丰富、与硬脑膜粘连紧密,瘤周可见穿支供血动脉。9例患者的囊性部分呈厚壁样、质韧、血供丰富、囊液呈黄色清亮,与脑表面及回流静脉粘连紧密;2例患者的囊性部分呈薄壁样、质韧、血供不丰富、囊液呈淡黄色清亮,与脑表面及回流静脉粘连不紧密。本组患者中,simpsonⅠ级切除者5例,simpsonⅡ级切除者6例;10例患者的囊壁切除(图2),1例患者的囊壁与脑表面及皮层引流静脉粘连紧密,予以部分切除。
2.3病理检查结果
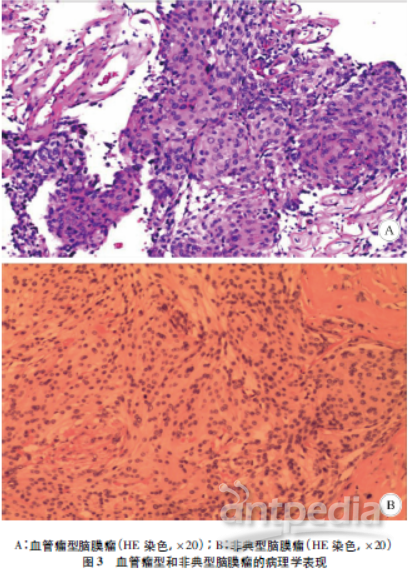
8例患者为血管瘤型脑膜瘤WHOⅠ级;显微镜下观察,肿瘤组织由大量增生的厚壁、薄壁血管组成,大部分为毛细血管,部分血管直径大小不一,血管之间可见呈漩涡状及合体细胞样排列的脑膜瘤细胞。肿瘤细胞胞质丰富、淡红染或透亮,细胞界限不清、大小不等,核膜清楚、略呈空泡样,细胞异型性多不明显,无明显核分裂像。部分血管管壁增厚、玻璃样变,多无明显坏死改变,部分病灶内可见出血和坏死灶,肿瘤组织周围可见薄层显微组织包绕(图3A)。免疫组化:CK-,EMA+,Vim+,GFAP-,Olig-2-,Nestin-,Neu-N-,PR+,P53-,CD34血管+,IDH-1-,Ki-67(2%+),S-100-。3例患者为非典型脑膜瘤WHOⅡ级,细胞呈梭形或卵圆形、紧密排列、核大深染,细胞核具有不同程度的异型性、核仁明显、核分裂易见,有的区域可见灶状坏死,偶可见瘤巨细胞(图3B)。免疫组化:EMA+,Vim+,GFAP-,PR+,CD34血管+,Ki-67(8%+)。
2.4手术效果及并发症
本组患者中,术后症状改善者9例,其中颅高压症状改善9例、癫痫发作改善1例,言语障碍无改善1例,病情恶化1例(术区脑出血、脑水肿,2次手术清除血肿并去骨瓣减压)。术后1个月时KPS评分:>60分者10例,<60分者1例。2.5随访结果患者出院后的随访时间为6个月~3年,平均16个月,随访成功率100%。随访期间11例患者均存活;5例患者术后行伽玛刀放疗;1例患者的肿瘤自基底复发,无手术指征继续随访观察。







