一例膝关节巨大滑膜软骨瘤并重度骨关节炎病例分析
滑膜软骨瘤(SC)临床相对少见,以滑膜组织及结缔组织细胞异常化生形成软骨小体为特征性疾病。SC好发膝关节,髋、肩、肘等关节相对少见。多数患者以受累关节疼痛、交锁、肿胀及活动受限等为主要表现形式,少数患者临床症状不典型。笔者于2015-04诊治1例膝关节巨大滑膜软骨瘤并重度骨关节炎,报道如下。
病例报道
现病史 患者,男,78岁,因“左膝间断疼痛伴活动受限20余年”入院。患者诉近20年来无明显诱因感左膝疼痛,运动后加重,休息症状可缓解,无患肢麻木及苍白,无低热、盗汗及大关节游走性疼痛。门诊X线片检查发现左膝重度骨关节炎并关节腔游离体,以“①左膝滑膜软骨瘤病?;②左膝重度骨关节炎”收治入院。专科查体:生命体征平稳,心、肺、腹未见明显异常,左膝肿胀,皮温不高,腘窝可触及约6CM×6CM包块,与周围组织存在分界,质硬,局部皮肤无红肿、破溃,深压痛明显,膝关节浮髌试验(+),麦氏征(+),前后抽屉试验(-),腹股沟区及腘窝淋巴结未及肿大,足趾活动情况良好,末梢血运及感觉正常。
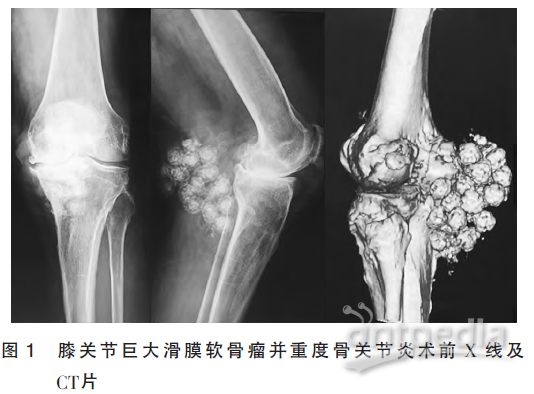
辅助检查 X线片示:“左膝关节严重退变,软骨下骨硬化,间隙狭窄,骨赘形成,后关节囊可见大量体积不一、卵圆形高密度影”;64排三维CT示:“左膝退行性改变,膝关节可见较多高密度结节,结节密度欠均匀,中央密度低于周缘,呈同心圆状”(图1);实验室检查:血细胞分析、血碱性磷酸酶、肿瘤相关全套、C反应蛋白(CRP)、类风湿因子(RF)、血沉(ESR)及抗O等均未见异常。
手术方法 采用腰硬联合麻醉,取仰卧位。患肢大腿根部气压止血带充气45kPa,取膝前正中纵切口,长约13CM,依次切开皮肤、皮下组织,于髌骨内缘弧形切开关节囊,外翻髌骨并显露关节腔,彻底清理增生滑膜及骨赘,胫骨髓外定位、股骨髓内定位后分别截骨,安装假体试模,检查下肢力线及屈伸间隙,脉冲器反复冲洗后安装对应假体。更换俯卧位,取左腘窝长约15CM弧形切口,切开皮肤及皮下组织,牵开腓肠肌内外侧头,见膝关节囊后部疝出,与周围组织不同程度粘连,切开关节囊并取出约30余枚大小不一,乳白色类圆形质硬包块,少数游离体附着于关节囊,呈悬垂状。切除增生及可疑病变滑膜、关节囊,冲洗后行关节囊修补术,放置负压引流管并关闭切口。术后给予预防感染、换药,切口一期愈合出院。
结果
术后复查膝关节正侧位X线片示:“膝关节表面置换术后改变,假体位置良好,关节内未见明显游离体”;病理检查示:“滑膜呈绒毛和结节样增生,游离体内可见钙化样软骨组织,伴炎性细胞浸润,考虑为滑膜软骨瘤病”。
出院诊断:“①左膝滑膜软骨瘤病;②左膝重度骨关节炎”。术后经1年随访,患者膝关节活动情况良好,无感染、神经血管损伤及复发等不良事件发生。
讨论
SC病因与临床表现 SC病因尚不明确,Lim等根据病理特点、分化趋势等进行首次报道,认为其为滑膜来源的一种良性肿瘤,属于关节骨膜或滑膜囊、腱鞘滑膜增殖性疾病,表现为滑膜细胞异常化生最终形成软骨小体为特征性改变。
SC临床表现尚不典型,膝关节最常受累,起病隐匿、缓慢,病程可多达数年,多数患者常以受累关节疼痛、交锁及活动受限等为首要表现,体检时发现关节肿胀、深压痛,亦可触及到活动肿块。
SC影像学检查 X线片:关节间隙或周围可见体积大小及形态类似、呈圆形或卵圆形高密度结节,似“桑椹”“石榴籽”样改变,结节密度欠均匀,中央密度低于周缘,呈同心圆状。缺点在于其对软骨小体钙化或结节骨化不完全时的显影欠佳,且不能有效显示增厚滑膜及关节腔积液,故存在一定限制性。CT:能更清楚显示游离体大小、位置及毗邻,对于病变区域软组织肿胀及滑膜组织增厚情况均可有效显示。对微小结节及结节的同心圆特征显示较为清晰。对关节内游离体及积液的混合密度影,表现为“环-弧样”及斑点样钙化,可作为SC的早期诊断。MRI:可较好显示滑膜病变及骨侵蚀情况,了解悬垂体、游离体的数目、位置、大小及关节积液情况,亦可清楚显示关节结构紊乱、骨髓信号强度改变等。当游离体骨化前MRI主要表现为软骨信号,而对于骨化充分的游离体则表现为黄骨髓信号,二者在增强扫描中均可见结节周缘呈环状强化,此为SC特有表现,故具有早期诊断价值。
近年来,有学者提出高频超声亦可作为滑膜软骨瘤病首选检查,且对未确诊患者,采用超声导向下活检穿刺具有定位精准、多点取材优点,临床应用价值颇高,值得推广。
SC组织病理学特点及分期 组织病理学特点表现为结节由排列成巢状的透明软骨细胞组成,周缘由透明纤维软骨组织包绕,且结节内可伴有不规则钙化。滑膜呈绒毛和结节样增生,充血并伴不同程度水肿,周围少量炎性细胞浸润,偶见多形性、双核细胞以及少量基质黏液样变性,而大量黏液样变性及坏死的出现,则应高度警惕恶变可能。
Lim等依据SC组织学特点,将其分为3期:Ⅰ期(滑膜内期),滑膜细胞大量增生,伴或不伴滑膜结缔组织的软骨化生,无游离体形成;Ⅱ期(过渡期),滑膜细胞的过度增生、充血及化生,形成软骨小体并逐渐突入关节腔内,演变形成游离体;Ⅲ期(静止期),滑膜停止病变,游离体形成并可继发钙化或骨化。
SC诊断与治疗进展 SC病程较长、症状颇为隐匿,往往产生症状到确诊周期为30~38个月,进一步增加了关节退变及骨关节炎风险,故早期诊断,及时治疗是目前研究的重点。由于SC患者早期临床表现不典型,关于SC早期诊断的相关辅助检查逐渐引起医生重视,应用手段颇多且不断发展和进步,譬如X线片、CT、MRI及高频超声、病理学检查等。朱俊曾指出滑膜软骨瘤病影像学特征的有利显示,需有效结合X线片、CT及MRI检查,利于疾病的初步定性和鉴别诊断。虽然影像学检查在SC的临床诊断中占举足轻重的地位,但其漏诊率亦应引起重视。Marchie等研究指出在SC的诊断中,X线片、CT及MRI3种影像学检查的研究评估显示漏诊率竟高达48%。故目前国内外学者较为公认的观点即在SC的早期诊断中,应依据患者临床症状、影像学及组织病理学检查等进行综合分析,但最终确诊金标准仍系组织病理学检查。
关于SC的治疗策略目前认为早期或症状不明显患者,定期复查随访以及积极对症非手术治疗为主,而对于症状明显患者,则主张手术治疗。传统开放性手术较为直观且疗效确切,但存在手术创伤大、出血多、术后恢复时间长、并发症多等诸多缺点。随着关节镜技术的日益发展,应用于手术治疗SC的相关文献亦呈现上升趋势,其具有直视下观察关节内滑膜、软骨面及结节等情况,特有的放大效应可更为清晰显示增生滑膜及游离体微细变化,可进行多点活检,显著提高临床诊断率。周武平等提出关节镜技术具有创伤小、视野清晰、术后功能恢复快以及并发症少等优点,在膝关节滑膜软骨瘤病的治疗中,价值颇高,但娴熟的操作是治疗的关键,学习曲线相对较长。
本例高龄、病史较长,由于长期的不规则诊治,延误了疾病的最佳治疗时期,同时对关节的结构亦造成了不可逆损害,术中所摘除软骨瘤体积巨大,且合并重度骨关节炎,其在临床诊断及治疗上较单纯SC显得更为特殊。对于该类患者,治疗上应仔细结合患者一般情况、骨关节炎严重程度及组织病理分级等多方面因素,以期获得良好的治疗效果。由于本例膝关节的严重退变是导致临床症状的直接因素,故笔者采用人工膝关节表面置换+滑膜切除+游离体摘除术,术后经1年随访,患者膝关节功能恢复情况良好。预后方面,SC虽属于自限性疾病,但仍具有复发、侵蚀及恶变倾向。研究证实,即使SC术中彻底切除病变滑膜,其复发率最高仍可达23%,多次反复复发亦是发生滑膜软骨肉瘤等恶变的潜在因素,发生概率为1%~5%,故对于结节迅速增大,以及组织学检查示大量黏液样变性及坏死出现,则应高度警惕恶变。而放化疗在SC治疗中的应用,目前学者们治疗观念尚不统一,临床疗效评价仍需大宗样本研究。







