一例反复排黏液便,伴排便困难2个月误诊病例分析
结肠癌肠镜下表现多种多样,进展期肠癌病理大体分溃疡型、隆起型、浸润型,其中以溃疡型最常见。浸润型可使肠管局部狭窄,但很少形成像皮革胃样弥漫浸润型癌,而本院发现1例,病变累及直肠、乙状结肠,长达30cm,报道如下。
病例资料:
患者男,58岁,因反复排黏液便伴排便困难2个月,加剧1周入院。患者2个月前出现反复排黏液便,每日多十余次,每次量少,伴排便困难,呈进行性加剧。1个月前至我院门诊,肠镜检查示距肛门口5~31cm处肠管黏膜明显充血、水肿,呈结节状,散在多个小片状糜烂,易出血,多点取病理4块,病理示黏膜慢性炎(图1),诊断为溃疡性结肠炎(直乙结肠型,中度,活动期)。予柳氮磺胺吡啶口服及地塞米松灌肠等,症状稍缓解。
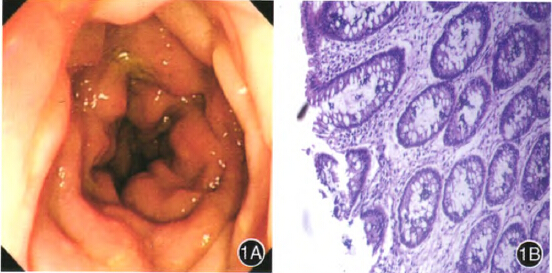
图1第1次肠镜检查 1A肠镜下见黏膜明显充血、水肿,呈结节状,散在多个小片状糜烂,易出血,积极充气肠管扩张差;IB活检病理示腺体极性正常,腺上皮细胞胞质丰富,核位于基底,无病理性核分裂象,仅见间质淋巴细胞浸润 HE×100
入院前1周上述症状加重,近2个月体质量下降约5kg。既往有糖尿病病史2年,口服二甲双呱、阿卡波糖(拜唐平)等控制血糖稳定。
此次入院查体呈消瘦貌;肛门指检距肛门口约5cm可触及环形肿物,质地偏硬,无触压痛,退出指套见鲜红色血迹及黏液;查癌胚抗原(CEA)为51.20mg/L。第2次肠镜检査示距肛门口5~35cm处黏膜充血、水肿较前明显,结节较前变大,散在多个小片状糜烂,触碰易出血,肠管扩张差,多点深挖式取病理6块,质地较硬。其中1块活检病理见癌组织(图2),镜下见间质中有异型腺体浸润,细胞成实性巢状排列,分化差,异型性明显,胞质少,脉管内见癌栓。由于黏膜层中癌巢周围腺体尚正常,未见明显腺体恶变的移行区,因此需排除转移性腺癌及神经内分泌肿瘤。
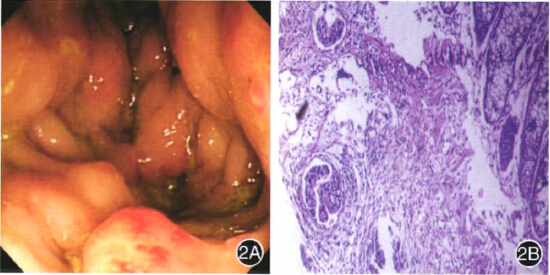
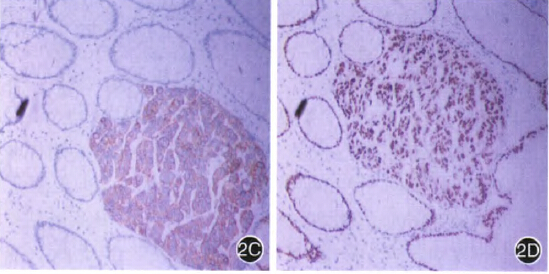
图2第2次肠镜检查 2A肠镜下见距肛门口5~35cm处黏膜充血、水肿较前明显,结节较前变大;2B活检病理组织见间质中有异型腺体浸润,细胞成实性巢状排列,分化差,异型性明显,胞质少,脉管内见癌栓HE×lOO;2C CD×2阳性表达,免疫组织化学染色×10;2D CK20阳性表达,免疫组织化学染色×1O
遂行免疫组化示CK(+)、EMA(+)、CK20(+)、CDX2(+)、CK7(-)、SYN(-)、CGA(-),其中CK20(+)定位于胞质,主要标记在胃肠道上皮,CDX2(+)定位于胞核,存在于绝大多数的结肠直肠癌,是肠道特异性的转录因子,因此考虑为肠道原发性癌。SYN(-)、CGA(-),排除了神经内分泌肿瘤可能性,病理诊断为结肠低分化腺癌。肠镜诊断为结肠低分化腺癌。
腹部+盆腔CT示乙状结肠、直肠壁普遍增厚,以直肠为显著,盆腔及腹膜后多发淋巴结肿大(图3)。
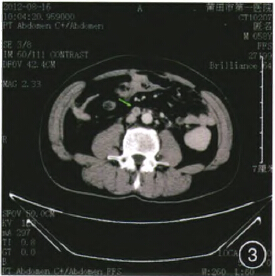
图3腹部+盆腔CT示乙状结肠、直肠壁普遍增厚,以直肠为显著,盆腔及腹膜后多发淋巴结肿大
拟先行化疗控制肿瘤发展转移,缩小病灶,予“奥沙利铂170mg ivgtt dl+CF 0.4 ivgtt dl-2+5-Fu 0.8 iv dl-2+5-Fu 1.2 civ dl-2,q2w”方案行化疗4周期后,遂在全麻下开腹探査,术中探查肝、胆、胰、脾、小肠、胃未见转移结节,盆底见多发转移结节,肠管无破裂,腹膜返折处上10cm乙状结肠至直肠肠管僵硬,大小约20.0cm×5.0cm×5.0cm,侵出浆膜层,移动性尚可,肿瘤周围及腹膜后淋巴结肿大,直径0.5~3.0cm,融合成团成冰冻样。遂行姑息性直肠癌hartmann手术。
术后大体标本(固定后标本)亦送检不带肛门直肠切除标本,长约26.0cm,已被剖开,一切端周径约7.0cm,另一切端周径约6.5cm,距一侧切端15.0cm,另一侧切端10.0cm处可见一浸润型肿物,大小约2.0cm×1.5cm×1.0cm,切面灰黄色,质韧,肉眼观侵及浆膜层,其余肠黏膜面呈不规则结节样隆起;送检区域淋巴结3组,最大直径0.5cm。术后病理示直肠浸润型中-低分化管状腺癌,侵出浆膜层,浸润神经及脉管(图4)。上、下切端及环周切缘有癌浸润。区域淋巴结见转移癌:9/12,软组织有癌浸润。
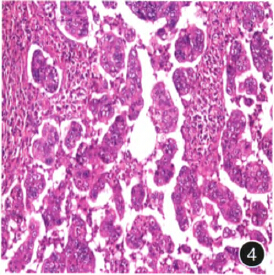
图4手术后病理提示浸润型中-低分化管状腺癌,侵出浆膜层,浸润神经及脉管 HE×1OO
术后予止血、补液、营养支持等处理,患者恢复良好。术后继续“伊立替康280mg ivgtt dl+替吉奥2粒bid dl-14 q3w”方案化疗2周期。术后随访,患者于术后10个月因全身衰竭死亡。
讨论:
弥漫性浸润型结肠癌又称结肠的皮革样癌,发病率低,好发于直肠及乙状结肠,主要沿肠壁内浸润生长,常累及肠管全周,容易侵犯血管。肿瘤侵犯周围组织可出现明显的纤维组织增生,使局部肠壁增厚,易引起肠管狭窄。肠腔内很少出现溃疡,容易误诊。
由于溃疡性结肠炎反复发作,肠镜下可表现肠壁增厚、肠腔狭窄呈管状或消失,可伴弥漫性假性息肉形成,结合第1次行肠镜检查所见病变长达26cm,活检组织病理提示黏膜慢性炎,误导我们考虑本病例为溃疡性结肠炎。本例给我们的教训是在行内镜检查活检取病理时,对范围大的病变,要注意多点取材,对怀疑有肿瘤性病变可能的,如充气后肠管扩张差、肠壁僵硬、肠壁隆起等,应采取深挖式取材,即第2块取材在第1取材的部位上取,这样可以同时取到病变的表面组织及较深组织,从而大大提高阳性率。另外,也可在内镜超声引导下行细针穿刺术(EUS guided fine needle aspiration,EUS-FNA),Williams等报道其对胃肠道壁内病变诊断的敏感度、特异度、准确度分别为50%,25%,38%。最后,还要注意其他辅助检查,包括CT、肿瘤标记物等检查的综合应用,以减少误诊。
弥漫性浸润结肠癌分化程度低,多数为低分化或中分化腺癌。国外很多研究表明,结肠癌弥漫浸润生长方式可以显著缩短患者生存期,其原因可能与宿主缺乏对肿瘤细胞的免疫及炎症反应有关。本例患者虽经积极治疗,但生存期仅10个月,也提示该类型肿瘤具有预后性差,生存期短的特点。







