Cell:向着癌细胞发出免疫“炮弹”
去年年底Science杂志公布的十大科学突破中,癌症免疫疗法位于榜首,虽然到目前为止,这一利用免疫系统来攻击肿瘤的策略只对某些癌症及若干病人有效,但许多癌症专家确信,他们正在目睹一种重要的癌症治疗新模式的诞生。
肿瘤细胞确实狡猾聪明,它们能令我们身体的防线:免疫系统倒戈,转而对付机体正常细胞。这个过程涉及多种分子及作用机制,比如操控Tregs,引诱基质细胞消除毒性T细胞,召集专门的巨噬细胞修改微环境。近期围绕这些方面取得了一些进展,Cell杂志指出,通过这些新进展,能解放机体这些训练有素的 “战士”,向癌细胞发出免疫“炮弹”。
人类的免疫系统分为先天免疫和适应性免疫两个部分,这两只军队密切合作,在对抗感染的同时记住机体遇到的病原体。在出现微生物多肽、表面分子或基因序列时,巨噬细胞和中性粒细胞等先天免疫细胞会激活多种机制,对入侵者展开快速的抵抗。
同时,适应性免疫系统的B细胞生成高度特异性的应答,开始生产能识别并清除病原体的抗体。吞噬了病原体的先天免疫细胞会激活抗原特异性的T细胞,进一步促进机体的免疫应答。这些B细胞和T细胞具有持久的记忆,可以在日后遇到同样的病原体时产生更快更强的免疫应答。
上世纪六七十年代,Lloyd Old发现肿瘤细胞具有与健康细胞不同的表面抗原,这些肿瘤相关抗原成为了开发癌症疫苗的基础。八十年代,美国NIH的Steven Rosenberg进行研究,用刺激免疫系统的细胞因子对癌症进行治疗。后来,James Allison提出了免疫检验点阻断方案,将癌症免疫疗法推向了临床。
来自美国国家癌症研究所的研究人员今年迈出了重要的一步:他们对癌症患者的基因组进行了测序,从免疫系统中找到了那些能攻击癌细胞中一个特殊突变的细胞,然后在实验室中培养这些免疫细胞,并将培养后的上亿个细胞注入回患者血液中。
这种治疗方法被称为过继细胞治疗(adoptive cell therapy,ACT)方法,研究人员表示这种新疗法可适用于多类型癌症,为肺、膀胱和胃肠道患有黑色素瘤的患者,提供新的治疗希望。
几十年来,科学家们都在寻找癌细胞的一些特殊标记,也就是不会出现在健康细胞中的标记,这些标记可以被免疫细胞中的细胞作为靶标,进行识别。但这些靶标一直难以捉摸,这项研究就帮助一些患有黑素瘤的患者进行了自身免疫细胞的治疗:一种称为肿瘤浸润性淋巴球(tumor-infiltrating lymphocyte,生物通译),TILs的T细胞。
这是首次真正针对特定突变细胞,由免疫细胞发动攻击,证明了人体免疫系统可以对癌细胞表达的特异蛋白作出应答,这种免疫应答能被用于病患的癌症治疗。
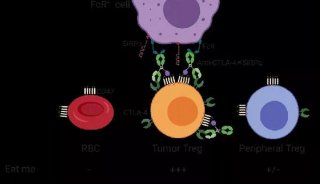
其次在解析癌症免疫机制方面,来自La Jolla过敏与免疫学研究所的研究人员揭示出了阻断免疫抑制检查点受体CTLA-4功能的一条新途经。由于其具有抗癌潜力,制药界和一些研究团体对 CTLA-4抱有极大的兴趣。目前已有一种阻断CTLA-4的抗体用于治疗晚期黑色素瘤。
这项研究演示了一种提高免疫系统识别和破坏肿瘤能力的新方法。这提供了另一个例子证实提高免疫系统的潜力可作为抗癌战争中一种新型的、强有力的工具。
还有一种方式,就是解放受到抑制的免疫应答,增强机体的抗癌能力。
研究人员发现为了躲避免疫应答,肿瘤需要胞内激酶PI(3)K(phosphoinositide-3-OH kinase δ)的作用。抑制这种酶能够解放受到抑制的免疫应答,增强机体的抗癌能力。
失活小鼠的PI(3)Kδ,能够有效抑制多种肿瘤的生长和扩散。这是因为,肿瘤细胞需要PI(3)Kδ才能诱导抑制性Treg细胞的分化。在Treg细胞中去除PI(3)Kδ,能够阻止肿瘤的生长,延长癌症小鼠的生存期。
Treg细胞并不是癌症束缚免疫应答的唯一途径,肿瘤细胞也会激活髓源性抑制细胞(PMN-MDSC),来阻断CD8+ T细胞的细胞毒性。研究显示,抑制PI(3)Kδ不仅减少了Treg细胞的数量,也降低了PMN-MDSC的限制能力,能够大大增强抗癌的免疫应答。
这些研究成果虽然还只是停留在了基础研究和实验室中,但是如果能证实它们的安全性,那么这些方法就能成为癌症免疫疗法的新希望。