新版欧洲高血压指南进一步强化RAS抑制剂的基础降压地位
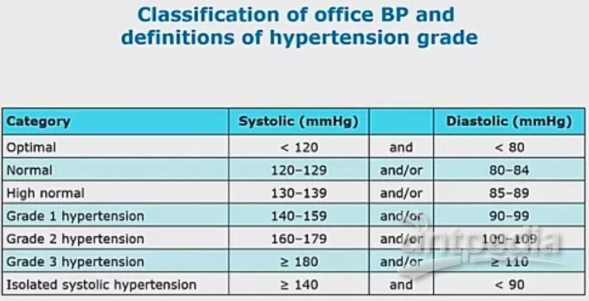
高血压的药物治疗启动时机
所有的高血压患者,都强调生活方式干预。但对下列情况,应启动药物治疗:
(2)对130~139 mmHg和/或85~89 mmHg的正常高值血压,如果合并有心脑血管病,尤其是合并冠心病的很高危患者,考虑在改善生活方式的基础上进行药物治疗。
(2)对140~159 mmHg和/或90~99 mmHg的1级高血压,合并有心脑血管病、肾病或靶器官损害的高危及很高危患者,立即启动药物治疗;对1级高血压,未合并心脑血管病、肾病和靶器官损害的低中危患者,若生活方式干预3~6月后血压不能达标,应启动药物治疗。
(3)论心血管风险水平如何,应立即启动药物治疗,治疗后再对血压进行评估。
降压目标
(1)所有高血压患者的第一降压目标仍是<140/90 mmHg,包括老年人。
(3)如能耐受降压治疗,大部分患者可降至130/80 mmHg,甚至更低。
(3)所有高血压患者可考虑将舒张压降至<80 mmHg。
(4)65岁以下患者收缩压目标:120~<130 mmHg;≥65岁患者收缩压目标:130~<140 mmHg。
(5)冠心病患者收缩压目标:≤130 mmHg。
(6)糖尿病患者收缩压目标:≤130 mmHg。
(7)慢性肾病患者收缩压目标:130~<140 mmHg。
(8)脑卒中/TIA后患者收缩压目标:120~<130 mmHg。
重要提醒:不要将诊室收缩压降至<120 mmHg。
降压药物的选择
无论有无并发症,推荐大多数高血压患者,起始治疗就使用联合治疗方案,优选的联合治疗方案包含RAS抑制剂(ACEI或ARB)、CCB和利尿剂(I级推荐,A类证据)。
新指南进一步强化了RAS抑制剂的基础降压地位。
1. RAS与RAS抑制剂
(1)RAS
肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system)简称RAS系统,是人体内重要的体液调节系统,既存在于循环系统中,也存在于血管壁、心脏、肾脏和肾上腺等组织中。正常情况下,对血压的调节,水和电解质的平衡,心血管系统的功能稳定等发挥着重要作用。
但是,RAS的过度激活,会导致高血压、动脉硬化、心肌肥厚、心力衰竭、蛋白尿、肾小球硬化、肾功能衰竭等一系列病理生理改变。在整个事件过程中,血管紧张素Ⅱ贯穿全程并发挥最主要的作用,而抑制RAS,比如抑制血管紧张素Ⅱ的生成,或者阻断血管紧张素Ⅱ的作用,可控制血压,提供心血管和肾脏保护,延缓心血管疾病和肾脏疾病进展。
(2)RAS抑制剂
狭义的RAS抑制剂包括血管紧张素转换酶抑制剂(Angiotensin Converting Enzyme Inhibitors, ACEI,俗称普利类)和血管紧张素Ⅱ受体阻断剂(Angiotensin II Receptor antagonists, ARB,俗称沙坦类)。ACEI通过抑制血管紧张素转换酶的活性而抑制血管紧张素Ⅱ的生成,而ARB通过阻断血管紧张素Ⅱ的受体而阻断其作用,二者共同的作用就是抑制血管紧张素Ⅱ的活性。但不推荐同时使用两种RAS抑制剂,如ACEI和ARB联合。
2. 新版欧洲高血压指南降压药的选择
(1)对无并发症的大部分高血压患者,起始两种药物联合治疗,首选RAS抑制剂(ACEI/ARB)+CCB,或者RAS抑制剂(ACEI/ARB)+利尿剂(噻嗪类或噻嗪样利尿剂)联合;如果疗效不佳,采用RAS抑制剂+CCB+利尿剂三联治疗。
(2)对糖尿病患者,RAS抑制剂+CCB或利尿剂联合用药作为初始治疗方案。
(3)对慢性肾脏病患者,采用以RAS抑制剂与CCB或利尿剂进行初始联合治疗。在降低蛋白尿方面,RAS抑制剂比其他降压药物更有效,推荐用于出现微量蛋白尿或蛋白尿患者的治疗,而且RAS抑制剂比其它降压药物更有利于肾病预后。对于eGFR<30 ml/min的患者,不宜选用噻嗪类利尿剂,可改用袢利尿剂。
(4)对射血分数低的慢性心衰患者,宜选用RAS抑制剂与β受体阻滞剂;如果需要,还可使用利尿剂和(或)醛固酮拮抗剂螺内酯;如血压未控制,可加用CCB。
(5)对左心室肥厚患者,宜选用RAS抑制剂与CCB或利尿剂治疗。
(6)有心梗病史者,首选β受体阻滞剂与RAS抑制剂联合;有症状的心绞痛患者首选β受体阻滞剂和(或)CCB。
(7)对顽固性高血压患者,加用低剂量螺内酯;如不耐受,可加用其他利尿剂(如依普利酮、阿米洛利),或较高剂量的噻嗪类/噻嗪样利尿剂或袢利尿剂,或加用β受体阻滞剂或α受体阻滞剂。
-
技术原理
-
焦点事件