99mTc-MIBI显像阴性甲状旁腺癌致甲状旁腺功能亢进症病例..
99mTc-MIBI显像阴性甲状旁腺癌致甲状旁腺功能亢进症病例分析
男,41岁。1年前无明显诱因出现乏力、多关节疼痛,以双肘、双膝关节为著,无局部红肿、发热。5月前于外院就诊,查血尿酸升高,考虑为“痛风性关节炎”,给予“非布司他”治疗,上述症状未见明显改善,为求进一步诊治于我院就诊。碱性磷酸酶1310U/L,尿酸526umol/L,钙3.67mmol/L,磷0.62mmol/L。
患者自患病以来,精神状态一般,体力情况较差,食欲食量一般,睡眠情况一般,大小便正常,自发病以来体质量减轻约12kg。既往史:平素一般健康状况良好,5年前有“左手骨折”病史,半年前诊断为“双膝半月板磨损”。
体格检查:血压127/92mmHg(1mmHg≈0.133kPa)。甲状腺Ⅱ度肿大,质软,右侧叶触及一20mm×20mm质韧肿物,随吞咽上下活动,无压痛、血管杂音。双肺呼吸音清,未闻及啰音,心率64次/分。
影像学检查:甲状腺超声(图1)于右叶腺体内探及大小约35mm×24mm×21mm的不均质低回声肿块,边界欠清,突破后方包膜,形态欠规则,内可见点状钙化,CDFI示点条状血流信号。右侧颈部Ⅳ区可见多个肿大淋巴结。考虑甲状腺右侧叶实性肿物(TI-RADS5类)。
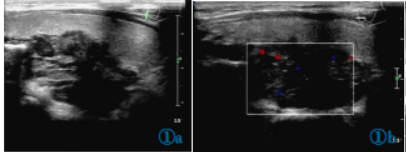
图1a,1b甲状腺超声:右叶腺体内大小约35mm×24mm×21mm的不均质低回声肿块,边界欠清,突破后方包膜,形态欠规则,内可见点状钙化,CDFI示点条状血流信号。
CT平扫(图2a)示甲状腺右侧叶后方略低密度肿物,边界不清。CT增强(图2b)示病灶呈低强化,分叶状,其内密度不均,可见更低密度灶,病灶推挤右侧颈总动脉,周围脂肪间隙模糊,右侧颈部Ⅴ区可见增大淋巴结。考虑甲状腺癌伴右侧颈部淋巴结转移。
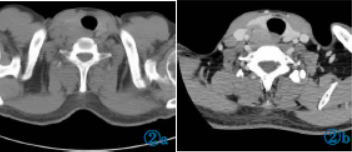
图2aCT平扫:甲状腺右侧叶后方见略低密度肿物,边界不清。图2bCT增强扫描:甲状腺病灶低强化,边界不清,分叶状,其内密度不均,可见更低密度灶,病灶推挤右侧颈总动脉,周围脂肪间隙模糊。
X线检查(图3)示双手骨关节骨质疏松,远端局部骨质吸收表现较明显,符合代谢病骨关节改变表现。
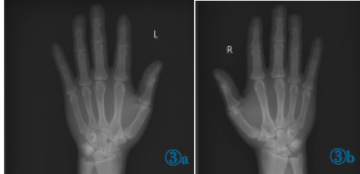
图3a,3bX线:双手骨关节骨质疏松,远端局部骨质吸收表现较明显。
静脉注射99mTcO4-5mCi,20min后行甲状腺99mTcO4-显像,患者仰卧位,充分暴露甲状腺部位,采用美国GE公司InfiniaHawkeye4SPECT/CT配置低能通用型准直器,能峰140keV,窗宽20%,矩阵256×256,放大2倍,前位计数采集300K。甲状腺99mTcO4-(图4)示甲状腺右叶形态饱满,中部见边界欠清的放射性分布减低区。隔日静脉注射99mTc-MIBI15mCi分别于30min、120min行99mTc-MIBI双时相显像,采集方法同99mTcO4-显像:早期显像(图5a)示甲状腺右叶中部见边界欠清的放射性分布减低区。右侧颈部可见两个团状放射性分布异常摄取;延迟显像(图5b)示双侧甲状腺影像减低,右叶中部仍可见边界欠清的放射性分布减低区。次日静脉注射99mTc-MDP20mCi,2h后行全身骨显像,采用美国GE公司InfiniaHawkeye4SPECT/CT配置低能通用型准直器,能峰140keV,窗宽20%,患者仰卧位,使用全身采集软件,扫描速度为15 cm/min,一次扫描获得全身骨骼前后位及后前位图像。99mTc-MDP全身骨显像(图6)可见全身骨骼显影异常清晰,颅骨放射性异常浓聚呈“黑颅征”,串珠肋,脊柱、骨盆及四肢骨可见均匀对称性的放射性分布异常增高,双肾显影淡,呈甲旁亢代谢性骨病“超级骨显像”表现。
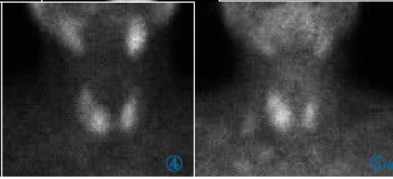
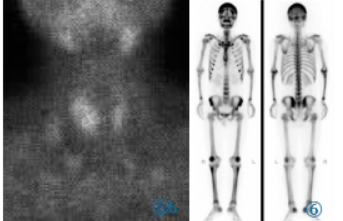
图4甲状腺99mTcO4-显像:甲状腺右叶中部边界欠清的放射性分布减低区。图599mTc-MIBI双时相显像:早期显像(图5a)示甲状腺右叶中部边界欠清的放射性分布减低区。延迟显像(图5b)示双侧甲状腺影像减低,右叶中部仍可见边界欠清的放射性分布减低区。右侧颈部可见两个团状放射性分布异常轻度增高影。图6 99mTc-MDP全身骨显像:全身骨骼显影异常清晰,“黑颅征”,串珠肋,脊柱、骨盆及四肢骨均匀对称性的放射性分布异常增高,双肾显影淡,呈甲旁亢代谢性骨病“超级骨显像”表现。
实验室检查:血钙3.21~3.5(正常2.10~2.55)mmol/L,血磷0.74~1.35(正常0.81~1.45)mmol/L,尿钙10(正常2.5~7.5)nmol/24h,尿磷61.5(正常16.1~42)nmol/24h,甲状旁腺激素(PTH)最高1601(正常15~65)pg/mL,血清碱性磷酸酶最高1392(正常45~129)U/L。手术所见:甲状腺右叶背侧肿物大小约35 cm×20 cm×20 cm,质硬,边界不清,无明显包膜,与周围组织紧密粘连,背侧包绕喉返神经并侵入食道肌层,右侧颈部多发肿大淋巴结,质硬,边界不清,大者直径约3 cm。标本离体30min复查PTH:甲状旁腺激素624.1pg/mL。
术中冰冻报告:送检(右叶甲状腺及右甲状旁腺)肿物内伴钙化、坏死及纤维化组织,倾向甲状旁腺癌(Parathyroidcarcinoma,PTC)。常规病理结果:(右叶甲状腺及右甲状旁腺)结合形态学、免疫组化及临床符合PTC,肿瘤大小3.2 cm×2.5 cm×2.3 cm,侵及甲状腺,单送“甲状腺右侧颈部Ⅱ、Ⅲ、Ⅳ、Ⅴ区”可见癌转移(5/8)。免疫组化结果:TTF-1(-),Tg(-),CgA(部分+),CD56(+),Syn(-),Galectin-3(+),Calcitonin(-),CK8/18(+),CK19(+),Ki-67(+10%)。术后第3天复查血钙1.84(正常2.10~2.55)mmol/L,血磷0.46(正常0.81~1.45)mmol/L,PTH67.2(正常15~65)pg/mL,血清碱性磷酸酶557.8(正常45~129)U/L。术后半月、1月、2月、3月复查血钙1.65~1.78(正常2.10~2.55)mmol/L,血磷0.72~1.13(正常0.81~1.45)mmol/L,PTH251-300-417(正常15~65)pg/mL呈持续增高,血清碱性磷酸酶659-406-324.5(正常45~129)U/L呈持续减低。患者复查甲状腺显像:甲状腺床区及周围未见明显异常摄取。患者无明显症状,继续随访中。