2019前庭性偏头痛诊疗多学科专家共识发布!
前庭性偏头痛(vestibular migraine,VM)是临床常见的具有遗传倾向的以反复发作头晕或眩晕、可伴恶心、呕吐或/和头痛为症候的一种疾病。中国卒中学会卒中与眩晕分会与中国医师协会神经内科医师分会眩晕专业委员会组织多学科专家进行多次讨论,制定《前庭性偏头痛诊疗多学科专家共识》。
前庭性偏头痛的定义
专家共识一:VM是临床上常见的具有遗传倾向的以反复发作头晕或眩晕、可伴有恶心、呕吐,伴或不伴头痛症候的一种可以诊断的独立疾病体。
前庭性偏头痛的流行病学
VM是反复发作性眩晕的常见疾病之一,在眩晕相关疾病中居第3位。由于对其认识不足,VM患病率被严重低估。VM可发生于任何年龄,其男女比例为1:1.5~1: 5,女性更多见。国内尚无VM流行病学调查数据,目前的一些数据显示VM是继良性阵发性位置性眩晕(BPPV)之后,导致复发性眩晕的第2大常见病因。
专家共识二:VM是反复发作性眩晕的常见疾病之一,其中以中年女性更多见。随着对VM认识和诊断水平的提高,在眩晕相关疾病中VM识别率会大大增加。
前庭性偏头痛的发病机制
VM发病机制尚不完全清楚。目前有以下几种主要假说:皮质扩布抑制、神经递质异常、三叉神经。血管功能异常、离子通道缺陷、中枢信号整合异常及遗传基因异常等。
专家共识三:VM的发病机制并不完全清楚,涉及多种理论,有家族聚集发病倾向。部分女性患者在更年期阶段VM现的偏头痛向VM发作的转变或与内分泌激素水平变化相关。
前庭性偏头痛临床症候群、体征及辅诊检查结果判断
1. 临床症候
专家共识四:VM以眩晕/头晕为主要表现,其首发症状发生的平均年龄较偏头痛为晚。应注意不同的VM患者其临床表现会有差异,同一患者在不同的年龄段或不同的发作期表现也会不同。需熟悉VM多变的临床症候及可能出现的共病情况。对于门诊、急诊以头晕/眩晕症候为主诉的中老年患者,也应特别注意患者既往偏头痛发作或头痛史的询问。特别强调对患者有/无家族性偏头痛史和VM史的询问。
2. 体征
专家共识五:VM缺乏神经系统特异性定位体征,发作期和发作间期可出现一过性体征,应注意捕捉并及时跟踪随访。
3. 辅助检查
专家共识六:VM的影像学和其他相应辅助检查虽无特异性,但对于相关疾病的鉴别诊断是必要的。
前庭性偏头痛的诊断流程及鉴别诊断
1. 诊断流程
前庭性偏头痛的诊断标准:
A.至少5次发作符合C和D
B.无先兆偏头痛或有先兆偏头痛的现病史或既往史(依据国际头痛疾病分类[ICHD]诊断标准)
C.中或重度的前庭症状,持续5 min到72 h
D.至少50%的发作中伴有下列至少l项偏头痛样症状:
➤ 头痛至少符合下列4项中的2项:
(1)单侧
(2)搏动陛
(3)中或重度
(4)日常体力活动加重头痛
➤ 畏光和畏声
➤ 视觉先兆症状
E.不能用ICHD-Ⅲ的其他诊断或其他前庭疾病更好地解释
VM诊断标准中的“前庭症状”
A.自发性眩晕
➤ 内部眩晕(自身旋转或不稳)
➤ 外部眩晕(周围旋转或坠落)
B.位置性眩晕,发生于头位改变之后
C.视觉诱发性眩晕,由移动陛视觉刺激诱发
D.由头部运动诱发的眩晕,发生于头部运动过程中
E.由头部运动诱发的头晕伴恶心(头晕指空间定位障碍,其他类型头晕不包括在内)
注:“中度”前庭症状指影响日常活动,但患者尚可坚持;“重度”前庭症状指患者无法坚持日常活动
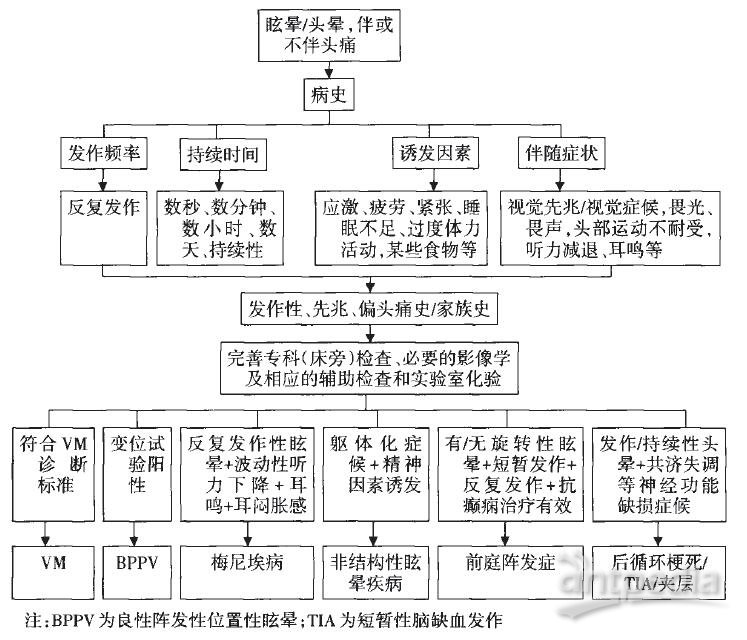
图1 庭性偏头痛(VM)的诊断与鉴别诊断流程图
2. 鉴别诊断
(1)良性阵发性位置性眩晕(BPPV)
BPPV作为临床最常见的反复发作性眩晕疾病,临床主要依赖于Dix-Hallpike试验和仰卧翻滚试验(the supine roll test)确诊。完整的诊断包括受累半规管和病理生理学(管石症和嵴帽结石症)的辨别。
BPPV的确诊需进行位置试验(该试验可诱发待测半规管产生相应的位置性眼震)。诊断所需的临床信息包括位置性眼震的潜伏期、方向、时程。通常,如果怀疑患者存在其他内耳疾病,则需进一步行前庭功能和听力学检查。典型的BPPV病例不需要颅脑和耳的影像学检查。该病有一定的自限性,手法复位疗效显著。
(2)梅尼埃病
梅尼埃病是一种原因不明的、以膜迷路积水为主要病理特征的内耳病,临床表现为发作性眩晕、波动性听力下降、耳鸣和/或耳闷胀感。梅尼埃病的诊断主要依靠病史和体格检查,其四大典型临床症状相继出现或存在交叉重叠,早期多不会同时出现,因此易与VM混淆。
(3)后循环缺血
后循环缺血包括后循环的脑梗死、短暂性脑缺血发作(TIA)及易被忽视的引起TIA的动脉夹层。此种类型的眩晕可危及生命或严重致残,故也称为恶性眩晕。典型后循环缺血发作的特点是发作或持续性头晕、平衡障碍,多数持续数分钟至半小时,甚至为持续性眩晕,同时或随病情进展导致构音障碍、复视、视野缺损等神经系统功能缺损表现。
当仅以眩晕作为后循环缺血的首发表现时,容易与VM、良性内耳疾病相混淆,故对合并心脑血管疾病危险因素的中老年患者,当头晕或眩晕症状持续不缓解时,应特别注意除外后循环缺血情况,避免双向误诊。进行颅脑血管评估,如颅脑磁共振血管成像(MRA)或数字减影血管造影(OSA)和MRI脑血流灌注分析,对于评价是否存在供血不足十分必要。
(4)非结构性眩晕疾病
包括功能性头晕和精神性头晕,指患者心理上对自身运动或体位变化时所表现出的头晕或眩晕感,但实际上是一种错误性判断。临床特点为头晕/眩晕几乎天天存在,呈持续性,可伴惊恐发作,也常伴心慌、胸闷、气促等躯体化症状,多数合并睡眠障碍、消化不良等,注意力分散或活动时头晕/眩晕不明显,休息或闲时头晕明显。病程多≥3个月,起病前多因疾病、情绪刺激等诱发,症状随情绪波动。
(5)其他少见的发作性眩晕
如癫痫型眩晕、脑干先兆偏头痛、前庭神经炎、多发性硬化、前庭阵发症等可通过详细追问病史、查体及相关辅助检查等提供直接或间接诊断证据。
专家共识七:VM的诊断标准要求≥5次中重度的前庭症状发作,突出强调的是前庭症状的多次反复发作,但“≥5次”的标准缺少统计学数据。对于有明确偏头痛家族史或既往有偏头痛史的首次前庭性眩晕发作者,应注意VM的诊断与鉴别。掌握VM诊断与鉴别诊断流程图有助于复发性头晕/眩晕的病因判断。
前庭性偏头痛的治疗
专家共识八:对VM急性期以对症治疗为主,发作频繁且临床症状显著影响患者生活质量的患者,在发作间期可参照偏头痛预防治疗原则。同时需重视该病所致的精神心理障碍,必要时进行相关问卷评估。







