慢性心绞痛的药物治疗和新兴疗法(二)
慢性心绞痛是缺血性心脏病的一种常见表现。药物治疗是减少心绞痛发作,提高患者生活质量的主要方法。前面我们讲述了常用的标准治疗,如硝酸酯类药物、β受体阻滞剂、钙通道阻滞剂。本篇主要介绍新兴的抗心绞痛治疗。
续前篇:慢性心绞痛的药物治疗和新兴疗法(1)三、新兴的抗心绞痛治疗:生理或代谢
本节讨论的抗心绞痛治疗已经发展了数十年。许多抗心肌缺血药物对心肌代谢的影响多于对心律或血管张力(生理效应)的影响。二十世纪七、八十年代治疗方法开发的审批要求与目前要求显著不同,标准通常包括需要显示最大运动耐受时间(TED)的增加,临床上报告心绞痛的减少,或与安慰剂对比整体安全性的评估。世界各地不同的监管要求导致这些疗法有效性的差异。这些药物的药理学已经在别处讨论过。用药注意事项见表5.
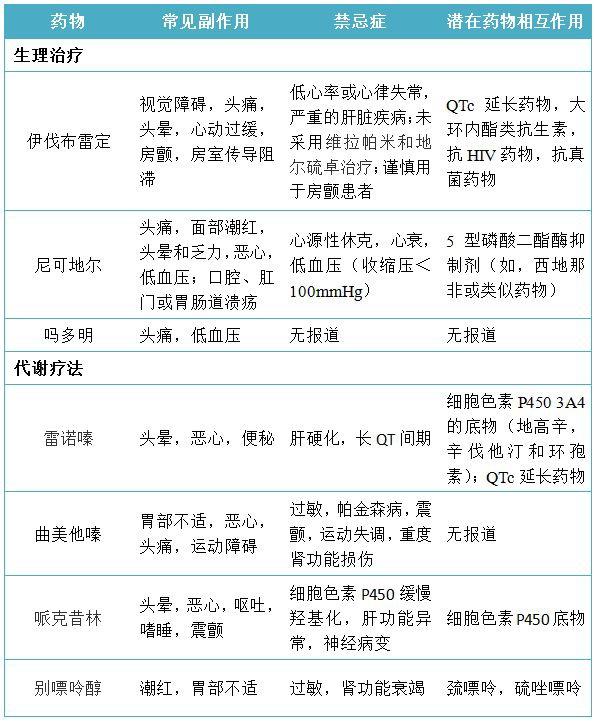
表5 处方新型抗心绞痛药物的注意事项
(一)新兴的生理疗法
伊伐布雷定可选择性抑制窦房结起搏细胞的If电流,降低心律。在健康受试者中,伊伐布雷定对静息心律和运动心律的减少与**的作用类似。两种药物对心律收缩压乘积的降低(提示心肌耗氧量减少)的作用也类似。在直立倾斜试验中,伊伐布雷定引起的心律降低小于**,证实不存在负性肌力作用。
几个RCT研究了慢性心绞痛患者,将TED改善和每周心绞痛发作减少作为终点。结果显示,伊伐布雷定的两个终点与其他抗心肌缺血药物相似。在一项优效性RCT中,伊伐布雷定对TED的改善优于阿替洛尔,但并没有减少心绞痛发作频率。
一项开放标签非随机研究42评估了2330例接受治疗的慢性心绞痛患者(β受体阻滞剂[100%],钙通道阻滞剂[18%],长效硝酸酯类药物[11%])的生活质量(QOL)。年龄≥75岁或心律<50次/分的患者接受低剂量伊伐布雷定(2.5mg
BID)。
4个月随访时,患者报告的QOL评分改善,静息心律和心绞痛发作显著减少。开放标签的设计限制了对这项研究的解释,但它表明,临床实践中许多患者只能接受低剂量伊伐布雷定的治疗。
为了评估伊伐布雷定的整体安全性,一项RCT纳入19102例无心脏衰竭且静息心律≥70次/分的稳定性冠脉疾病患者,随机接受伊伐布雷定7.5mg
BID(年龄>75岁者5.0mg
BID)或安慰剂治疗。受试者原有治疗药物包括β受体阻滞剂(83%),钙通道阻滞剂(31%),和硝酸酯类药物(40%)。第3个月,伊伐布雷定治疗组患者的平均心律明显低于安慰剂组。在研究随访过程中,伊伐布雷定治疗组的症状性心动过缓、房颤和视觉障碍发生较多。严重的不良事件导致患13%的患者停止使用伊伐布雷定。第28个月,两组死亡和非致命性心肌梗死的主要终点相似,除了预先设定的12
000例接受伊伐布雷定治疗的慢性心绞痛患者亚组,其死亡和非致死性心肌梗死发生数量明显升高,而心绞痛矛盾性的得以改善。这些发现对伊伐布雷定治疗慢性心绞痛的安全性提出了质疑。在稳定性冠状动脉疾病和左心室功能障碍的患者中,伊伐布雷定可降低心律≥70次/分患者的心脏衰竭相关住院。因此,伊伐布雷定应仅用于治疗伴有心脏衰竭的心绞痛患者,剂量不宜超过7.5mg
BID.这些发现显示出充分药物暴露的重要性,以评估抗心绞痛治疗的安全性。
尼可地尔是烟酰胺硝酸酯,是一种具有NO供体能力和抗心绞痛的ATP敏感性钾通道开放剂,直接扩张冠状动脉。此外,它对心肌具有轻微代谢作用。该药已在5个小型RCT中得到评估,结果好坏参半。3个研究在没有背景治疗的情况下,评估尼可地尔与安慰剂或美托洛尔对TED的改善。一项研究发现,安慰剂组与长效硝酸酯类药物组的TED无差异。另一项研究发现尼可地尔治疗组早期TED升高,但14天后作用消失。尼可地尔的副作用包括多达一半的患者头痛,造成10%的患者停止治疗。
一项RCT纳入了5126例接受β受体阻滞剂(57%),钙通道阻滞剂(55%)和硝酸酯类药物(87%)治疗的慢性心绞痛患者,旨在评估尼可地尔治疗与安慰剂对比的长期安全性和有效性。虽然有39%的患者因头痛而退出研究,尼可地尔可显著降低复合主要终点,包括心血管死亡,非致死性心肌梗死或因胸痛意外住院。两组(尼可地尔和安慰剂)间加拿大心血管协会分级相似,心绞痛报告未减少。一项纳入5115例日本患者的观察性、倾向性配对队列研究平均随访2.7年,结果显示,尼可地尔具有更大的治疗效果。在527例服用其他ATP敏感性钾通道阻滞剂,如治疗糖尿病的磺脲类药物的患者亚组中,尼可地尔没有产生效益。尼可地尔可能是不能耐受标准抗心绞痛药物者的选择,但由于抗心绞痛作用数据缺乏限制了应用,并且由于头痛,大量患者退出研究。
吗多明是一种前药,在肝中转化为活性代谢物,具有扩张静脉容量血管(减少前负荷)的作用,通过抑制血栓烷发挥稳定血小板的作用,并且具有产生NO的作用扩张冠状动脉。4项研究纳入了无背景治疗的慢性心绞痛患者,研究吗多明。在第一个研究中,吗多明与长效硝酸酯类药物具有类似的血流动力学特征。在随后的研究中,接受吗多明治疗14天后,药物改善TED的作用下降近40%,这表明时间延长会增加患者的耐受性。在一项缓释吗多明的安慰剂对照研究中,接受这种药物治疗的患者与安慰剂组相比,TED显著改善,心绞痛发作减少。这项大型研究纳入了533例患者,患者在安慰剂导入期后,根据交叉试验设计,被随机分配到两个不同的剂量吗多明治疗组。两个吗多明治疗组的TED均显著长于服用安慰剂期间,但是未校正训练效果。两治疗组患者每周心绞痛发作均显著少于安慰剂导入期。最常见的副作用是头痛和低血压,较高剂量组中血压较低者多于低剂量组。由于缺乏针对抗心绞痛药物治疗患者和大规模暴露研究,这种药物尚不推荐使用。
(二)新兴代谢疗法
雷诺嗪是一种活性哌嗪衍生物,缓释制剂每日服用两次。开始治疗后3天药物达到稳态,主要通过肝脏细胞色素P450(CYP)变体的CYP3A4介导的途径代谢。因此,禁忌与代谢途径类似的酮康唑、地尔硫卓、维拉帕米、大环内酯类抗生素和HIV蛋白酶抑制剂联合应用。辛伐他汀与雷诺嗪联用,可使辛伐他汀浓度增加1倍,但对雷诺嗪的浓度无影响。
雷诺嗪通过降低钙超载,通过抑制晚期钠电流——钠离子的内向电流,减少心肌缺血。在局部缺血区域这种效应增强,导致钙离子和钠离子交换,使得细胞内钙离子超载。抑制这种交换可防止钙离子超载,并降低与动脉缺血有关的左心室壁张力增加。
雷诺嗪对心律或血压没有影响。这些数据表明,因其对钠离子电流独特的作用,雷诺嗪可能比其它药物对左心室肥厚的患者更有效。同样的特性导致校正的QT(QTc)延长,这导致其禁忌用于QT间期延长的患者,同时服用延长QT间期的药物或伴有肝脏损害的患者。肝脏损害可导致药物蓄积,而雷诺嗪引起的QT间期延长具有剂量依赖性。
一些随机对照试验评估了雷诺嗪治疗慢性心绞痛患者,TED为主要终点。在未治疗患者的交叉试验中,雷诺嗪治疗可使TED延长。低剂量治疗可减少头晕(5%),恶心(2%)和便秘(2%)等副作用。在雷诺嗪与安慰剂的RCT中,在接受背景治疗的患者中TED和心绞痛得到改善。在一个类似的研究中,45%接受最大剂量氨氯地平和长效硝酸酯类药物治疗的患者每周心绞痛发作频率显著降低。雷诺嗪可显著改善西雅图心绞痛问卷评估的生活质量,仅考虑心绞痛频率。
一项开放标签研究评估了雷诺嗪的长期安全性,研究纳入745名患者(2233患者?年),平均入选TED研究2.8年;65岁以上的患者不太可能服药,而那些有心脏衰竭病史的患者更可能继续服用这种药物。没有患者出现尖端扭转,QT间期仅平均增加2.4ms.
为了评估对QT间期延长的关注,6560例非ST段抬高型急性冠脉综合征的患者随机接受静脉注射雷诺嗪(市场上买不到),随后口服药物或安慰剂治疗。虽然雷诺嗪治疗的患者较少再发心肌缺血,但两组符合住院指征后540天的主要终点,包括死亡,心肌梗死和复发性心肌缺血的发生率相似。不考虑雷诺嗪可轻微延长QT间期,心脏性猝死没有差别,雷诺嗪显著降低心律失常。在预先设定的亚组中,只有急性冠脉综合征事件前的心绞痛患者(3565例)的主要终点支持雷诺嗪。同样,在心绞痛患者的生活质量亚组研究中,雷诺嗪可显著改善患者的平均EQ-5D评分(EuroQol
Group)、心绞痛发作频率和QOL评分(西雅图心绞痛量表评估)。一项研究纳入了949例患2型糖尿病的慢性心绞痛患者,参与者接受药物治疗包括β受体阻滞剂(90%),钙通道阻滞剂(29%),长效硝酸酯类药物(34%),44%的患者服用两种药物,评估雷诺嗪的作用。结果显示,雷诺嗪组心绞痛发作显著少于安慰剂组,治疗似乎对美国和欧洲的患者最有效。
雷诺嗪是治疗慢性心绞痛的一个合理选择。由于其稀缺血流动力学作用,它可以作为心律减慢(<70次/分)或低血压患者的一线药物。由于其对心肌独特的影响,雷诺嗪也是弥漫性冠状动脉疾病的心绞痛患者很好的候选药物。这种药物的限制包括其副作用和药物相互作用。
曲美他嗪通过抑制线粒体长链3酮酰辅酶A硫解酶,减少脂肪酸的代谢,增加心肌糖代谢,从而增加细胞对缺血的耐受性。曲美他嗪多在男性慢性心绞痛患者中被评估。在这种药物的第一项研究中,TED得到了改善,心绞痛发作频率减少。副作用是疲劳(7%的患者),头晕(7%)和肌肉痉挛(7%)。一荟萃分析评价了曲美他嗪的12项小型、双盲RCT,这些研究对比了不同的疗法。最大的研究发现,与安慰剂组相比,曲美他嗪组TED和每周心绞痛发作显著改善,并由于美托洛尔。
在一项包括23项研究(1378例)的Cochrane荟萃分析中,曲美他嗪显著减少每周心绞痛发作,但关于死亡率,心血管事件和生活质量的数据很少。虽然曲美他嗪可能用于治疗慢性心绞痛,但还没有长期安全性和有效性的数据。
马来酸哌克昔林是一种抗心绞痛药,可通过抑制肉碱棕榈酰转移酶(CPT-1)改变心肌代谢。它在二十世纪七十年代被广泛研究,但由于肝毒性和周围神经病变的报道而被停用。这些毒性作用来自于细胞色素P450系统导致所谓的哌克昔林缓慢积聚羟化,导致磷脂累积引发遗传变异。保持哌克昔林的血浆浓度在150——600
ng/ml,有可能减少不良事件。在前两项RCT交叉研究中,哌克昔林可显著降低每周心绞痛发作。哌克昔林的主要副作用是头晕;恶心、呕吐、嗜睡、震颤也有报告。经过在数例肝功能异常患者进行测试,减少了哌克昔林的剂量。在几个小型,安慰剂对照研究中,哌克昔林可使慢性心绞痛患者的TED升高,而经过8周的运动训练,由放射性核素心室造影术评价的做事功能无改变。在β受体阻滞剂(80%的患者联合长效硝酸酯类药物)难以治疗的心绞痛患者中,哌克昔林在18周内剂量未增加。哌克昔林产生的平均每周心绞痛率下降呈剂量相关性,高剂量使心绞痛发作频率降幅最大。
目前尚无慢性心绞痛的大型安慰剂对照研究完成。一项观察性研究监测了151例难患者的哌克昔林药物浓度,包括难治性心绞痛(54%),心脏衰竭(33%)或二者都有(13%),随访5年。治疗4个月后,69%的患者处于哌克昔林治疗水平,21%的患者超出了治疗范围。治疗难治性心绞痛的患者中,53(65%)例症状改善,难治性心绞痛是应答的***预测因子。20%的患者由于副作用或安全问题而停止治疗。5年全因死亡率为21%,但由于没有对照组,这些结果不能形成观点。虽然哌克昔林疗法是不可用或受限的,在许多国家,它可以被用于治疗已充分抗心绞痛治疗的难治性心绞痛患者,规定每3个月检测药物血清浓度和肝功能。哌克昔林的长期安全性是未知的。
别嘌呤醇是用于预防痛风黄嘌呤氧化酶抑制剂,其抗心肌缺血作用的确切机制尚不清楚,但它可能会降低心肌需氧量或改善血管内皮功能。在一项高剂量别嘌呤醇与安慰剂的慢性心绞痛交叉RCT中,65例冠脉造影记录的冠心患者随访至少2个月,也应用β受体阻滞剂(87%),钙通道阻滞剂(22%),硝酸酯类药物(48%)或尼可地尔(22%)治疗。别嘌呤醇与安慰剂相比可显著改善ST段压低时间和TED.接受别嘌呤醇治疗的患者可在运动高峰可获得更快心律(与安慰剂相比),而收缩压和舒张压变化最小,心律血压乘积的改善显示出本药的抗心肌缺血作用。别嘌呤醇还会使脑钠肽浓度略微降低。总体而言,别嘌呤醇对每周心绞痛发作没有影响,但它可在每周至少发作一次心绞痛的患者中有效地减少心绞痛频率。对于虽然经多种治疗但仍旧有症状的患者,额外应用别嘌呤醇可能是合理的。患者需要对肾功能进行监测,因为药物毒性作用可导致严重肾功能不全。
另一个新兴的治疗方法是米屈肼,可逆地抑制肉毒碱的生物合成,通过减少脂肪酸氧化改善血管紧张度。两项针对接受标准疗法的慢性心绞痛患者的研究已经完成。在512例患者中对比增加剂量与安慰剂。米屈肼与TED的提高呈剂量依赖性,但仅在1000mg的剂量显著优于安慰剂。317例患者随机接受米屈肼或安慰剂,评估药物的长期疗效。在12个月时,米屈肼组的TED约比安慰剂组延长了1分钟。两项研究均未报道心绞痛发作频率和副作用。米屈肼不能被推荐,直到有更多的研究,解决其临床应用问题。
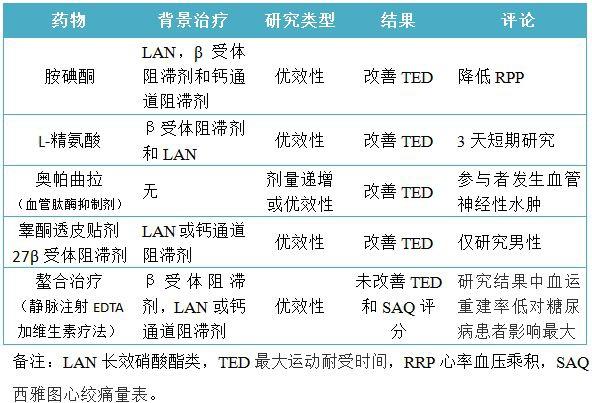
胺碘酮、L-精氨酸、奥马曲拉和睾酮贴剂用于慢性心绞痛患者(表8)均已做了研究。由于缺乏数据或毒性作用,这些药物不能被推荐用于治疗心绞痛。
表8 研究性治疗可减少心绞痛或心肌缺血,但不推荐患者使用
慢性心绞痛的药物治疗和新兴疗法(3)
译自:Steen E Husted, E Magnus Ohman. Pharmacological and emerging
therapies in the treatment of chronic angina. Lancet 2015; 386: 691-701






















