心室预激性扩张型心肌病患者行微创胆囊手术的麻醉管理
1.临床资料
患者男,68岁,体重75kg,于2019年3月6日因“反复中上腹痛2月”入院,诊断为胆囊结石、慢性胆囊炎,拟行腹腔镜胆囊切除术。术前访视时,患者自述有心脏病史多年,1年前出现心悸、胸闷、活动耐量下降等症状,超声心动图检查示射血分数(EF)为25%,口服沙库巴曲缬沙坦钠、琥珀酸美托洛尔、地高辛、盐酸曲美他嗪抗心力衰竭治疗。患者有支气管哮喘病史多年,未规律服用药物治疗;有双下肢烧伤史,可见烧伤瘢痕。多年前因外伤行右眼球摘除术,10年前因左侧腹股沟疝行疝修补术,当时手术、麻醉无特殊。
否认糖尿病、高血压病史。无心动过速、晕厥史。无药物、食物过敏史。患者麻醉前病情评估:张口度>3cm,Mallampatti分级Ⅲ级,头颈后仰角度<80°,明显受限。心功能评级:代谢当量(METs)评分2~3分,Goldman多因素心脏危险指数评分10分,NYHA心功能分级Ⅱ级,改良心脏危险指数(RCRI)预测心血管不良事件(心因性死亡、非致死性心肌梗死、非致死性心搏骤停)发生风险为6.6%,可耐受手术。
ASA分级为Ⅲ级。术前检查示血红蛋白121g/L,红细胞计数3.95×1012/L,血细胞比容0.376,血小板计数104×109/L,凝血功能正常,血钾4.2mmol/L,血钠143mmol/L,血氯108mmol/L,血肌酐121μmol/L,血尿酸448μmol/L。血肌钙蛋白Ⅰ<0.05g/L,血浆氨基末端脑钠肽前体(NT-proBNP)249g/L。血气分析示pH7.40,paCO241.2mmHg(1mmHg=0.133kPa),paO295.0mmHg,HCO3-25.40mmol/L。心电图可见Δ波,诊断为窦性心动过缓,B型心室预激,ST段改变(图1)。
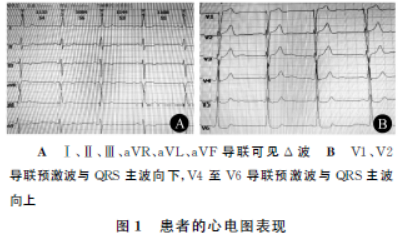
24h动态心电图示全程基础心律为窦性心律;平均心率67次/min,最慢心率48次/min(窦性心动过缓);最快心率104次/min(窦性心动过速);室性早搏121次,其中1阵室性心动过速(由5次心搏组成);房性早搏256个,其中有24次成对房性早搏和13阵房性心动过速(由3~17次心搏组成),房性心动过速频率120次/min,最长窦房结折返性心动过速RP’间期为1.3s,有1阵房性二联律;Ⅱ、Ⅲ、aVF、V4至V6导联ST段下斜型或水平型压低0.1~0.2mV。
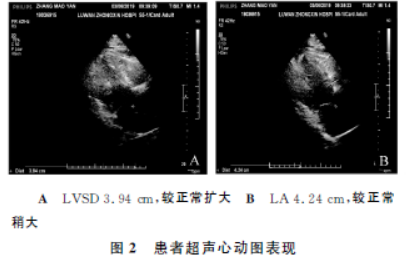
彩色多普勒超声心动图示左心室收缩功能减弱,左心房稍大,左心室舒张功能减退,EF51%,左心房内径(LA)4.24cm,左心室收缩末期内径(LVSD)3.94cm,每搏输出量(SV)70mL,左心室舒张末期容积(EDV)131mL(图2)。
胸部X线摄片示两肺未见明显活动性病变。为了评估手术风险,请心内科医师会诊后诊断为窦性心动过缓,停止口服琥珀酸美托洛尔。考虑此患者长期口服β受体阻滞剂,停药后短时间内易出现反跳现象,引起心率增快;且患者存在心室预激,β受体阻滞剂可使房室结传导延迟,间接增强旁路的传导性,导致心室率增加,易诱发心室颤动,停药后复查24h动态心电图、NT-proBNP。
再次请心内科医师会诊,诊断为扩张型心肌病、心力衰竭,NYHA心功能分级Ⅱ级、心律失常。予口服沙库巴曲缬沙坦钠75mg2次/d,琥珀酸美托洛尔47.5mg1次/d,盐酸曲美他嗪30mg2次/d,加用阿司匹林抗血栓治疗。
患者入手术室后,予常规监测心率、心电图、动脉血氧饱和度,开放左侧肘部外周静脉,低流量吸氧,血压为164/85mmHg,心率64次/min,氧饱和度99%。100%氧气预充去氮2min后,予舒芬太尼15μg、罗库溴铵50mg、丙泊酚120mg行麻醉诱导,经纤维支气管镜顺利插入6.5#螺纹钢丝支撑气管导管,深度距门齿约22cm,术中予2%七氟烷吸入麻醉维持,调整潮气量、呼吸频率、控制气道压、呼气末二氧化碳分压。患者术中各项生命体征平稳,手术顺利,出血少,术后带管转入ICU。术后第1天患者自主呼吸良好,血流动力学稳定并拔除气管导管,术后第2天顺利出院。
2.讨论
预激综合征(Wolff-Parkinson-White syndrome,WPW)在人群中的发病率约为0.1%~0.3%。临床上根据旁路位置在右心室和左心室,将预激综合征分为A型和B型。研究结果表明,B型预激综合征(B-WPW)可引起左心室失同步运动,导致患者出现左心室扩大、心功能不全,称为“预激相关的心肌病”。
近年也有心室预激性扩张型心肌病的报道,超声心动图提示左心室肌收缩不同步,经成功消融旁路或旁路自行消退后左心室收缩功能和大小均恢复正常,心电图均表现为B-WPW,提示右侧显性旁路可致室壁运动和左心室收缩功能异常。目前,心室预激性扩张型心肌病的治疗首选射频消融,大部分患者经射频消融和胺碘酮抑制旁路治疗后,心功能和心室扩张均得以改善。
本病例为国内首次报道心室预激性扩张型心肌病患者行非心脏手术(微创胆囊手术)的麻醉管理,以期为麻醉科医师提供应对经验。该例患者超声心动图示左心房扩大、左心室收缩舒张功能减退、EF为51%,既往有反复心悸、胸闷、活动耐量下降等心力衰竭症状,符合扩张型心肌病诊断。术前评估患者的心功能,考虑其可接受腹腔镜胆囊切除术,首选行气管内插管全身麻醉,但术中需完善各项指标的监测。
大多数麻醉药物对心脏有抑制作用,需谨慎选择麻醉方式与药物。虽然患者心功能减退,且存在心室预激,但目前除氯胺酮外其他常用的静脉麻醉药物均可安全使用,可以选择对循环抑制作用较小的药物(如依托咪酯),给予丙泊酚行麻醉诱导时,应该以小剂量、缓慢、多次静脉推注或分级靶控输注,术中需维持循环稳定、心肌需氧和供氧的平衡。
心室预激性扩张型心肌病最大的手术风险是围术期发生室上性心动过速,特别是在低血压状态时容易诱发室上性心动过速,因此在围术期要尽量避免患者血压发生剧烈波动。麻醉管理的要点是维持适当的心脏前、后负荷和心室率的稳定,避免血流动力学指标波动过大而诱发严重的心律失常、心功能衰竭,麻醉诱导前可先予一定量的液体补充血容量。张志永等推荐在麻醉诱导前应用微量泵泵注多巴胺进行循环支持,尽量缩短麻醉诱导后发生低血压的时长。
术中液体管理应尽可能维持出入量平衡,原则上每输入1000mL液体,可给予呋塞米5mg,以保证尿量,减轻心脏前负荷。若出现低血压时,首先应排除血容量不足,适当增加前负荷,在前负荷足够的情况下,可酌情使用血管活性药物,如泵注多巴胺。血管收缩药物如麻黄素、去氧肾上腺素等可增加后负荷,需谨慎使用。若出现血压过高,应首先评估麻醉深度是否适当。可酌情使用利尿剂硝普钠。硝普钠可扩张血管,减轻心脏前、后负荷,减少心肌耗氧量,增加心输出量。
研究结果表明,硝普钠联用多巴胺对扩张型心肌病有较好的疗效。若出现室上性心动过速、心房扑动、心房颤动时需立即处理,如果处理不及时则严重时可导致心室颤动。普鲁卡因胺、普罗帕酮和胺碘酮可减慢旁路的传导,使心室率减慢。
有研究提示,腺苷、β受体阻滞剂、钙离子拮抗剂可使房室结传导延迟,间接增强旁路的传导性,导致心室率增加,易发生心室颤动,应禁止使用。值得注意的是,此类患者禁止使用洋地黄类药物,因其可加速心脏旁路传导,加重室上性心动过速,若合并循环障碍(收缩压<90mmHg),需尽快使用同步直流电复律。
患者苏醒后应予充分镇痛,避免呛咳,可在深麻醉下吸痰拔管。扩张型心肌病患者易形成心腔内附壁血栓,术后早期可行抗凝治疗预防血栓。虽然心室预激性扩张型心肌病的发病率较低,但其在围术期易发生充血性心力衰竭和恶性心律失常。患者一般心功能较差,术前应充分评估手术风险,改善其心功能;在麻醉诱导、维持和复苏期间需密切监测患者的生命体征,调整循环指标,避免血流动力学的剧烈波动、心动过速,维持较好的心肌氧供,避免缺氧和二氧化碳蓄积发生。




















