一例应用引导骨再生及结缔组织移植术行上颌中切牙种...
一例应用引导骨再生及结缔组织移植术行上颌中切牙种植美学修复
缺牙区足够的软硬组织是种植修复取得良好功能和美学效果的关键,而上颌前牙缺失后往往存在唇侧骨皮质吸收,继而造成牙槽嵴唇腭向宽度缩窄、软组织塌陷,使上颌前牙的种植治疗难度增加,亦使上前牙种植存在较大的美学风险。
结缔组织移植术(connect tissue graft,CTG)和引导骨再生术(guided bone regeneration,GBR)分别是临床上常用的软、硬组织增量方式。现以1例右上中切牙种植治疗同期应用GBR和CTG获得良好功能和美学效果的病例,探讨上颌前牙区重度软硬组织缺损后种植修复的相关问题。
病例摘要
一、病例资料
1.一般情况:
患者男性,52岁,2013年2月就诊于北京大学口腔医学院·口腔医院牙周科。患者上前牙因外伤拔除多年,活动义齿修复,现固位不佳,要求种植修复缺失牙。平日刷牙出血,口气明显。刷牙2次/d,横竖交替。吸烟10余年,约10根/d。患糖尿病8年,服药控制后空腹血糖约7.0 mmol/L。既往史、家族史无特殊。
2.临床检查:
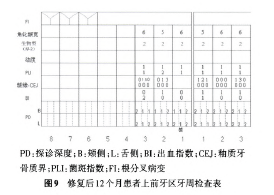
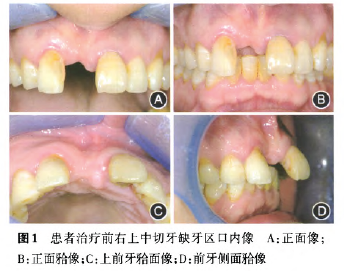
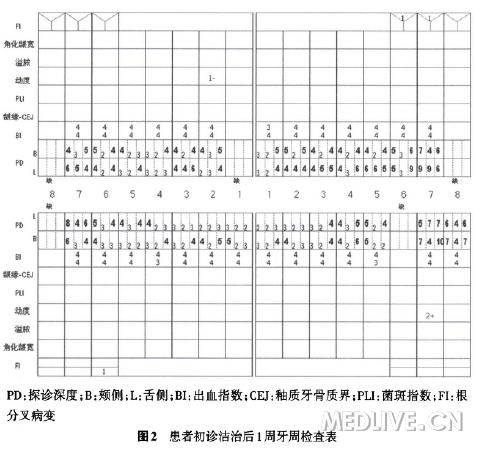
患者低位笑线;口腔卫生差,菌斑指数2~3,牙石++~+++;全口牙龈色暗红、水肿、质地松软,出血指数3~4;11及16缺失;U缺牙区唇侧牙槽骨重度缺损,软组织水平颈部近远中距离10 mm,上下前牙深覆牙合、深覆盖(图1);8无对牙合牙;患者初诊洁治后1周牙周检查详见图2。
3.影像学检查:
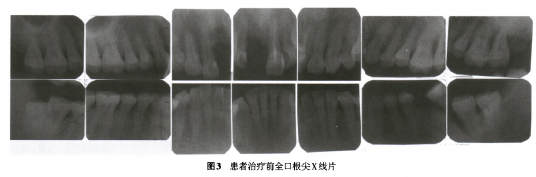
根尖x线片示1缺牙区近中骨嵴顶约位于怛釉质牙骨质界根方2 mm,远中骨嵴顶低于近中2.5 mm;7融合根,近远中牙槽骨弧形吸收至根尖1/3处,根周膜影像增宽;余牙牙槽骨吸收见图3。锥形束CT示到缺牙区骨嵴顶至鼻底骨高度约19 mm,唇侧骨凹陷,缺牙间隙中央骨嵴顶根方约2 mm处牙槽骨唇腭侧宽度4.2 mm,腭侧可见鼻腭神经管。
4.诊断:慢性牙周炎;上下颌牙列缺损;错牙合畸形。
二、围绕缺失牙1的病情分析及相应治疗计划
1.牙周基础治疗:
控制全口牙周炎症,关注全身健康状况(定期监控血糖),消除不良行为习惯(戒烟),拔除8,对余留牙进行洁治、刮治及根面平整。
2.改善前牙覆牙合覆盖关系:
临床检查见前牙覆牙合、覆盖大,考虑正畸治疗纠正上下前牙咬合关系,以利于到的美学修复和全牙列牙周健康,恢复功能及美观。但患者拒绝接受正畸治疗。
3.修复缺失牙到并纠正唇侧牙槽骨重度缺损:
患者到缺失时间长,唇侧出现明显的软硬组织缺损,现有活动义齿固位欠佳,且无法满足上前牙区的美观要求,舒适性差。结合患者就诊目的,考虑恢复功能及美观,拟种植修复到。因此,基于上述治疗目的,首先应创造利于种植的骨量条件,同时结合软组织增量恢复与邻牙协调的牙龈轮廓,减少美学风险。影像学检查提示远中邻牙牙槽骨高度降低,未来修复体和远中邻牙的接触区与牙槽嵴顶间距离增大,存在出现“黑三角”的可能,应采取垂直骨增量的方法降低龈乳头欠充满的风险,且患者为低位笑线,也可在一定程度上降低美学风险。
三、治疗经过
2013年2至3月完成牙周基础治疗(口腔卫生宣教、洁治、刮治及根面平整)控制牙周炎症,术前检查见患者口腔卫生良好,术区牙龈色粉质地韧。
1.种植治疗同期进行GBR和CTG:根据术前测量锥形束CT影像,拟植人Straumann BL 4.1×10 mm RC植体(Straumann,瑞士),同期进行GBR及CTG用于唇侧软硬组织增量。
(1)术前准备:制取研究模型,制作手术导板(图4A)。
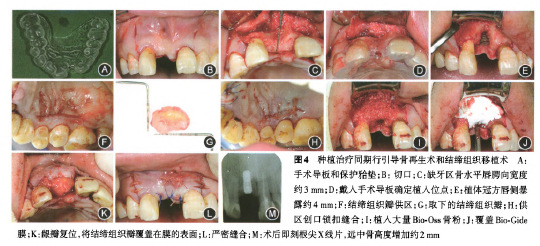
(2)种植手术:局麻(1.7 ml盐酸阿替卡因。肾上腺素注射液,必兰,法国)局麻下于缺牙区嵴顶行水平切口,分别以沟内切口延伸至到和哩唇腭侧远中轴角,并于到和恒唇侧远中轴角处做纵切口;翻全厚瓣,测牙龈厚度为4 mm,戴手术导板,定点后逐级备孔,收集自体骨,植入StraumannBL 4.1×10 mm RC植体1枚,接入覆盖螺丝,测量植体冠方唇侧暴露4 mm。
(3)软组织准备:采用牙周显微器械,自1456腭侧龈缘根方4 mm相应处,沿牙列方向水平切口近远中向延展至15 mm长,深达近腭侧骨膜,分离并采集厚度近2 mm、宽8 mm、长12 mm的游离结缔组织瓣,锁扣缝合关闭供区创口。结缔组织瓣简单修剪处理后,缝合固位于副唇侧龈瓣内侧组织面,拟增加唇侧牙龈厚度,恢复唇侧软组织丰满度。同时为减少张力并将术区完全关闭,游离结缔组织瓣冠方部分拟与腭侧龈瓣拉拢缝合。
(4)GBR:在到唇侧骨缺损区植体近远中骨面上以球钻密集打孔,形成血供来源,将备洞过程中收集的白体骨屑覆盖于暴露的植体表面,再于其唇侧植入Bio-Oss骨粉(Geistlich,Wolhusen,Switzerland,0.5 g,0.25~1 mm),厚3~4 mm,表面覆盖Bio-Gide膜(Geistlich,Wolhusen,Switzerland,25 mm×25 mm),唇侧加厚龈瓣冠向复位,采用不可吸收线严密缝合,覆盖创口,两侧垂直切口采用可吸收线缝合,减少缝线刺激。手术过程见图4。
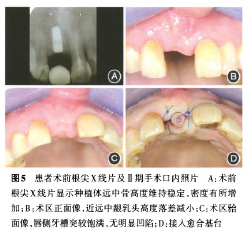
术后上前牙术区冰袋冷敷,并戴软牙合垫保护上腭供区创口,压迫止血。嘱口服阿莫西林5~7 d,氯己定含漱液含漱2周,术后2周拆线。6个月后Ⅱ期手术(图5),取下覆盖螺丝,更换4.5mm×6.0mm愈合基台。
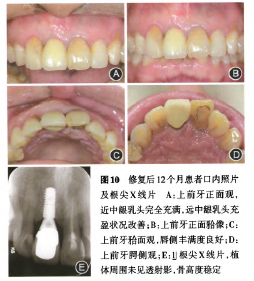
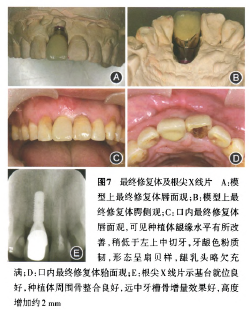
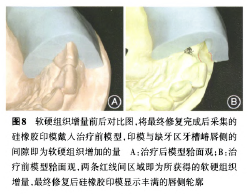
2.修复过程:I期种植术后2周制作临时粘接桥,Ⅱ期术后10 d戴入简单托无卡环临时义齿,1个月后戴入临时基台支持的临时冠进行个性化牙龈诱导成形(图6),Ⅱ期术后6个月完成最终修复(图7)。至此历时12个月,患者完成1最终修复,术后软硬组织增量明显(图8),并与邻牙协调,恢复了良好的功能和美观效果;种植体周围牙龈色粉质韧,龈缘外形呈扇贝状,龈缘高度与邻牙基本平齐协调,近远中龈乳头稍欠充满,唇侧牙槽骨凸度恢复良好,PES红色美学指数(pink esthetic score,PES)为11分。根尖x线片显示:种植体骨整合未见异常,远中牙槽骨骨高度增加约2 mm。

四、效果追踪
修复后8及12个月分别进行复查。修复后12个月复查显示,菌斑控制良好,术区牙周状况稳定、角化龈宽度充足(图9)。种植修复体稳定无松动,龈缘形态保持协调,远中龈乳头充盈状况改善,近中龈乳头完全充满,唇侧丰满度良好。PES为13分。根尖x线片显示:种植体周围未见透射影,牙槽骨高度维持稳定(图10)。患者对修复结果满意。