一例痛风性椎间盘炎合并腰椎椎体后滑脱病例分析
痛风是代谢紊乱性疾病,以高尿酸血症及沉积在四肢各个关节、软骨及其他组织的尿酸钠晶体为主要临床特点,是一种反复发作的炎性疾病。痛风石常发生在耳轮,也见于足踝及手腕等关节连接处,但很少侵犯脊柱。脊柱中痛风石多发生在腰椎(发生率约占56%),其次是颈椎与胸椎。目前痛风的发病原因尚不清楚,组织病理学检查仍为诊断的金标准。我们收治了1例全身多发痛风性关节炎患者,L4/5椎间隙被痛风侵犯,同时合并L4椎体后滑脱,坐骨神经受累,报告如下。
临床资料
患者男,61岁,因“腰背部疼痛2个月,加重伴间歇性跛行7d”于2015年6月22日入院。患者22年前开始出现左足踝关节及第一跖趾关节红、肿、热、痛,当地医院诊断为“痛风”,予以局部封闭处理,病情好转。后病情反复发作,累及多个关节,期间服用秋水仙素、塞来昔布进行治疗,血尿酸偏高。2个月前患者出现腰痛,改变体位时加重,近1周伴有腿痛及间歇性跛行,双下肢小腿外侧、足背内侧和外侧疼痛、麻木感明显,以左下肢症状显著。
查体:跛行步态,腰椎生理前凸消失,局部可见后凸畸形;右手中指掌指关节、右侧腕关节,左足第一跖趾关节,双侧肘、膝关节等见多个大小不等的皮下痛风石沉积(图1),右手各指主、被动活动稍受限,余下关节活动范围正常;L4/5椎间隙压痛、叩痛阳性,活动受限;左指背伸肌力3级,其余主要肌群肌力、肌张力正常,双侧膝腱反射减弱,以左侧明显,双侧跟腱反射正常,双侧病理征阴性;双下肢直腿抬高试验阴性、加强试验阴性。腰椎JOA评分3分。
实验室检查:血尿素氮8.32mmol/L,肌酐132.60μmol/L,尿酸678.40μmol/L;白细胞计数、分类及尿常规未见异常;C反应蛋白25.28mg/L,血沉正常,降钙素原0.07μg/L,结核感染T细胞检测阴性。X线片显示腰椎生理曲度反张,腰椎退行性变,L4椎体向后滑移(小于1/4椎体),多个椎体前缘骨赘形成,L4/5椎间隙变窄,L4下终板、L5上终板软骨下骨见穿凿样破坏,周边硬化(图2)。腰椎CT平扫+重建显示更为明显,轴位像上L4椎体、L4椎体下终板受到不规则侵蚀,L4/5椎间隙的关节突周围及黄韧带可见斑点状高密度影;腰椎管横径及矢状径减小(图3)。
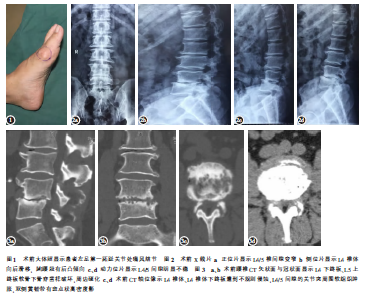
腰椎MRI平扫中,L4/5椎间隙在T1像为等信号,T2像为等/略低混杂信号,压脂像为高信号影;L4/5对应硬膜囊受压(图4)。诊断:(1)痛风性关节炎;(2)L4/5椎间盘炎,L4后滑脱(Ⅰ度)合并腰椎管狭窄症">椎管狭窄症;(3)L4/5间隙病变性质待查———痛风?入院后给予地塞米松及非甾体类药物进行保守治疗,效果差。
于2015年6月28日全麻下行“后入路病灶切除、椎管减压+滑脱复位+椎间融合内固定术”。术中见L4/5水平棘间韧带之间、L4/5关节突关节内有白色沙粒状异物沉积,在L4和L5两侧置入椎弓根螺钉。将双侧L4、L5部分关节突去除,显露椎间隙,显露双侧L5神经根,彻底止血,探查椎间隙,见L4椎体后下缘相对于L5椎体后上缘向后移位,尖刀切开纤维环,用髓核钳将L4/5椎间盘及髓核摘除,取出的组织中仍可见到白色沙粒状异物(图5)。
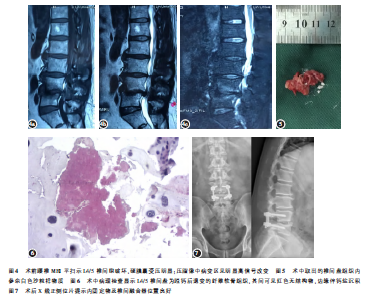
将椎间隙内的椎间盘全部取出,并用刮勺将软骨终板去除,露出骨性终板,选择两枚合适大小的椎间融合器,在其内植入自体骨粒,并将两枚椎间融合器置入L4/5椎间隙。透视见L4椎体复位。术后当天给予10mg地塞米松配100ml生理盐水静点,术后第2天地塞米松剂量改为5mg,第3天停激素;术后3d同时给予甘露醇250ml静点;上述两种药物均为每日一次。术后3周患者下肢症状有所减轻,JOA评分11分,改善率30.7%。术后12周双下肢小腿外侧、足背内侧和外侧疼痛、麻木感明显减轻,左指背伸肌力4级;JOA评分19分,改善率为61.5%。病理检查结果:L4/5椎间盘为脱钙后退变的纤维软骨组织,其间可见红色无结构物,边缘伴钙盐沉积(图6,HE染色,×100倍)。术后X线片显示内固定物位置良好(图7)。
讨论
痛风是一种因嘌呤代谢紊乱而导致体内尿酸含量增加、尿酸盐沉积于各种间叶组织,并引起炎性反应为特征的一组异质性疾病。尿酸盐易沉积在关节、滑囊、肌腱、韧带、肾脏、皮下等其他组织。痛风性关节炎常以侵犯单关节起病,尤其是第一跖趾关节,其次为全身其他部位的主要关节,一般表现为下肢多于上肢。而包括主动脉在内的全身大动脉、心肌层、阴茎包皮、眼角膜、眼睑以及声带等处较少见。美国成人痛风发病率约为1%~2%,其中男女比例约为3∶1;欧洲发病率为1%~2%。痛风侵及脊柱的发病率未见报道。研究表明,脊柱痛风以35~75岁最为常见,这类患者多伴有较长的痛风病史,且表现为慢性全身多发的关节畸形,并经久不愈,脊柱痛风可以侵犯硬膜外间隙、黄韧带、椎间盘、椎弓根、关节囊以及椎间孔等部位,表现出椎管狭窄、神经根受压迫、脊柱滑脱以及马尾综合征等,甚至可以引起不完全性瘫痪(39.0%)、神经根病(27.0%)及腰背疼痛(18.0%)。其发生部位以腰椎常见。
有症状的患者约占总数的34.5%,多以单纯的腰背部疼痛、脊髓受压、神经根性疼痛等为主要表现。Suk等曾报道1例无痛风病史及痛风临床表现,仅有腰背部疼痛和神经根受压症状的患者,最后诊断为痛风所致的椎间盘炎。本例患者根据典型的痛风发作,体表痛风结节,结合实验室检查结果及相关影像学表现,对外周关节痛风的诊断比较容易。但对于脊柱痛风,通常不具有外周关节痛风的典型表现,且需要与骨髓炎、椎间盘炎症、脊柱结核、脓肿及转移癌等疾病进行鉴别,使得此类诊断较为困难。
关于痛风的治疗,临床中应针对患者不同的发病阶段给予不同的方案。无症状期主要依靠控诉饮食和避开诱因;急性期用药控制症状;间歇期和慢性期要寻找病因,并通过药物控制,预防痛风急性发作。当前很多药物的毒副作用大,限制了其临床应用。但以XO为靶点的抑制剂和以尿酸氧化酶为主要成分的高效降尿酸药物正在被研发,且已经得到了诸多业内学者的关注。
本例患者有较长的痛风史,结合相关检查结果,考虑L4/5椎间隙病变为炎性改变可能性大。由于白细胞计数及分类正常,血沉正常,降钙素原大致正常,结核感染T细胞检测阴性,且影像学表现为椎体终板穿凿样破坏伴有硬化,因此认为椎间隙感染及腰椎结核的可能性小。加之患者有痛风病史,血尿酸及C反应蛋白增高,考虑椎间隙病变可能与痛风相关。综合分析认为是痛风性椎间盘炎导致椎间盘改变,使病变间隙相邻的上下椎体严重退变,加上尿酸盐沉积致使病变间隙的关节突骨质破坏,最终导致L4/5间隙不稳。脊柱痛风在X线平片、CT、MRI等影像学检查上与感染、肿瘤等疾病鉴别困难。近年来双源CT双能量成像技术受到业内广泛关注,它可以清楚显示尿酸盐结晶沉积,对于痛风的诊断,尤其在早期筛查上具有重要价值。
后滑脱即上位椎体相对于相邻的下位椎体向后方滑移,其发生多同时并有下一椎体的前滑脱。痛风合并腰椎后滑脱的病例十分罕见,其原因、机制目前尚未清楚。滑脱原因可能为:(1)椎间盘部位的组织细胞对细胞外pH值和氧含量很敏感,在酸性环境及缺氧状态下,椎间盘细胞的合成会迅速减少,导致或加速椎间盘退变,而这为尿酸盐的沉积和痛风石的形成营造了有利的环境。(2)当痛风急性发作时,尿酸盐可以刺激并造成其周围组织水肿、充血,发生炎性反应、甚至坏死。King等认为当尿酸盐结晶沉积于关节突关节周围时,会对韧带、关节及骨质造成破坏,加速椎间隙退变,导致节段不稳,然后再向黄韧带及其他周围组织扩散。本病例中影像学表现为L4/5滑脱。(3)从生物力学的角度看,下腰椎为人体上半身重量提供了强有力的支撑,腰骶关节处更是关键部位,当椎间隙受到尿酸盐侵蚀时,脊柱承重力下降,破坏了脊柱的稳定性。
关于后滑脱,有学者认为,其发生提示矢状位存在失平衡,这可能与骨盆入射角较小、胸椎后凸角度增大及高龄相关。本例患者伴有较长的痛风病史,影像结果提示有较小的骨盆入射角及明显的胸椎后凸,且术前相关的化验结果、影像学检查以及术中病理结果均支持痛风诊断,考虑为尿酸盐作用于椎间隙,导致椎间盘病变,加速病变间隙相邻的上下椎体退变,从而破坏了脊柱稳定性,最终发生了L4椎体后滑脱。治疗上首先给予激素及非甾体类抗炎药等保守治疗,无好转后行手术治疗,术后12周双下肢小腿外侧、足背内侧和外侧疼痛、麻木感明显缓解,左指背伸肌力4级,术后神经功能改善率为61.5%。
综上所述,因脊柱痛风的临床表现复杂多样,且化验指标及现有影像学检查均有其局限性,临床对于此类疾病的早期诊断仍较为困难。因此对有脊柱疾病且伴痛风病史及全身多发痛风结节的患者,术前行双源CT双能量成像有利于早期诊断。确诊后可先通过饮食、药物等进行保守治疗,效果不明显或痛风石压迫出现神经症状者可行手术治疗。







