一例角膜裂伤病例分析
病例介绍
患者,女,48岁,因“左侧面部撞伤后左眼视物模糊2 d”来医院就诊。患者外伤后鼻部少量出血,擦拭后自觉无特殊不适,回家休息,次日自觉左眼间断异物感,少量流泪,休息1d后仍觉异物感,视物模糊来本院就诊。既往高度近视35年,双眼行RK术后20余年。
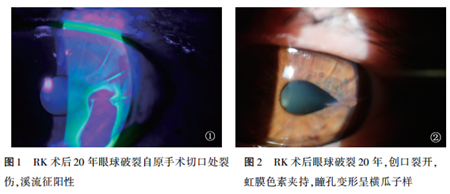
入院专科检查:左眼视力:0.3,矫正不提高,眼睑无肿胀,结膜轻度充血,角膜可见放射状角膜斑翳,3点处虹膜色素夹持在放射状斑翳切口内侧,房水溪流征(+) (图1)。角膜中央无手术痕迹区直径约4 mm,前房中央轴深<2.0 CT,颞侧更浅,虹膜纹理清,瞳孔变形,呈横瓜子样(图2)。晶状体透明度下降,眼底:视盘边界清,色橘红,后极部视网膜呈豹纹状改变, 黄斑区中心凹反光不清。眼压: 5.3 mmHg(1 mmHg = 0.133 kPa) 。
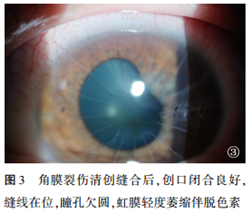
入院完善检查,急诊行虹膜复位+角膜裂伤清创缝合术,创口处间断缝合3针, 进针及出针口均距离裂伤处1 mm,针距约1.5 mm(图3)。术后散瞳以减轻炎症反应,预防虹膜粘连。术后4 d查:左眼裸眼视力0. 12 (小孔视力0.6) ,眼睑无肿胀,结膜轻度充血,角膜可见放射状角膜斑翳,3点处放射状斑翳处可见缝线在位,对合良好,房水溪流征(-),前房中央轴深>3.0 CT,虹膜2~3点处萎缩伴脱色素,瞳孔欠圆,大小6 mm×5 mm(图3) ,晶状体透明度下降。眼压:13.3 mmHg。
讨论
在屈光手术初期,RK手术兴起了一段时间,可改善低中、度近视。手术方式为放射状角膜切开,一般保留角膜中央3 mm视区范围,切开深度达角膜厚度的85%~90%,角膜上皮、前弹力层及角膜基质层均被切开,改变角膜曲率后再自行愈合。最终达到改善屈光状态的目的。手术中角膜基质层被切削,上皮完全恢复覆盖创口,因RK手术对于角膜切削的深度有明显差异,故放射状切开的深浅需根据术前屈光度数决定。在若干年后,受到意外伤后自手术切口最薄弱(切削最深) 的地方裂开,且不容易自行闭合。因角膜基质层由胶原纤维构成,当基质损伤后,伤缘的角膜细胞最初变性,但3~4 d后,成纤维细胞样细胞出现在伤缘处,逐渐修复。有研究认为RK切口愈合达66~70个月之久,在伤口完全愈合前,瘢痕组织强度远比正常角膜差。
本例已行RK手术后20年,角膜愈合的瘢痕处抗张力程度减弱,RK术后角膜的抗张强度也有相当一部分达不到正常的50% ,当外界给予一个力量,曾经有手术史的角膜不能承受外力带来的突然急骤上升的眼内压力变化情况,造成眼球自内向外破裂,原有创口裂开,密闭不良,持续渗漏。该患者当时眼部并未直接受到撞击,而是局部面部受力,瘢痕角膜仍发生裂伤,实属罕见。当及时有效的处理后可保持眼球完整性,恢复视力,预后尚满意。







