烟雾病合并甲状腺功能亢进病例报告
烟雾病合并甲状腺功能亢进是烟雾病中的一种特殊类型,文献报道较少且病因不明。2011年3月至2012年12月济宁医学院附属医院收治了两例烟雾病合并甲状腺功能亢进患者,现报道如下。
烟雾病的诊断标准符合日本厚生省烟雾病诊断标准(1996),甲状腺功能亢进的诊断标准符合内科学(人民卫生出版社,第七版)中Graves病的诊断标准。
病例1:女性,20岁,因“一过性肢体无力伴意识丧失多次,频发1月余”于2011年3月17日收入院,患者平素生活规律,无不良嗜好,无家族性遗传病史,查体可见甲状腺弥漫性肿大,左上肢肌力4级,余无阳性体征。患者1年前诊断为甲状腺功能亢进(Graves病),口服“他巴唑”(10mg/次,3次/d)治疗。
入院后行颅脑MR检查示:双侧放射冠、半卵圆中心、基底节区多发腔隙性脑梗死;颅脑数字减影血管造影(digital subtraction angiography,DSA)示:双侧大脑中动脉、大脑前动脉狭窄伴颅底“烟雾状”血管网形成,颞浅动脉通畅,走行良好;甲状腺激素检查提示:甲状腺素(total thyroxine,TT4)、血清游离甲状腺素(free thyroxine,FT4)升高,促甲状腺激素(thyrotropic hormone,TSH)降低;待其甲状腺激素正常后于2011年3月26日行右侧颞浅动脉-大脑中动脉血管吻合术(superficial temporal artery-middle cerebral artery,STA-MCA)。术后恢复好,2w出院时短暂性脑缺血发作(transient ischemic attack,TIA)频率明显降低,肌力恢复正常。
术后4个月复查脑灌注CT提示右侧大脑半球局部脑血流量(blood flow,BF)、局部脑容量(blood volume,BV)较左侧大脑半球明显提高,随访13个月TIA发作频率明显较术前降低。
病例2:女性,25岁,因“肢体无力6个月余加重3d”于2012年10月2日收入院,患者平素生活规律,无不良嗜好,无家族性遗传病史,查体可见甲状腺弥漫性肿大,右侧肢体肌力3级,左上肢肌力4级,余无阳性体征。
患者3年前诊断为甲状腺功能亢进(Graves病),口服“丙硫氧嘧啶”(50mg/次,3次/d)治疗。入院后行颅脑MR检查示:双侧放射冠、双基底节区、左颞枕叶多发缺血变性灶;全脑血管造影DSA示:双侧颈内动脉末端闭塞,颅底见异常血管网形成(图1~3);甲状腺激素检查提示:甲状腺素(TT4)、血清游离甲状腺素(FT4)升高,促甲状腺激素(TSH)均正常,免疫检查提示促甲状腺素受体抗体(thyrotrophin receptor antibody,TRAB)阳性;完善术前检查后于2012年10月7日行左侧颞浅动脉-大脑中动脉血管吻合术(STA-MCA)及多点钻孔术,术后2w出院,出院时右侧肢体肌力4级,左侧肢体肌力正常。术后8个月复查颅脑DSA提示:吻合口通畅,颞浅动脉参与颅内供血(图4~6),随访10个月无新神经系统阳性体征出现。
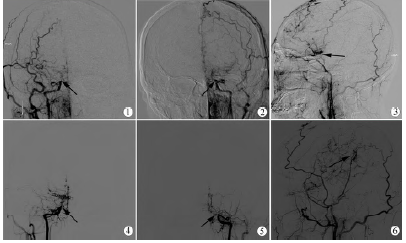
图1病例2患者术前颅脑DSA正位片显示右侧颈内动脉末端闭塞伴“烟雾状”血管形成(箭头处);图2病例2患者术前颅脑DSA正位片显示左侧颈内动脉末端闭塞伴“烟雾状”血管形成(箭头处);图3病例2患者术前颅脑DSA侧位片显示左侧颈内动脉末端闭塞,颅底异常血管网形成,造影成“烟雾状”(箭头处)表现,左侧颞浅动脉走形良好;图4病例2患者术后8个月复查颅脑DSA正位片显示右侧颈内动脉末端仍闭塞,“烟雾状”血管(箭头处)较术前增多;图5病例2患者术后8个月复查颅脑DSA正位片显示左侧颈内动脉末端仍闭塞,“烟雾状”血管(箭头处)较术前无明显变化;图6病例2患者术后8个月复查颅脑DSA侧位片显示左侧颞浅动脉与大脑中动脉吻合通畅,颞浅动脉参与颅内供血(箭头处)
讨论:
烟雾病合并甲状腺功能亢进是一种较为罕见的烟雾病类型,近年来该类型烟雾病的报道逐渐增多,流行病学研究提示该疾病的发生极有可能存在病因学的联系。目前认为甲状腺激素主要通过以下两种途径诱发缺血事件的发生:第一,过高的甲状腺激素可提高交感神经系统的兴奋性,使颅内血管对交感神经的敏感性增强,从而导致颅内血管收缩,导致颅内血流量的绝对不足;第二,过高的甲状腺激素可提高脑代谢率和脑需氧量,进一步加重脑血流的相对灌注不足,从而导致缺血性事件的发生。
对于该病的发病机制目前尚不明确,免疫、感染、遗传等多因素均被认为参与了疾病的发生过程。首先,过多的甲状腺激素可通过改变动脉血管的反应性造成对动脉管壁的损伤,进而诱发烟雾病;其次,下游因子对免疫、感染等因素的继发性反应,尤其是T细胞介导的免疫功能紊乱也是导致两者合并发病的重要原因;第三,遗传因素也参与该疾病的发生,Tokimura等报道了一例特发性家族烟雾病合并甲亢病例,提示该病的遗传类型可能为常染色体不完全显性遗传,进一步研究发现,烟雾病的易感基因位于8q23区域,与甲状腺功能亢进的易感基因区域8q23~24位置上相近。
该病的治疗仍有争议,颅内外血管重建术是目前唯一证实有效的烟雾病治疗手段,但对于该类型烟雾病患者是否有必要行外科干预尚不明确。研究显示,该类型患者单纯给予抗甲状腺药物治疗也缓解其临床症状,但有学者认为单纯药物治疗并不可靠和合理,因为药物治疗后神经功能好转的原因可能为患者处于发病前的无症状期,过多的甲状腺激素导致患者脑血流动力学改变,从而诱发不良脑血管事件的发生,且当患者出现明显的临床症状时其颅内血管已发生病理学上的不可逆纤维性变。外科干预虽缺乏循证医学证据支持,但目前仍被认为是首要的治疗方法,颅内外血运重建可提高患者的脑血流,改善脑缺血症状,明显降低患者远期发生缺血事件的风险,使患者获得良好的长期预后。本组病例中两例患者均接受了直接血运重建术治疗,术后两名患者的缺血症状较术前明显改善,与Malik等的报道相一致。
患者术后甲状腺激素的控制尤为重要,过高的甲状腺激素可升高患者血压,轻者出现过度灌注,重者可导致吻合口破裂,甚至造成患者死亡。同时,甲状腺激素使脑需氧量增加,使术后发生脑梗死的风险升高,此外,甲状腺激素还可通过提高脑细胞的兴奋性而易诱发癫痫。研究显示,突然改变的甲状腺激素可诱发脑血流动力学改变,从而导致患者不良脑血管事件的发生。因此大部分学者建议严格控制患者术后甲状腺激素的水平,降低外科干预的风险。我们认为在严格控制患者甲状腺激素水平的基础上积极有效地进行外科干预可取得良好的长期预后。







