早期卵巢癌晚期复发广泛皮肤转移诊治病例分析
1 病例报告
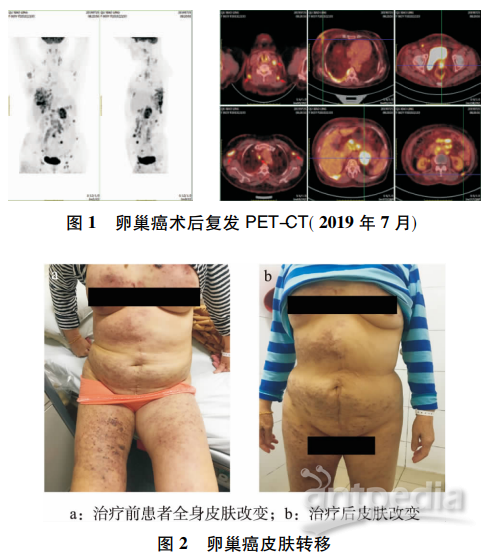
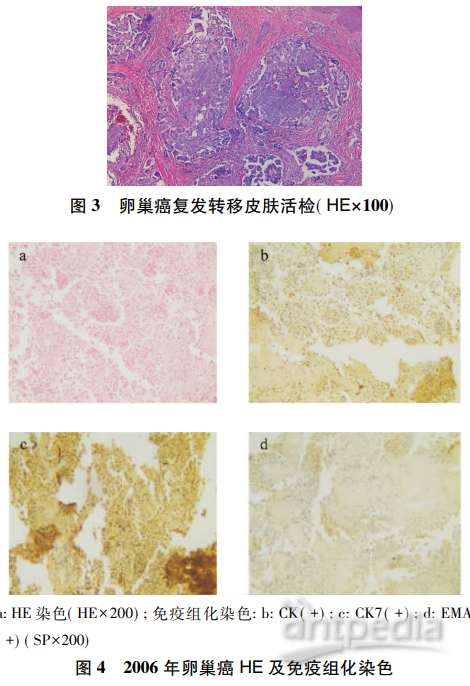
患者,66 岁,因卵巢癌术后 14 年,肠系膜转移术后 6 年,皮 肤结节 2+ 月,于 2020 年 8 月 26 日就诊于苏州大学附属第三医 院。患者既往有糖尿病、高血压病史。1999 年因子宫肌瘤行 次全子宫切除。14 年前因剧烈下腹痛外院急诊行左附件切 除,术后病理诊断: 左卵巢小细胞癌,免疫组化无神经内分泌表 达,倾向未分化癌。遂补充手术,行“右附件+大网膜+阑尾切 除+肠粘连分解术”,术后病理结果: ( 大网膜) 纤维脂肪组织中 灶性异物肉芽肿增生,多量泡沫样组织细胞和少量慢性粒细胞 浸润,( 右附件) 卵巢未见异常病变,输卵管充血样改变,( 阑 尾) 慢性炎伴纤维化。术后诊断: 卵巢癌Ⅰ期。予以 4 次化疗 ( 第 1 天多西他赛 100 mg,第 1 ~ 4 天顺铂 30 mg,静脉滴注) 。 术后未规范化随访。6 年前( 2014 年 8 月) 自行扪及腹部包块, 来我院 CT 检查: 卵巢癌术后改变: 右侧心膈角,盆腹腔多发软 组织影伴异常强化,最大 6. 5 cm×4. 1 cm×7. 5 cm,考虑转移。 糖类抗原 125 ( CA125 ) 192. 8 U/ml,人附睾蛋白 4( HE4) 170 pmol /L,卵巢恶性病变风险计算法( ROMA) 75%。经上海肿瘤 医院会诊后,于 2014 年 9 月 4 日行二次探查术: 肠系膜上见一 8 cm×6. 5 cm×4 cm 肿瘤、基底部疏松,肿瘤周围见散在结节样 病灶大小不等,最大 2. 0 cm×2. 5 cm,右盆腔闭孔肿块 3. 5 cm× 3. 0 cm,右侧肾脏内侧散在弥散性结节。术后病理检查: ( 肠系 膜肿瘤) 转移性腺癌结节,结合 HE 形态及临床病史,考虑源自 卵巢; ( 肠表面结节) 符合脂肪坏死结节。术后予以 5 次化疗 ( 第 1 天紫杉醇脂质体 180 mg+第 2 天奈达铂120 mg,静脉滴 注) ,复查 CT: 卵巢癌术后,盆腔内见数枚软组织密度肿块影, 增强呈明显强化,较大者位于髂血管走行区,1. 7 cm×2. 5 cm× 5. 0 cm。盆腔内见液性低密度影积聚。提示卵巢癌术后,盆腔 多发转移灶,较 2014 年 8 月 27 日病灶明显缩小。CA125( 2015 年 1 月 16 日) 108. 8 U/ml。患者拒绝后续治疗,且未严格随 访。 2019 年 7 月 25 日复查 CA125908 U/ml,HE4 678. 70 pmol /L, ROMA 97. 53%,正电子发射计算机断层显像( PET-CT) 提示卵 巢癌术后,阴道残端氟代脱氧葡萄糖( FDG) 代谢异常增高灶, 考虑复发; 右颈部 Ia 区、双颈部Ⅱ-Ⅴ区,双侧锁骨区、双侧腋 窝、右侧内乳区、纵膈内( 2R、7 区) 、右肺门、右侧心膈角、胃小 网膜囊、左侧肾上腺区、脾门区、腹盆腔网膜系膜区、腹膜后降 主动脉旁、双侧髂血管旁、双侧腹股沟多发淋巴结伴 FDG 代谢 异常增高,考虑多发淋巴结转移; 左侧腹盆腔腹壁、右乳区、右 腹及右宽皮下、右侧腰大肌、右侧臀大肌 FDG 代谢增高灶,考 虑转移; 肝内 FDG 代谢增高灶,倾向转移( 见图 1) 。遂给予 6 次化疗( 第 1 天紫杉醇脂质体 180 mg+第 2 天奈达铂 120 mg, 静脉滴注) ,复查 CA125 108. 8 U/ml、HE4 239. 3 pmol /L、ROMA 73. 88%。患者因Ⅲ度骨髓抑制延长了化疗间隔时间,后依从 性差未坚持治疗。入院前 2 月( 2020 年 6 月) 患者因全身疼 痛,皮肤结节红肿溃烂就诊我院皮肤科,全身皮肤粟粒样结节, 右下肢皮肤明显( 见图 2a) 。皮肤活检病理提示: 皮肤转移性 低分化腺癌( 见图 3) 。免疫组化: MSH6( +) ,MSH2( +) ,MLH1 ( +) ,PMS2( +) ,PD-L1( CPS10) 。CA125 733. 10 U/ml。追问病 史,患者自 2019 年初发现双下肢皮肤结节样改变,但无红肿渗 出,未予以重视。调取 14 年前卵巢癌手术病理组织切片( 见图 4) ,修正诊断: 低级别浆液性腺癌( 因原白片遗失,未能再行免 疫组化染色) 。第 1 天予紫杉醇( 白蛋白结合型) 400 mg+第 2 天奈达铂 120 mg,静脉滴注。目前完成化疗 3 次。8 月 31 日 复查 CA12 5 217 U/ml,HE4 701. 6 pmol /L,ROMA93. 49%。现患 者皮肤结节红肿消退,溃烂消失( 见图 2b) ,但全身疼痛无明显 好转,长期口服止痛药物,随访存活至今,未发现新转移病灶。 出院诊断: 卵巢癌术后复发维持性化学治疗,高血压,糖尿病。
2 讨 论
除外黑色素瘤、白血病和淋巴瘤,女性最常见的皮肤转移 原发肿瘤是乳腺癌。卵巢癌皮肤转移罕见,皮肤转移的发生率 为 1. 9% ~ 5. 1%,尤其似本例全身皮肤转移更罕见,往往提示 着较差的预后[1]。Abbas 等[2]研究显示皮肤转移癌患者的存 活时间约为 4 个月,最长 18 个月[3],而本例患者皮肤转移至今 已有约 26 个月,实属罕见。皮肤转移癌临床表现缺乏特异性, 可见多种皮疹形态,如结节、丘疹、疱疹样、斑块、局部硬肿、溃 疡等[4],极易漏诊。本例初起皮肤转移病灶仅表现为散在的斑 丘疹及小结节,患者因忽视而未及时就诊。 手术后皮肤转移多发生在切口部位,与肿瘤的侵袭性相 关,多见脐部转移性肿瘤( Sister Joseph 结节,SJNs) [5],非 SJN 皮肤转移可见多部位受累: 腹壁转移最为多见[6]。而本例患者 初发双下肢皮肤,后大面积乳房、胸腹部皮肤转移是罕见的。 高级别浆液性癌与 SJNs 和手术切口复发有关[7]。本病例最初 诊断左卵巢小细胞癌,考虑病程长达 14 年,遂重新调取最初病 理切片阅片,修正诊断为低级别浆液性腺癌。 关于皮肤转移癌发生机制,研究显示,发生在浅表淋巴结 附近的皮肤转移似乎是通过转移淋巴结的肿瘤细胞的结外扩 展而发生的。腹股沟淋巴结内的肿瘤细胞可通过淋巴结包膜 向周围淋巴结附近的皮下脂肪组织浸润,形成腹股沟、下腹、外 生殖器的皮肤病变。但卵巢癌转移到腋窝淋巴结的途径尚不 清楚。本例患者盆腔淋巴结多发增大转移,首发下肢皮肤,符 合皮肤转移发生机制。后全身皮肤转移,考虑病情加重发展所 致。皮肤的慢性炎症可能改变血管生成和 ( 或) 淋巴管生 成[8],从而影响皮肤转移的发展。此外,肥胖、代谢综合征、年 龄与癌症进展有关[9]。年龄相关的免疫功能受损似乎在远处 转移的发展中起着关键作用。本例患者 66 岁,有糖尿病病史, 体质量指数( BMI) 30 kg /m2 ,具有皮肤转移癌的高危因素。 回顾治疗经过,有一些不足之处。①首次手术未行淋巴结 切除,未全面分期。②初次病理诊断考虑卵巢小细胞癌,属于非 常罕见的高度恶性肿瘤,进展迅速、预后极差,临床表现无特异 性,目前尚无有效治疗手段,化疗方案一般根据组织来源选择, 使用卡铂+紫杉醇方案多见。考虑年代久远、当时病理诊断经验 不足,目前回顾检查 HE 染色切片,倾向考虑卵巢浆液性癌。③ 患者术后未积极遵医嘱随诊,病情复发未能及时发现,且后期化 疗出现铂耐药征象,适当调整方案可能取得更好疗效。 本例患者经化疗[紫杉醇脂质体+奈达铂; 后改为紫杉醇 ( 白蛋白结合型) +奈达铂]病情好转,若将来化疗耐药,还有许 多其他选择,如外束放射治疗,免疫刺激剂咪喹莫特、特别是 PD-1/PD-L1 免疫抑制剂单药如纳武单抗( Nivolumab) 、派姆单 抗( Pembrolizumab) 、阿特珠单抗( Atezolizumab) 、阿维鲁单抗 ( Avelumab) 等[10]。 综上所述,患者卵巢癌病程长达 14+ 年,皮肤转移 26+ 月, 经化疗,皮肤结节明显颜色减退,不再渗液并且结痂。CA125显 著下降,显示治疗显效。根据患者病理提示,未来免疫治疗不 失为一个有效选择。我们将加强对患者的综合管理,提高患者 依从性,进一步改善其生活质量。
参考文献略。
来源:薛春燕,徐云,蒋国华,谢军,闫战涛,周来来,王慧,罗丹,高红艳.早期卵巢癌晚期复发广泛皮肤转移1例[J].实用妇产科杂志,2021,37(08):639-640.







