侧裂刀辅助经外侧裂入路手术治疗基底核区高血压性脑...
侧裂刀辅助经外侧裂入路手术治疗基底核区高血压性脑出血
1.对象与方法
1.1临床资料
男15例,女6例;年龄35~75岁。发病到入院时间1~4h,病人既往有高血压病史或入院时血压显著高于140/90mmHg。入院时GCS评分5~11分,出现一侧瞳孔散大(脑疝)5例。头部CT示基底核区血肿,血肿量按多田公式计算:30~80ml;中线偏移0.5~1.5 cm;血肿破入脑室3例。
1.2手术方法
本组病例均在发病后7h内手术。皮肤切口始于颧弓上缘,于耳屏前向后上,经顶结节前,再向前弯曲到达额部发际内。骨窗:以翼点为中心形成约5 cm×6 cm~6 cm×7 cm的额颞骨窗,咬除蝶骨嵴。显微镜下锐性切开0.5 cm额叶侧裂蛛网膜,伸入侧裂刀(ZL号:ZL201520425456.2),边分离边推进,将侧裂蛛网膜切开。
显露并切开岛叶皮质1 cm即可进入血肿腔,吸引器清除血肿,对活动性出血点予以电凝止血。血肿清除后,若术前无脑疝且术毕颅内压不高者行骨瓣复位并固定,常规硬脑膜下放置14F硅胶管引流;若术前已出现脑疝,术后颅内压较高者,则行去骨瓣减压。血肿破入脑室者,先行侧脑室外引流术。
1.3术后治疗
术后常规脱水、脑保护、营养神经、控制血压、防止感染、保持呼吸通畅、酌情气管切开、防止血管痉挛及对症治疗,术后24~48h拔除引流管。
2.结果
术后24~48h常规复查CT(图1),血肿清除率均大于95%。所有病例随访3~6个月,术后病人均存活,采用Barthel指数评估病人日常生活能力:Ⅰ级(恢复良好)7例,Ⅱ级(生活自理)9例,Ⅲ级(扶拐行走,需人照顾)4例,Ⅳ级(卧床但保持意识清醒)1例。术前5例脑疝病人,恢复至Ⅱ级1例,Ⅲ级3例,Ⅳ级1例。
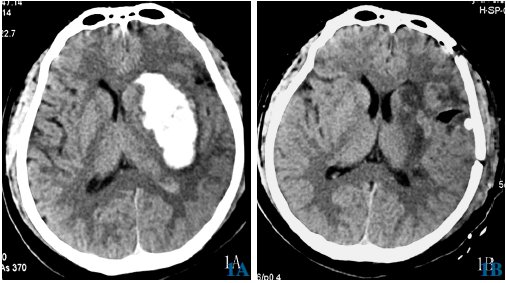
图1 左侧基底核区高血压性脑出血">高血压性脑出血侧裂刀辅助经外侧裂入路手术前后影像学检查。1A术前CT示左侧基底核区出血,量约55ml;1B术后24h复查CT示血肿完全清除
3.讨论
3.1手术的微创性
高血压性脑出血主要通过出血直接损伤、诱发细胞凋亡,占位效应造成神经元损伤。外科手术对中、重症脑出血特别是重症脑出血仍是首选治疗方式。文献报告经外侧裂-岛叶入路是基底核脑出血最短的一条天然手术通道。
本组病例采用侧裂刀辅助经外侧裂入路额颞骨瓣开颅术清除基底核脑出血,体会有以下优点:①首先,创伤小,经外侧裂这一自然间隙,以最短路径进入基底核区血肿腔,术中只需切开岛叶,避免传统开颅切开皮质造瘘造成颞叶组织损伤,使语言功能和视野得到最大限度保护。其次,有利于止血,豆纹动脉是基底核区脑出血的主要责任血管,外侧裂入路容易接近和显露这些穿支血管,发现和控制出血点,并予以彻底止血。②术中侧裂刀辅助进行外侧裂分解,可减少外侧裂血管损伤出血,缩短外侧裂分解时间。③显露充分有利减压。额颞骨瓣克服小骨窗对额颞叶显露不充分的弱点,有利于降低颅内压力及分离外侧裂操作,适合颅内压较高及并发脑疝病人。本组5例脑疝病人,经此术式恢复顺利。此外,如果手术中探查发现是动脉瘤破裂出血,因显露充分,也有利于手术处理病灶。④手术结束时,骨瓣复位固定;对颅内压高及脑肿胀明显的术前脑疝病例,则采用去骨瓣彻底减压,防止继发性颅脑损伤。本组2例脑疝出血约80ml,清除血肿术后颅内压较高,给予去骨瓣减压,病人安全度过水肿期。
3.2手术适应证的选择
通过本组病例效果分析,作者认为本术式的适应证为:①CT诊断为基底核区血肿≥40ml,产生明显占位。②出血不稳定,发病在6h内CT复诊显示血肿体积较前增大(≥5ml)。③意识障碍或偏瘫失语等神经功能损害症状进行性加重,出现早期脑疝或脑疝时间较短者。④血肿≥25ml,怀疑前循环动脉瘤破裂但来不及或不具备条件行DSA确诊者。本术式能对大多数基底核区血肿及并发脑疝病人进行超早期手术治疗,但对偏向顶枕叶的脑内血肿仍存在显露不足的弱点,这类血肿不建议采用本术式。




















