侵袭性胸腺瘤经放射性粒子植入治疗后行手术切除...
侵袭性胸腺瘤经放射性粒子植入治疗后行手术切除诊疗分析
病例资料:
女,45岁。查体发现前纵隔肿物9天。
入院后行胸部强化CT示前纵隔巨大肿物,增强后呈不均匀强化,内可见多发强化血管影,病变上界达主动脉弓上缘,下界至T8椎体水平,约10.0cm×6.9cm×9.7cm大小,病变包绕左肺上叶动脉部分分支,推压肺动脉主干变形。
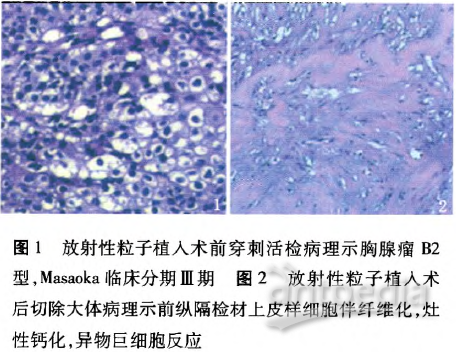
入院第3天行CT引导下纵隔肿瘤穿刺活检,病理检查示胸腺瘤B2型,Masaoka临床分期Ⅲ期(图1)。
入院第9天通过治疗计划系统(TPS)在CT引导下行125I放射性粒子植入术,共植入110枚放射性粒子。
术后第1、3个月复查CT示肿瘤较前逐渐减小,第3个月时前纵隔肿物大小约6.2cm×4.9cm×6.0cm。
2015年9月(放射性粒子植入术后3.5个月),在全麻下行胸骨正中劈开胸腺瘤切除+左肺上叶部分切除。术中见胸腺瘤位于左侧胸腺中下部,约6.0cm×5.0cm×5.0cm大小,质硬,形态不规则,包膜尚完整,侵及左肺上叶前段,与心包、主动脉及纵隔组织紧密粘连,完整切除胸腺肿瘤及左肺上叶前段部分肺组织,术中出血量约100ml。
术后病理检查示:(前纵隔)检材上皮样细胞伴纤维化,灶性钙化,异物巨细胞反应,符合放疗所致改变(图2);各手术切缘均未见肿瘤组织;附带少许肺组织亦未见肿瘤细胞。病理结果为R0切除。术后第7天顺利出院。
讨论
胸腺瘤是最常见的前中上纵隔肿瘤,根据生物学行为特点分为非侵袭性和侵袭性两类,侵袭性胸腺瘤(Ⅱ一Ⅳ期)可出现纵隔淋巴结肿大、肿瘤毗邻器官组织(心脏、大血管、肺组织等)受侵,甚至破坏肋骨、胸椎等骨质。
目前治疗胸腺瘤首选手术切除(远处转移除外)。切除程度和分期是影响患者预后的两个主要因素。Lee等认为R0切除患者的生存率明显高于R1、R2,R1切除患者的3年复发率为75.0%,R0切除为14.9%。Weksler等的研究显示R0切除患者的中位生存期明显高于未完全切除的患者。
胸腺瘤对放疗敏感,术前放疗是控制局部晚期胸腺瘤进展的有效手段。受胸腔内正常组织最高耐受剂量的限制,传统放射治疗难以给予70Gy以上的剂量。ITMIG指南建议术前放疗剂量为40~64Gy。放疗后肿瘤局部控制率难有显著提高。
125I粒子植入治疗通过持续释放低能量γ射线,破坏肿瘤细胞的DNA链,不同分裂周期的肿瘤细胞被不间断照射,细胞失去增殖能力,达到杀灭肿瘤的目的。TPS可精确制定植入放射性粒子剂量及放置部位,处方剂量可达110~145Gy。对肿瘤的局部控制率更佳,且辐射距仅1.7cm,对周围组织脏器损伤更低。
放射性粒子植入后的手术时机选择尚无文献报道。李健敏等报道术后与放射性125I粒子植入患者密切接触(体表垂直距离30cm)的警戒时间约3.5个月。本例切除时间为放射性粒子植入术后第11l天。125I粒子半衰期为59.6天,有效照射时间约200天,围手术期仍在粒子有效照射周期内,术中须采取相关防护措施(如穿铅防护服、带口罩、帽子等),术后标本收集人专用防护标本箱,由核医学科医师先期取出放射性粒子,统一收集、计数,确认无遗漏,做到完整收集、无害化处理。
传统放射治疗后胸腺肿瘤瘤体脆性增加,与周围组织粘连紧密,分离及钳夹易出血,手术难度、术中出血量均有所增加。本例粒子植入治疗后肿瘤瘤体较未放疗肿瘤瘤体硬、脆性未见明显增加,分离及钳夹中不易出血,考虑可能与其放射方式、剂量及时限有关,瘤体减小并呈纤维化及灶性钙化改变也可证明瘤体血供相应减少、出血倾向减轻。但与周围组织脏器粘连仍较紧密,与传统放射治疗比较未见明显差别,考虑可能与放射治疗引起周围组织细胞产生无菌炎性反应有关。
125I粒子植入治疗作为一种侵袭性胸腺瘤术前放疗手段,对于减轻肿瘤负荷,提高R0手术切除机会是有益的尝试。但对于肿瘤切除时机选择、术后是否需预防性放疗等问题还需进一步研究。




















