回肠穿孔并发阑尾周围脓肿超声表现分析
患者男,53岁,于1周前无明显诱因下出现腹痛,呈持续性隐痛,疼痛逐渐加重,来我院治疗。查体:伴恶心,未见明显呕吐,无发热、畏寒,无呕血、腹泻、黑便、黄疸、血尿,无肩背部及后腰部放射痛等不适。呼吸:20次/min,血压:116/68mmHg(1mmHg=0.133kPa),肠鸣音8次/min。
实验室检查:白细胞:12.8×109/L,红细胞:4.33×1012/L,血红蛋白:137g/L,中性粒细胞:10.6×109/L。超声提示:肝胆脾胰未见明显异常,右下腹探查:右下腹约回肠位置可见一段肠壁增厚区,最厚处约5mm,离回肓端约86mm处连续性中断,似可见一个漏道,漏道前方可见一个大小约18mm×19mm的囊实性包块,中间呈13mm×6mm的液性暗区,直肠凹内可见大小约91mm×27mm的液性暗区,形态不规则,内透声差,其上方有一个细小通道与漏道口相通。暗区周边可见不规则形强回声光团包裹。考虑回肠穿空可能,右下腹腔囊实性包块及直肠凹内囊性包块(考虑阑尾周围脓肿可能)。见图1~4。
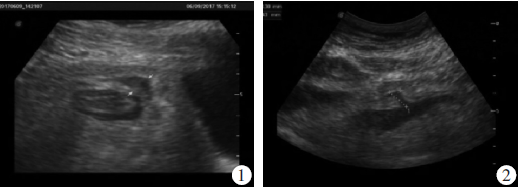
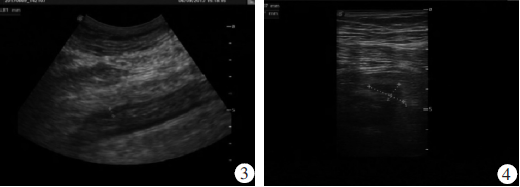
图1腹部超声显示麦氏点处囊实性包块;图2回盲端处漏道的超声图像表现;图3回肠位置肠壁增厚区的超声图像表现;图4高频探头下阑尾周围脓肿的超声图像表现
为进一步确诊,患者行腹部X线片及CT检查,提示:盆腔脂肪浑浊,直肠膀胱陷窝内见积液影,肠壁穿孔伴阑尾周围、盆腔脓肿形成。见图5,6。遂进行腹腔穿刺,抽出脓液,证实诊断。
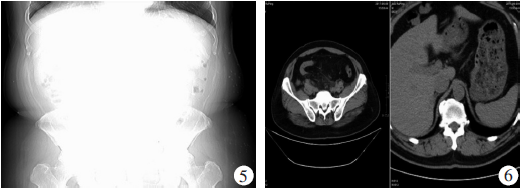
图5腹部X线片;图6腹部CT显示图像
讨论
阑尾炎临床表现多样,典型的临床表现是转移性右下腹痛。本例患者一开始表现为弥漫性腹部疼痛,右侧腹部疼痛为甚,右下腹的压痛与反跳痛阳性。阑尾周围脓肿的形成是由于回肠穿孔后,肠内容物沿着回盲肠壁流向阑尾,阑尾长时间浸泡在含有大量细菌的内容物中,就容易诱发阑尾周围脓肿。
临床治疗上针对回肠穿孔并发的阑尾周围脓肿,行手术治疗,患者手术时,取仰卧位,硬膜外麻醉后,在右下腹部做探查切口约6mm,观察脓肿情况,对于盆腔有脓液者,先吸净脓液。采用头高脚底位,同时抬高右侧暴露病灶,使用吸引棒将包裹阑尾的肠襻、网膜分离并冲洗。在视野清晰的情况下对阑尾系膜电凝,必要时结扎,分离至阑尾根部,在阑尾盲肠交界处行U型缝合进行关闭,在距阑尾根部5mm处离断。
使用电凝破坏残端黏膜,缝合残端,取出阑尾,用纱布吸尽腹腔液并以大网膜覆盖残端,放置引流管,术后给予抗生素,待患者体温正常,无切口感染、肠漏等并发症后,停止用药。对于回肠穿孔,在切除阑尾的同时,行回肠修补术,术后禁食、水,胃肠减压,解痉、消炎等治疗。此病例患者的临床表现应与急性阑尾炎、溃疡性结肠炎、胰腺炎、胰腺假性囊肿等鉴别,急性阑尾炎患者典型超声图像是右下腹低回声包块,边界不清,形态不规则,表现为内部回声杂乱,可有粪石及气体包绕其中,或形态规则的同心圆状阑尾图像。而此病例患者的阑尾超声图像中,阑尾内部回声均匀,未见粪石及气体包绕其中,可见回肠部至阑尾典型的脓肿瘘道。
溃疡性结肠炎的超声图像表现为肠黏膜表层的炎性渗出物表现为厚薄不均的高回声层,溃疡病变区则黏膜层部分缺损,代之为炎性渗出物的高回声层直接附于黏膜下层上,其回声强度低于黏膜下层回声,肠腔变窄,肠气消失。胰腺炎与胰腺假性囊肿的超声图像表现,目前广大学者认为测量胰腺的厚度,结合测量上下径判断胰腺是否肿大,当胰头>25mm或胰体>20mm或胰尾>23mm时认为胰腺肿大,不同类型的急性胰腺炎超声表现也有不同.急性水肿型胰腺炎病理表现为充血和水肿,因此在超声多普勒超声下胰腺边缘整齐,形态较规则,胰腺实质回声减弱、变少,呈现均匀性的低回声,后方组织回声无变化或略有增强,周围无积液或少量积液;急性坏死性胰腺炎时胰腺出现出血、坏死或脂肪坏死引起造皂化,胰腺在超声下表现为形态不规则、边缘不整齐,与周围组织分界不清,胰腺实质和胰腺周围因有出血、坏死等,呈现回声增强、增多,内有不规则暗区,成斑点状不均匀的混合回声,可见主胰管扩张,周围可见较多积液,是诊断急性坏死性胰腺炎的敏感指标。







