两例十二指肠腺鳞癌的影像学表现病例分析
十二指肠腺鳞癌是一种非常少见的胃肠道恶性肿瘤,组织学上由腺癌和鳞状细胞癌成分共同组成。有关该肿瘤的文献报道不多并以个案为主,且详细描述或探讨影像学表现的报道较少。本文回顾性分析2例经病理证实的十二指肠腺鳞癌患者的影像学表现及临床资料,结合相关文献报道,探讨十二指肠腺鳞癌的影像学特征及其病理学基础,提高对本病的认识和诊断水平。
1资料与方法
1.1一般资料
患者1女性,51岁。因“持续性右上腹痛1个月,加重3天”于2013年2月20日入院。体格检查:腹部平坦,右上腹压痛,无反跳痛,可触及一约8 cm×6 cm肿块,边界清,肿块固定,肝脾肋下未触及,移动性浊音阴性。
实验室检查:血WBC11.2×109/L,NE72.3%,RBC2.31×1012/L,HGB61g/L,PLT380×109/L;粪OB3+;尿WBC(定量)34个/μL;肿瘤标志物AFP、CEA、CA19‐9、CA72‐4均正常。
患者2男性,83岁。因“皮肤及巩膜黄染9个月,超声示壶腹部占位”于2012年12月10日入院。体格检查:腹部平坦,无压痛、反跳痛,右上腹部可触及一形态不规则的包块,活动度可,与周围组织无明显粘连,内为部分肠段,肝脾肋下未触及,移动性浊音阴性。
实验室检查:血PLT94×109/L;肿瘤标志物CA19‐9>1200U/ml,AFP、CEA正常;粪尿常规正常。
1.2检查方法
CT检查:采用荷兰飞利浦Brilliance256层iCT、德国西门子Sensation Cardiac 64层螺旋CT扫描仪。扫描参数:管电压120kV,管电流250mAs,常规层厚、层间距5.0mm,重建层厚、层间距1.0mm。患者空腹,于平扫前10min口服温水800~1000ml。平扫(扫描范围:膈顶至髂棘)后行动态增强扫描,使用高压注射器经肘静脉注射非离子碘对比剂(300mgI/ml)80ml,之后用40ml生理盐水冲管,流率3.0ml/s。注射后25s、60~70s、120s进行动脉期、门静脉期和平衡期扫描。在工作站对薄层图像进行MPR重建。
钡餐造影检查:采用日本岛津数字化多功能透视/摄影系统Flexavision。患者口服产气粉3g后,再口服220%硫酸钡混悬剂100ml,行常规胃肠气钡造影检查。透视及点片为自动毫安、千伏调节,影像分辨率为12bit。
2结果
2.1影像学表现
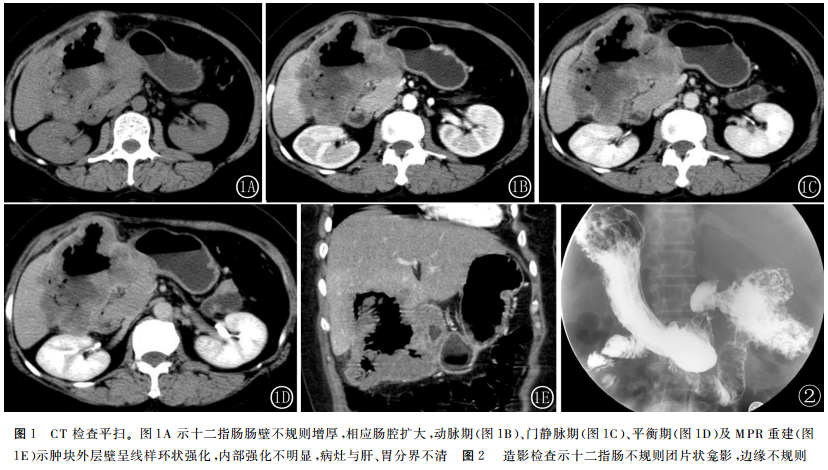
患者1CT表现:十二指肠球部至降部上段肠壁不规则增厚,形成大小约16.7 cm×9.8 cm的厚壁空洞样肿块,其轮廓呈分叶状,内外壁均凹凸不平,相应肠腔明显扩大,其内见气液平面影;增强扫描肿块内部强化不明显,外层壁呈线样环状强化,病灶与肝Ⅳ、Ⅴ、Ⅵ段分界不清,胃幽门部受压变窄,且分界不清,肝余段、胰、脾及双肾形态规则,密度均匀,后腹膜未见明显肿大淋巴结,腹腔内未见游离性积液(图1)。造影表现:十二指肠球部至降部上段不规则团片状龛影,大小约9.3 cm×6.9 cm,边缘毛糙,相应肠腔结构不清,胃幽门部轮廓不光整,胃呈“钩型”,大小弯侧轮廓尚光整,胃体部粘膜规则(图2)。
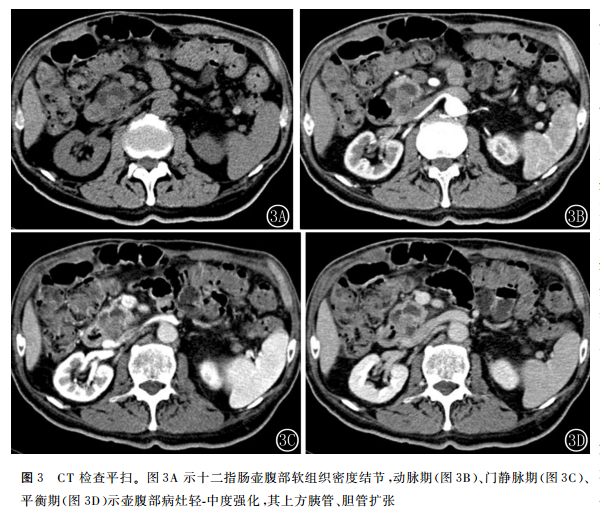
患者2CT表现:十二指肠壶腹部可见结节状软组织密度影,大小约2.8 cm×1.9 cm,边界不清,密度尚均匀,CT值约41HU,注入对比剂后,病灶较均匀性轻度‐中度强化,动脉期、门静脉期及平衡期CT值分别为52HU、66HU、63HU,病灶略向十二指肠肠腔内突起,主胰管、副胰管及胆总管受压、不同程度扩张,直径分别为5.9mm、4.7mm、8.5mm,肝内胆管轻度扩张,病灶与胰头部分界不清,胰体尾部形态尚可,实质萎缩,肝实质密度均匀,脾、双肾未见明显异常,后腹膜未见肿大淋巴结,腹腔内未见游离性积液(图3)。
2.2随访结果
患者1胃镜检查:十二指肠球后、降部上段后壁巨大凹陷性病灶,底部不平,覆污秽苔。予活检4块,取检质脆、易出血。病理诊断:(十二指肠)腺鳞癌。患者已为恶性肿瘤晚期,无法手术根治,为提高生活质量,于2013年3月1日行剖腹探查术,术中见肝右叶下一黄色质硬不规则肿块,大小约8 cm×6 cm×6 cm,固定并侵犯肝脏,腹膜未见颗粒状癌结节,遂行胃空肠吻合术。患者术后短期情况较好,3月17日再次出现消化道出血,病情持续恶化,3月20日患者病危。
患者2患者于2012年12月1日行保留幽门胰头十二指肠切除术,肝表面未扪及明显结节,盆腔及腹壁未见明显转移结节,Kocher手法将胰头翻起直至腹主动脉左侧,触及胰头部有一肿块,大小约2 cm×1 cm,质地中等,肿块包膜完整,与周围脏器无明显浸润。病理诊断:(十二指肠壶腹部)腺鳞癌,大小3 cm×3 cm×2 cm,胰周淋巴结(0/2)未见癌转移。免疫组化:CK7(大部分+)、TopoⅡ(+)、CK20(‐)、P53(‐)、CDX2(‐)、P16(‐)、P63(少部+)、Ki‐67(40%)。
3讨论
原发性十二指肠恶性肿瘤的发病率仅为0畅035%~0.048%,占全胃肠道恶性肿瘤的0.3%,腺癌是其最常见的组织学类型,而原发于十二指肠的腺鳞癌非常少见。由于缺少大宗病例的系统性研究,关于腺鳞癌的组织学起源目前尚未完全明了。主要有以下4种观点:①多能性上皮干细胞转化为鳞状细胞和腺细胞;②肠黏膜腺上皮鳞状化生,胃肠道的腺体化生可能是导致腺鳞癌的主要原因;③腺癌转化为鳞状细胞癌;④两种恶性肿瘤的碰撞。
原发性十二指肠癌临床表现缺乏特异性,早期可无明显症状或仅表现为非特异性症状如腹痛、上腹不适,进展期常表现为溃疡、黄疸、消化道出血等症状。本组2例十二指肠腺鳞癌具有如下临床特点:①中老年患者,平均发病年龄为67岁;②发生于十二指肠的降部区域;③确诊时临床病程为中晚期。影像学检查为十二指肠腺鳞癌的诊断提供有用信息,CT检查可明确肿瘤的位置,横轴位与MPR结合能较好的显示周围器官的浸润及淋巴结转移等情况。
分析本组病例并结合文献报道,十二指肠腺鳞癌的主要影像学表现及其病理基础为:①肿瘤较易发生囊变坏死,当坏死区与肠道相通时,形成厚壁空洞样肿块。本组病例1即为此表现。这是因为鳞癌生长迅速,其倍增时间仅为腺癌的一半左右,易因血供不足而发生液化坏死;②肿瘤的实性部分在CT平扫上为等或稍低密度,增强扫描呈轻度‐中度强化。这与鳞癌和腺癌成分的比例有一定关系,鳞癌细胞多呈实体巢状排列,中央乏血供,而腺癌以腺管状或筛状排列,间质及血供丰富。本组2例强化模式均为少血供表现,病例1病灶边缘呈线样环状强化,其病理基础可能为肿块外层壁主要以腺癌成分为主;③肿瘤发生于胰胆管十二指肠连接区时,常伴有胰管、胆管的扩张。本组病例2具有此特点,此时与胰腺癌较难鉴别,但一般而言,胰头癌造成的胆系梗阻较壶腹癌明显;胰腺癌与壶腹癌均可产生双管征,但前者扩张的胆总管与胰管接近,而后者两管之间有一定距离;④直接侵犯周围器官或肠系膜、腹腔内扩散;⑤肿瘤可导致肠腔狭窄,继发肠梗阻或幽门梗阻。
综上所述,十二指肠腺鳞癌在临床上很少见,其影像学表现具有一定的特征,当十二指肠肿瘤出现坏死、厚壁空洞样表现,动态增强实性部分呈轻度‐中度强化时,应考虑十二指肠腺鳞癌的可能;但最终确诊有赖于病理学检查。通过内镜下钳取组织活检,可以提高术前早期诊断的准确率,有助于改善患者的预后。











