一例高热三周并肺部团块影诊断分析
这是一个很有意思的病例,由上海市肺科医院呼吸科的同仁发表在《中华结核和呼吸杂志》上,高热的患者我们见多了,肺部团块影的也见多了,高热伴肺部团块影的也不少见,但这一例估计不多见。笔者拜读后有几个问题跟大家一起学习。
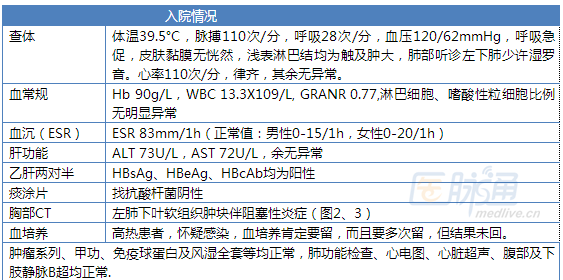
简单说说病史:39岁女性患者,职业是超市洗涤部员工。因“发热3周,咳嗽1周余”于2011年3月8日入院。入院前3周无明显诱因出现发热,体温39°C左右,无规律,当时无咳嗽、咳痰、咯血、胸闷等不适。当地医院给予抗感染等治疗(具体不详),体温可恢复正常。入院前1周患者再次出现发热,体温38-40°C,午后发热为主,伴盗汗乏力,阵发性咳嗽,少许白粘痰,无咯血等不适。遂转至上海市某医院就诊,胸片提示左肺斑片影(图1),诊断为“左肺炎”,先后给予左氧氟沙星、头孢呋辛、阿奇霉素、头孢噻肟等治疗,症状无明显改善,仍发热,查G试验38.44ng/L(cut off值为20ng/L),考虑合并肺部真菌感染,给予氟康唑口服治疗仍有发热,实在没办法,只好再往上级医院转,也就是本文作者所在单位(上海市肺科医院)。
我们总结一下该病例特点:
(1)中年女性,起病时单纯发热,经抗感染后体温曾降至正常,后再持续发热
(2)既往体健,否认免疫缺陷病史
(3)查体有发热,气促,肺部听诊左下肺少许湿罗音,余无异常
(4)实验室检查提示血象偏高,血沉高,乙肝大三阳及转氨酶升高
(5)胸部CT提示左下肺团块样病灶,软组织密度,周围见切迹
(6)外院多种抗生素治疗效果不佳
插入笔者话:第一眼看这个病例,发热为主而呼吸道症状不突出,认为需警惕有无传染病可能,但结合血象、胸片、CT等,认为社区获得性肺炎可能性大,苦于常规抗感染治疗无效,为什么呢?是抗菌谱覆盖不全?还是疗程不足?还是诊断错误?毕竟肺炎的诊断必须排除肺结核、肺癌、非感染性肺间质性疾病等方可诊断(见下表)。

该例患者最突出的症状应该是发热,而不是呼吸道症状,这是客观存在的。所以鉴别时应该是“发热查因”,而该患者经常规抗感染后曾有体温下降,所以还是考虑感染性发热可能,结合胸片、CT情况重点考虑细菌性肺炎。但是为什么外院给的抗感染治疗却疗效欠佳呢?这是我们必须弄清楚的一个问题。
胸部CT提示左下肺后外基底段有团块状病灶,边缘相对清晰,有切迹,有毛刺,中心少许低密度区,纵膈淋巴结无明显肿大。单从影像学上来看,不能除外肺癌可能,而肺癌合并感染可以解释高热,所以也查了一系列肿瘤标志物,均正常。结核也是要考虑的,况且患者有午后发热、盗汗等,但患者既往无相关病史,痰找抗酸杆菌阴性,且胸部影像学改变不是典型的肺结核改变,所以暂不支持肺结核。在外院查了G试验阳性,该团块状病灶周围似有晕征,提示需要除外侵袭性肺真菌病可能,但患者并非免疫抑制人群(也有不少正常人群发生侵袭性肺真菌病报道),且口服氟康唑治疗无效,考虑真菌病可能不大,G试验结果阳性不代表就是真菌感染,它容易受外界很多因素影响。有没有肺脓肿可能?但患者咳嗽、咳痰不多,且都是一些白粘痰,没有脓臭痰,肺肿块无空洞,也不支持肺脓肿。
插入笔者话:光有目前的辅助检查结果及理论知识来进行鉴别诊断似乎是不够的,必须进行下一步检查。患者仍在发热,且肺部有肿块。你会怎么做?
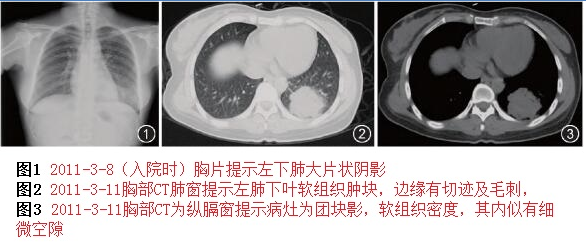
后面再逐步进行了支气管镜检查、18F-脱氧葡萄糖(18-FDG)肺扫描,结果如下:

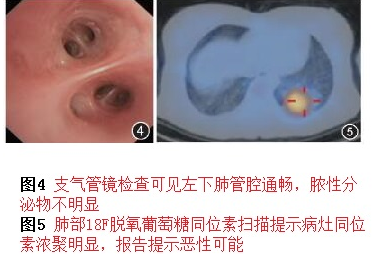
18FDG肺扫描在鉴别肺部良恶性疾病上有一定价值,但目前认为阴性预测值相对较高,阳性预测值不高,很多疾病包括血供丰富的肺炎、肺结核等都可能有阳性结果。但本例患者胸部CT具有很多恶性肿瘤特点,此次肺扫描阳性,实在不能排除肺癌可能。这时候有人提出要考虑隐源性机化性肺炎(COP)可能,但这类疾病的诊断前提是排除了所有已知疾病,特别是感染性疾病。COP的治疗需要糖皮质激素,而感染性疾病单纯用激素治疗可能导致感染扩散和蔓延,故诊断COP需慎之又慎。
为了彻底明确肿物性质,接下来必须要拿到病理结果。
由于肺部肿瘤靠近胸壁,于是行经皮肺穿刺活检,尽管穿刺抽取了大量细胞,也未发现恶性细胞,反而发现较多的炎性细胞如中性粒细胞和淋巴细胞,提示肺癌的可能性小。
此时另一边传来好消息:住院第5日,血培养结果出来了,提示肠膜明串珠菌乳脂亚种生长,两次培养结果一致。药敏结果显示对哌拉西林他唑巴坦、左氧氟沙星均敏感。
插入笔者语:“肠膜明串珠菌”笔者是第一次听闻,经查阅资料,肠膜明串珠菌乳脂亚种主要用于食品工业,用于制备奶制品,能发酵糖类产生多种酸和醇,具有高产酸能力、抗氧化能力和拮抗致病菌能力,在体外本菌并非致病菌,而是益生菌。但它进入到了血循环,就不正常了。
已经水落石出,原本无菌的血循环中发现细菌,且两次血培养为同一种细菌,虽然呼吸道标本未培养出该细菌,但综合所有资料分析,可以认为是一个血培养阳性的社区获得性肺炎(CAP)。
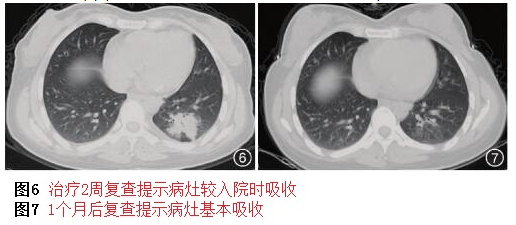
诊断清楚了,按照药敏继续抗感染治疗。2周后复查胸部CT提示病灶部分吸收(图6),症状消失,出院后继续口服左氧氟沙星(0.5g/d,1周),1个月后随访,症状完全好转,胸部更CT提示病灶大部分吸收,仅残留少量纤维条索影(图7)。
但还有几个问题没有弄清楚。
(1)最重要的问题是,患者既然是血培养为肠膜明串珠菌,且对左氧氟沙星敏感,为什么外院的抗生素方案效果欠佳呢?
作者也给我们解释了,入院前外院虽然用了左氧氟沙星、头孢噻肟等抗生素,但并没有遵循PK/PD要求用药,而且用药时间不够长。具体怎么用法原文没有提及,反正就是不规范的意思。不妨看看我们的身边,是否仍有人在qd(每日1次)使用β内酰胺类抗生素(时间依赖性),而氟喹诺酮类(浓度依赖性)却bid(每日2次)在用?但国内有部分厂家的左氧氟沙星注射液说明书也注明是bid使用,其中原因值得探讨。入院后作者经验性给予了哌拉西林他唑巴坦和左氧氟沙星抗感染治疗,并且根据PK/PD特点分别按照时间依赖性抗生素和浓度依赖性抗生素的应用要求使用,发热高峰有降低趋势,至入院第10日,体温已逐步降至正常,症状也逐步好转。这充分说明了根据抗生素的PK/PD特性使用非常重要。还有一个原因,作者没有提及的(笔者自己的猜测),可能是入院后使用的都是进口药,比如作者是用了特治星和可乐必妥,从疗效上来讲,与国产的肯定有区别。
(2)患者为什么会有肠膜明串珠菌感染?
自然界中有许多微生物,有些对我们是有利的,是正常微生物群,通常称为正常菌群,但当正常菌群与宿主间的生态平衡失调时,不致病的正常菌群就会成为机会致病菌而引起宿主发病。本例中肠膜明串珠菌就是这种情况。这是非常少见的CAP病原体。原文作者在考虑这种非致病菌引起的肺炎是否与患者的工作环境有关?(患者是一个超市洗涤部员工)。而且我们通常的肺炎影像学改变多是浸润影,很少是肿块样改变,这容易让人误以为是肿瘤、结核或者真菌感染等。
(3)关于血培养的问题
本例患者高热,一入院就留取了血培养,而且是多次多点采血进行血培养,尤其是体温上升时。不可否认,血培养阳性对于诊断居功至伟!同时原文作者似乎在暗示,体温上升时采血阳性率更高,这也是我们临床上的习惯做法,但实际情况真是如此吗?为什么会提出这个问题,因为笔者在临床上有过这样的经历:同一个怀疑感染的病人,高热的时候抽血培养是阴性,反而没发热的时候抽的血培养是阳性。而且不仅一次如此。
最近,北京协和医院的几位医生在《协和医学杂志》上发表的“抽取血培养的最佳时机”一文认为:发热在预测血流感染中的重要性远不及想象的高,甚至很多时候可能对预测菌血症存在与否毫无意义。国内很多医疗机构的临床常规规定体温达到38.5°C及以上需要留取血培养,国外曾被设定为38.3°C。但综合很多研究,并未发现体温38.3°C或38.5°C是启动血培养检查的最佳体温阈值,也并非体温阈值设定越高,血培养的阳性率就越高。抽取血培养的最佳时机需要结合疾病特点和患者除体温外的其他临床表现特征综合考虑。
综上,我们似乎应当重新审视什么时候去抽取血培养的问题。时机不是唯一的,同样重要的是每次留血培养时要留取2-4组,每个血培养瓶要有10-30ml血液,这么多次多点多量的做法是为了提高阳性率,就好比我们留取胸水培养时,你留取10ml和100ml的概念是完全不一样的。
参考文献
1.徐金富.李惠萍等.高热三周并肺部团块影.中华结核和呼吸杂志.2014
2.沈恺妮.蔡倩倩等.抽取血培养的最佳时机.协和医学杂志.2015







