一例2型糖尿病伴获得性反应性穿通性胶原病病例分析
反应性穿通性胶原病是一种表现为变性胶原经上皮排出体外为特征的穿通性皮肤病,具体病因尚不明确,为少见病,一般多发于儿童,成人较少见。成人发病患者多合并糖尿病、肾功能不全、肝硬化、肺纤维化、甲状腺疾病、肝炎、恶性肿瘤等,称获得性反应性穿通性胶原病。本文报道1例2型糖尿病患者伴发获得性反应性穿通性胶原病,并复习相关文献,以提高临床医师对该病的认识。
病例资料
患者,男,54岁。8年前出现口干多饮多尿症状,外院确诊2型糖尿病,初期口服"盐酸二甲双胍片0.25 g,3次/d"治疗,用药后自觉多饮多尿减轻,后患者曾换用多种降糖药物(具体不详),2012年降糖方案调整为"甘精胰岛素26 U早8:00皮下注射、盐酸二甲双胍缓释片0.5 g,2次/d、盐酸吡格列酮30 mg,1次/d",偶测空腹血糖(FPG)8~10 mmol/L。2014年4月因血糖控制不佳于我科住院,完善相关检查,并予对症治疗,住院期间开始应用艾塞那肽降糖治疗,甘精胰岛素逐渐减量至停用,后血糖控制达标出院,出院诊断:2型糖尿病、糖尿病周围神经病变、糖尿病周围血管病变、高血压病2级(高危)、高脂血症、代谢综合征、高尿酸血症、腰椎间盘突出症、肝囊肿、肾囊肿。出院后继续应用"盐酸二甲双胍肠溶胶囊0.5 g午、晚餐前各1粒、艾塞那肽10 μg早、晚餐前皮下注射"降糖治疗,监测FPG控制在5~7 mmol/L,餐后2 h血糖7~10 mmol/L,体重较前无明显变化。患者既往双上肢有散在绿豆至黄豆大小样皮疹,无瘙痒,未诊治,2014年8月患者开始出现双上肢皮疹较前增多,渐加重,后出现全身散在较多红色皮疹,伴瘙痒,就诊于小诊所,予药膏外用(具体不详),无好转,后就诊于"中国医学科学院皮肤病医院",行活检病理检查,诊断"穿通性胶原病",停用艾塞那肽,予"复方曲安奈德及复方咪康唑乳膏外用、羟氯喹0.1 g 2片2次/d、醋酸泼尼松5 mg 4片1次/d、盐酸西替利嗪5 mg睡前1片"治疗,皮疹减轻,瘙痒好转。后患者因血糖、血脂高于2014年12月再次于我科住院治疗。既往史:"高血压病"病史8年,最高血压可达160/100 mmHg(1 mmHg=0.133 kPa),口服"苯磺酸氨氯地平5 mg 1次/d"降压,血压控制可。既往双上肢有散在绿豆至黄豆大小样皮疹病史数年,无瘙痒,无破溃结痂。否认冠心病病史,否认"肝炎、结核、伤寒"等传染病史,否认手术及外伤史,否认药物及食物过敏史。入院查体:体温36.2 ℃,脉搏80次/min,呼吸19次/min,血压120/80 mmHg,身高182 cm,体重90 kg,腰围95 cm,体质指数27.2 kg/m2;四肢及躯干部位可见散在较多约大米粒至黄豆大小的红色丘疹,高起皮肤,部分中央可见黑色或灰黄色结痂(见图1),其余系统体格检查未见明显异常。辅助检查:2014年12月12日入院后查尿常规:蛋白质±、尿微量白蛋白150 mg/L。血常规、红细胞沉降率、抗链球菌溶血素O、超敏C反应蛋白、类风湿因子、免疫球蛋白及补体、血凝常规、D-二聚体、肝功、电解质、心肌酶等未见明显异常。肾功:尿素氮8.21 mmol/L(正常值2.8~8.2 mmol/L)、肌酐116.4 μmol/L(32~115 μmol/L)。血脂:总胆固醇6.46 mmol/L(2.33~5.17 mmol/L)、甘油三酯1.54 mmol/L(0.52~1.78 mmol/L)、低密度脂蛋白胆固醇4.39 mmol/L(2.00~3.61 mmol/L)、高密度脂蛋白胆固醇0.82 mmol/L(0.91~1.74 mmol/L),糖化血红蛋白8.5%(4.0%~6.5%)。
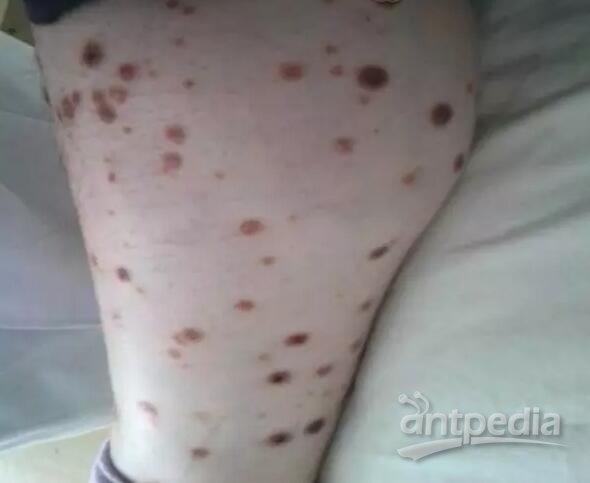
图1 患者右小腿红色丘疹图:丘疹呈散在分布,大多中央有脐凹,部分有角质栓、结痂
诊疗经过:住院期间应用三餐前重组人胰岛素+睡前甘精胰岛素强化降糖治疗,并联合"盐酸二甲双胍肠溶胶囊0.5 g 3次/d、瑞格列奈0.5 mg午、晚餐前各1片"降糖,同时予降压、降脂、抗血小板聚集、抗过敏、抑制免疫、对症等治疗,嘱低盐低脂糖尿病优质低蛋白饮食,后复查血脂较前下降,肌酐96.3 μmol/L,尿微量白蛋白正常,根据中国医学科学院皮肤病医院的建议,予加用"阿维A胶囊10 mg 2次/d",后患者皮疹及血糖控制好转出院。出院后3个月随访皮疹渐消退,遗留色素沉着斑,1年后随访未再复发。
讨论
穿通性胶原病于1967年由Mehregan等最先报道,目前病因尚不明确,可能与遗传、创伤等有关,该病为少见病,成人很少发病,多发于儿童,有一定遗传倾向,为常染色体显性或隐性遗传。典型临床表现为搔抓或创伤后出现丘疹,中央有脐凹,内含角质栓,皮疹消退后可遗留瘢痕及色素沉着,多发于四肢、面部、躯干,易反复发作。成人发病患者多合并糖尿病、肾功能不全、肝硬化、肺纤维化、甲状腺功能减退、甲状腺功能亢进、肝炎、恶性肿瘤等。但Saray等报道,在22例获得性反应性穿通性胶原病患者中有13.6%的患者无基础疾病。2014年,国内报道1例成人获得性反应性穿通性胶原病,该患者既往有2型糖尿病、高血压病、高脂血症、脑梗死、慢性乙型病毒性肝炎等病史,发病前无明显诱因。同年,国内另一报道1例2型糖尿病患者搬进新装修的房屋后上肢开始出现粟粒大丘疹,伴剧烈瘙痒,搔抓后皮疹增多、增大,扩展至下肢及躯干,后就诊于北京协和医院皮肤科确诊获得性反应性穿通性胶原病。获得性反应性穿通性胶原病的诊断标准可以概括为:(1)发病年龄>18岁;(2)皮损为有脐凹的角化性丘疹或结节,中央有黏着性角质栓;(3)组织病理显示坏死性嗜碱性胶原束排出到杯形凹陷的表皮中。该病组织病理学具有特征性表现,表皮呈杯状下陷,内填大的由角化不全角质、细胞碎片和胶原纤维组成的柱状角质栓,角质栓底部有垂直穿过表皮的胶原纤维。临床上需与丘疹坏死性结核疹、恶性萎缩性丘疹病、结节性痒疹及多发性角化棘皮瘤鉴别。组织病理学上应鉴别:(1)匐行性穿通性弹性纤维病:其穿通排出物为变性的弹性纤维;(2)Kyrle病及穿通性毛囊炎:穿通排出物均为角质;(3)穿通性环状肉芽肿:穿通排出物为渐进性坏死组织。一般瘙痒搔抓或创伤为该病起病诱因,本例患者无以上因素,既往双上肢有散在绿豆至黄豆大小样皮疹病史数年,但无瘙痒,无破溃结痂,在应用艾塞那肽注射液降糖治疗3个月余后皮疹渐增多,伴瘙痒。对该患者而言,有糖尿病基础疾病,但发病时血糖控制已经基本达标,无明显发病诱因。
本病目前尚无特效、统一的治疗方法,多消除诱因、积极治疗原发病。报道有效的治疗方法包括系统或局部应用糖皮质激素、0.1%的维A酸软膏、复方咪康唑软膏、口服抗生素(四环素类/阿奇霉素/罗红霉素)、阿维A胶囊和抗过敏药物等。经治疗后皮疹可渐消退,多遗留色素沉着斑,该病有复发的可能。本例患者初始应用复方曲安奈德及复方咪康唑乳膏外用,口服羟氯喹、醋酸泼尼松、盐酸西替利嗪治疗,皮疹减轻,瘙痒好转,但未痊愈,且血糖血脂较前升高,根据中国医学科学院皮肤病医院的建议,血糖血脂控制好转后加用阿维A胶囊,皮疹渐消退,遗留色素沉着斑,1年后随访未再复发。
糖尿病患者易合并皮肤病变,考虑与其代谢障碍、微循环障碍及其对皮肤胶原蛋白的影响等有关,目前具体发病机制尚未完全明确,其临床表现多种多样。糖尿病患者并发获得性反应性穿通性胶原病,多发生于糖尿病病程较长的患者,尤其是合并肾病者,考虑与其代谢障碍有关;有研究报道可能是由于胶原纤维及弹性蛋白被白细胞中的酶降解有关。该病例有助于提高临床对该罕见病例的认识,减少漏诊、误诊,同时为糖尿病伴发该病的患者的治疗提供参考。
参考文献略。







