一例单角子宫残角妊娠病例分析
患者,21岁,女性。G2 A1,因“妊娠18周时,常规产前超声检查提示宫内死胎”入院。患者无腹痛或阴道出血病史,无明显既往史或手术史。月经周期正常,无痛经史。一个半月前自发性流产,之后没有接受手术处理。截止目前,第二次妊娠情况无异常。
入院时,患者情况良好,生命体征正常。腹部检查显示,触诊子宫(脐部)松散,无痛。经腹部超声检查显示存在单个,不可存活的宫内胎儿,胎儿参数与妊娠18周时的参数一致。羊水正常,胎盘前置。诊断为胎儿宫内死亡,决定引产处理。患者的全血细胞计数和凝血正常。阴性抗体筛查显示,血型为AB阳性。TORCH感染(弓形虫病,其他[梅毒,水痘-疱疹">带状疱疹,以及细小病毒B19]),风疹,巨细胞病毒和单纯疱疹)筛查显示免疫球蛋白M抗体阴性。

图1:左侧为胎儿娩出后的残角子宫。输卵管充盈。右侧为右侧为单角子宫。
尝试使用米索前列醇引产--每4小时经阴道给药米索前列醇,共5个剂量,400ug,患者全程无反应。由于子宫受到刺激,阴道出现最少出血量,但无宫颈改变。48小时后,重复给药米索前列醇(第二个疗程),没有成功。腹部妊娠鉴别诊断疑似子宫残角妊娠。
经横向耻骨上切口,患者接受剖腹探查术。结果显示,子宫和卵巢正常,输卵管位于右侧。妊娠部位位于左侧子宫残角,与输卵管连接,卵巢正常。
单角于宫颈上方,经厚纤维带与子宫相连。在妊娠角处切一小口,经此切口娩出女性死胎(重约180g)。之后将妊娠角和左侧输卵管切除。保留左侧卵巢,患者失血150ml。
术后情况良好,患者于手术后第四天出院。术后超声检查显示存在两个肾脏。建议患者6周后复查静脉尿路造影,但是患者没有复诊。
讨论
胚胎发育过程中,副中肾管完全融合失败,导致子宫异常。1669年,Mariceau和Vassal首次确立了残角子宫妊娠的概念,并阐述了600例相关病例。沟通和非沟通角妊娠的概率与其相对发生率成正比,很可能会破裂。由于子宫肌层发育不良,子宫内膜功能异常,子宫残角妊娠过程中,可能会发生破裂。肌肉组织发育不良,宫角尺寸偏小造成植入性胎盘,进而导致残角子宫妊娠更加复杂;据报道,其发生率为11.9%。早在妊娠第7周时,可以通过组织病理学检查证实植入性胎盘的存在。
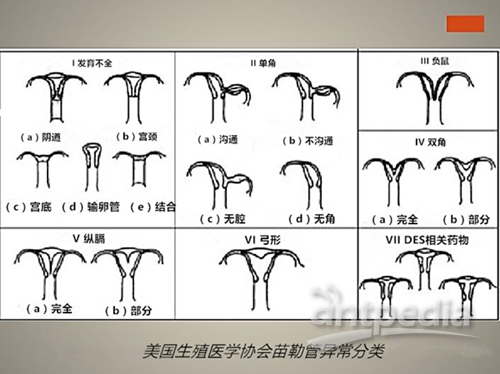
图2:美国生殖医学协会(ASR)子宫苗勒管异常分类。
随着多例患者在第二妊娠期,出现胎儿死亡或子宫破裂的症状,大多数胎儿存在不良结局。产妇死亡率很低(0.5%),但是从大出血和病态胎盘附着的角度,其死亡率很高。
残角妊娠破裂前诊断可以大大降低孕产妇死亡率,类似病例的必要条件是临床疑似高指数。妊娠前有严重痛经史可能是一个线索。但是如果残角发育不良,子宫内膜功能异常,痛经症状可能会消失。对于早期子宫妊娠的患者,盆腔检查也有助于识别子宫偏移和附件肿块。超声和MRI有助于确诊。但是由于诊断的罕见性和放射科医生操作娴熟度不足,对于这种致命性的残角妊娠子宫破裂情况,超声检测的敏感性很差(30%)。Tsafrir建议采取以下标准进行残角子宫妊娠诊断:
• 双角子宫不对称的伪模式
• 宫颈管和妊娠角管腔之间视觉连续性缺失
• 孕囊周围存在子宫肌层组织
超声敏感性仅为26%。宫角放大,子宫肌层变薄可以隐藏相邻解剖结构,随着妊娠进展,敏感性进一步降低。已证实,MRI是一种非常有用的诊断工具。
约38%的患者共存肾功能异常。单侧肾功能发育不全最常见;通常与残角子宫同侧。鉴别诊断包括输卵管,子宫角或双角子宫宫内妊娠。如下例,超声特征可能有助于诊断。输卵管妊娠不会出现孕囊周围的环肌层。两个宫角之间的距离和子宫肌层厚度的差异有助于残角子宫妊娠诊断。双角子宫妊娠的典型特征是孕囊和其他子宫角连接子宫内膜,以保持其连续性。
本例中,尽管患者进行了早期超声检查,但是其初始漏诊的原因可能是胎龄较大和临床疑似指数缺乏。只有当反复诱发分娩失败时,才会怀疑妊娠异常。本例患者使用米索前列醇终止妊娠可能导致宫角破裂。剖腹术可以确定附着类型并确诊。
无论何时确诊残角子宫妊娠,均需立即进行手术处理。常规治疗方法是剖腹术,手术切除妊娠宫角以预防破裂和复发性残角子宫妊娠。近年来,使用各种技术,经腹腔镜检查已成功治愈多例患者。对于所有类似病情的患者,均应告知其该病症的风险性和治疗选择。







