一例颅骨弥漫性大B细胞淋巴瘤病例分析
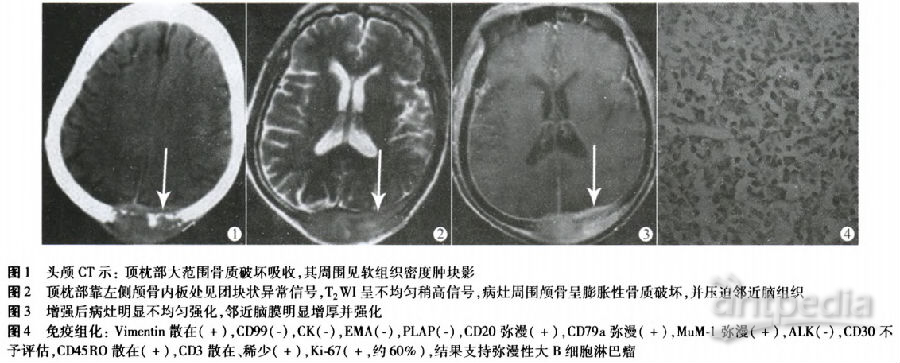
患者,男,77岁。因发现头部包块进行性增大伴疼痛1w于2012年8月28日入院。查体:神志清楚,顶枕部正中头皮隆起,扪及一大小约3 cm×4.5 cm质韧包块,活动差,有压痛,皮温不高。全身浅表淋巴结未扪及肿大,体型消瘦。血常规示:淋巴细胞正常。头颅CT示:顶枕部大范围骨质破坏吸收,其周围见软组织密度肿块影(图1)。胸部CT示:纵隔内淋巴结肿大。
腹部B超:未见异常。头颅MRI示:顶枕部靠左侧颅骨内板处见团块状异常信号,大小约2.4 cm×4.3 cm,T1加权像(T1WI)不均匀等信号,T2加权像(T2WI)呈不均匀稍高信号,病灶向下蔓延近枕骨大孔,病灶周围颅骨呈膨胀性骨质破坏,并压迫邻近脑组织(图2)。增强后病灶明显不均匀强化,邻近脑膜明显增厚并强化(图3)。入院诊断顶枕部颅骨肿瘤,转移瘤可能性大。
患者于2012年9月1日在全麻下行顶枕部颅骨病灶切除术及颅骨修补术。术中见:顶枕部中线两侧大片颅骨破坏区,该区有大量灰白色鱼肉状肿瘤组织,血供丰富。病变骨质易咬除,咬到外观正常颅骨为止。骨质破坏上下径约8 cm,左右径约10 cm。病灶内侧与硬脑膜粘连紧密,分离剥除后,未见肿瘤穿透硬脑膜,但硬脑膜有增厚。病变表面侵蚀大片区域顶枕部头皮及枕下肌群,分界不清,仔细剥离头皮上病灶。因考虑顶枕部颅骨缺损对睡眠的影响,故用钛网修补缺损颅骨。
术后病理:颅骨恶性肿瘤,免疫组化示:波形蛋白(Vimentin)散在(+),分化抗原99(CD99)(-),细胞因子(CK)(-),上皮膜抗原(EMA)(-),胎盘碱性磷酸酶(PLAP)(-),分化抗原20(CD20)弥漫(+),分化抗原79a(CD79a)弥漫(+),多发性骨髓瘤癌基因(MuM-1)弥漫(+),间变性淋巴瘤激酶(ALK)(-),分化抗原30(CD30)不予评估,分化抗原45R0(CD45R0)散在(+),分化抗原3(CD3)散在、稀少(+),细胞增殖相关的核蛋白(Ki-67)(+,约60%),结果支持弥漫性大B细胞淋巴瘤(图4)。术后诊断:顶枕部颅骨弥漫性大B细胞淋巴瘤。
切口拆线后转我院血液科化疗四个疗程,予化疗药利妥昔单抗(R)375 mg/m2,环磷酰胺(CTX)750 mg/m2,阿霉素(ADM)50 mg/m2,长春新碱(VCR)1.4 mg/m2,泼尼松100 mg/m2化疗,即利妥昔单抗,环磷酰胺,阿霉素,长春新碱,泼尼松联合化疗方案(R-CHOP),3 w一疗程。目前仍在随访中。
讨论
弥漫性大B细胞淋巴瘤是最常见的侵袭性非霍奇金淋巴瘤,好发于老年人,以原发于淋巴结最常见,约30%~40%首发于淋巴结外,结外病灶常见于胃肠道、骨和中枢神经系统,一般呈局限性病灶。弥漫性大B细胞淋巴瘤发生于骨骼时以股骨、脊柱及骨盆多见,颅骨少见,病变以单骨改变为主,也可多骨多灶,表现病理骨折及软组织肿块,还可致发热、盗汗、进行性消瘦等全身症状,一般病程进展迅速。影像学以溶骨改变为主,可见硬化边。
病理典型的免疫组化表达为:CD20(+)、CD45(+)、CD79a(+)、Ki-67(+)、CD3(-)。结外病灶治疗主要是手术和化疗联合治疗,目前化疗主要是R-CHOP方案,该方案化疗后5年无病生存率达50%以上。免疫组化MuM-1、Ki-67等肿瘤因子与临床预后和化疗有关。
本瘤发生于颅骨,少见,病情进展迅速,病程一个月,以颅骨溶骨性破坏为主要表现。考虑患者年龄及消瘦体型,术前考虑颅骨转移瘤或颅骨恶性肿瘤可能。由于颅骨弥漫性大B细胞淋巴瘤发病率低,且对该病认识不足,故未考虑本病。因此,本瘤常需与其它颅骨溶骨性破坏性疾病鉴别,确诊需靠组织病理学及免疫组化。