两例子宫腺肌病恶变为子宫内膜腺癌病例分析
子宫内膜癌是女性生殖系统常见的恶性肿瘤,诊刮是子宫内膜癌主要的确诊手段,阳性率达94%;宫腔镜检查可避免常规诊刮的漏诊。但源自子宫腺肌病恶变的子宫内膜癌则有其临床、病理和辅助检查的特殊性,常规诊刮和宫腔镜检查往往会漏诊。本文报道两例子宫腺肌病恶变为子宫内膜癌的患者,分别行宫腔镜检查和诊刮,均出现漏诊,现将其临床病理资料总结如下。
一、临床资料
例1患者67岁,孕3产3,出现间断性少量阴道流血近1个月于2012年2月入院。曾有继发性渐进性痛经,绝经13年。高血压病史3年,否认糖尿病病史,体质指数(BMI)为23kg/m2。入院超声检查提示:子宫形态、大小无明显异常;宫腔内可见一中等回声结节,大小约3.9cm×2.2cm,边界清楚,形态规则,其内可见血流信号。肿瘤标志物:CA12570.1kU/L,CA19-9455.9kU/L。妇科检查:子宫饱满,质中,活动好,双侧附件区未及异常。于2012年2月29日行宫腔镜检查,宫腔深7.5cm,镜下见:子宫内膜菲薄,宫腔内较多量陈旧性积血块,未见明显肿物,刮匙环刮宫壁2周,仅刮出少许子宫内膜。宫腔镜检查时同时行B超检查,示子宫前壁较后壁增厚,前壁厚2.4cm、后壁厚1.2cm,前壁回声不均匀,内可见团状高回声,大小约3.4cm×3.3cm×2.6cm,边界清楚,形态规则,宫腔内未见赘生物,不除外子宫腺肌病。复查CA12573.3kU/L,CA19-9489.9kU/L。诊刮病理结果:少许破碎的子宫内膜腺体,部分呈乳头状。考虑CA19-9水平升高,进一步除外消化道肿瘤,肠镜检查示:结肠黏膜未见异常;胃镜检查示:慢性浅表性胃炎,淀粉酶、胰酶水平均在正常范围。初步诊断:子宫肉瘤?子宫内膜癌?子宫腺肌病?于2012年3月15日行经腹子宫全切除+双侧附件切除术,术中见盆腔无积液,子宫饱满,双侧附件未见异常。切除子宫后剖探见子宫前壁增厚、质硬、肌壁间散在点状腔隙;子宫内膜光滑,未见肿物。快速冰冻病理结果:子宫肌壁内可见多灶浸润性腺癌组织,考虑为浸润性子宫内膜腺癌。继续行盆腔淋巴结切除术。术后病理检查结果示:(1)子宫前壁、宫底浸润性子宫内膜样腺癌(高分化),癌组织浸润子宫肌壁深肌层;(2)子宫肌层内可见异位内膜腺体;(3)子宫内膜未见癌变;(4)未累及子宫颈管,腹膜后淋巴结未见转移,双侧卵巢及输卵管呈老年性萎缩改变。见图1。手术病理分期为Ⅰc期,术后给予全盆腔放疗,化疗4个疗程(紫杉醇+卡铂)。随访4年,无复发和转移。
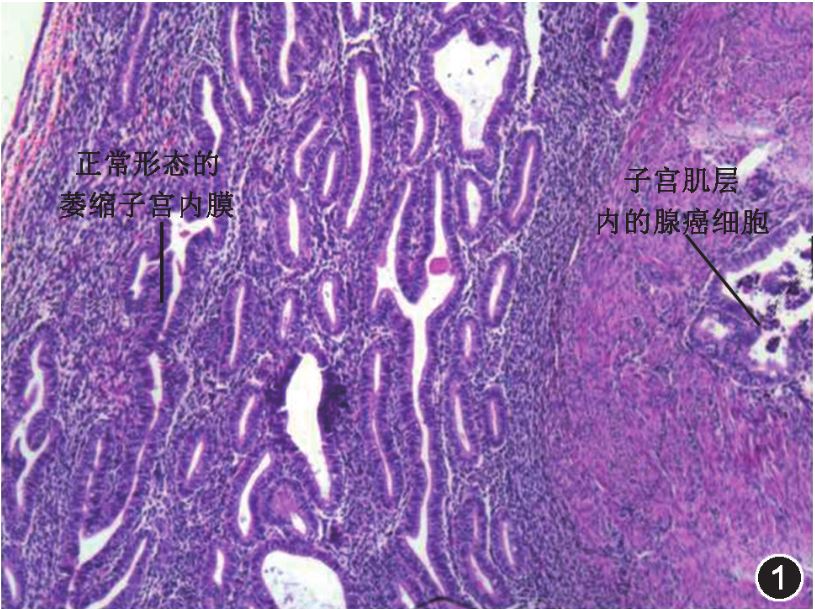
图1子宫腺肌病恶变为子宫内膜癌患者的病理检查结果,可见子宫肌层内的腺癌细胞和正常形态的萎缩子宫内膜。HE×40
例2患者50岁,孕3产2,继发性痛经7年,加重1年,服用止疼药物无效于2013年11月入院。月经史:17岁初潮,末次月经2013年10月16日。否认高血压、糖尿病病史,BMI为19kg/m2。入院经阴道超声检查示:子宫形态饱满,肌壁回声不均匀,前壁较后壁明显增厚,前壁厚约5.0cm,后壁厚约1.7cm;前壁肌壁间可探及一低回声结节,大小约1.6cm×1.3cm,边界尚清晰,形态规则,其内可见血流信号;子宫内膜厚0.6cm;符合子宫腺肌病并腺肌瘤声像图改变。肿瘤标志物:AFP2.05mg/L,CA12517.6kU/L,CA19-95.5kU/L。妇科检查:子宫后位,如孕8周大小,表面光滑,活动好。初步诊断:子宫腺肌病。于2013年11月6日行诊刮+经阴道子宫全切除术,宫腔深7.5cm,刮出子宫内膜样组织送快速冰冻病理检查,结果示:子宫内膜增生期改变。术中见:子宫均匀增大如孕8周大小,质硬,肌壁明显增厚、致密,肌壁间散在咖啡色出血灶。术后病理检查示:宫底、宫体子宫内膜样腺癌(高分化),癌组织广泛浸润肌层并累及部分子宫内膜,于肌壁深层呈结节状浸润;子宫肌层内同时存在正常形态的异位内膜腺体,在良性和恶性腺体结构间存在转化;子宫颈未见累及。见图2~4。免疫组化染色结果:CA125性(+),CD10阴性,平滑肌肌动蛋白(SMA)阴性,CA19-9阳阴性。于2013年11月20日再行腹腔镜双侧附件切除+腹膜后淋巴结切除术。术后病理检查结果:双侧卵巢、输卵管及腹膜后淋巴结未见肿瘤浸润。手术病理分期为Ⅰc期。术后行全盆腔放疗。术后随访2年半至今,无复发及转移。
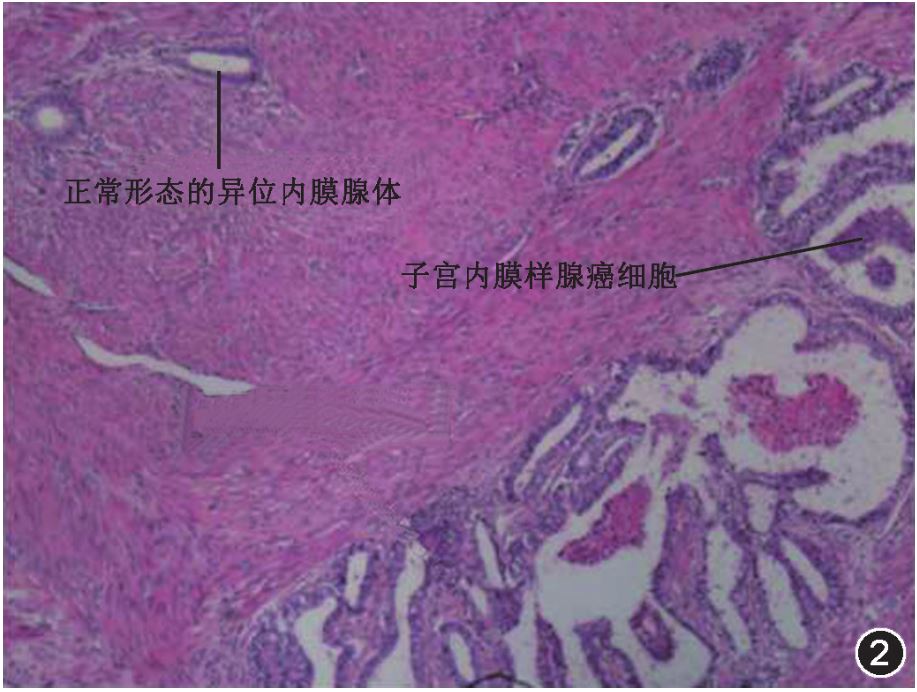
图2子宫腺肌病恶变为子宫内膜癌患者的病理检查结果,子宫肌层内同时存在正常形态的异位子宫腺体和子宫内膜样腺癌细胞。HE×40

图3子宫腺肌病恶变为子宫内膜癌患者的病理检查结果,可见异位内膜不典型增生。HE×40
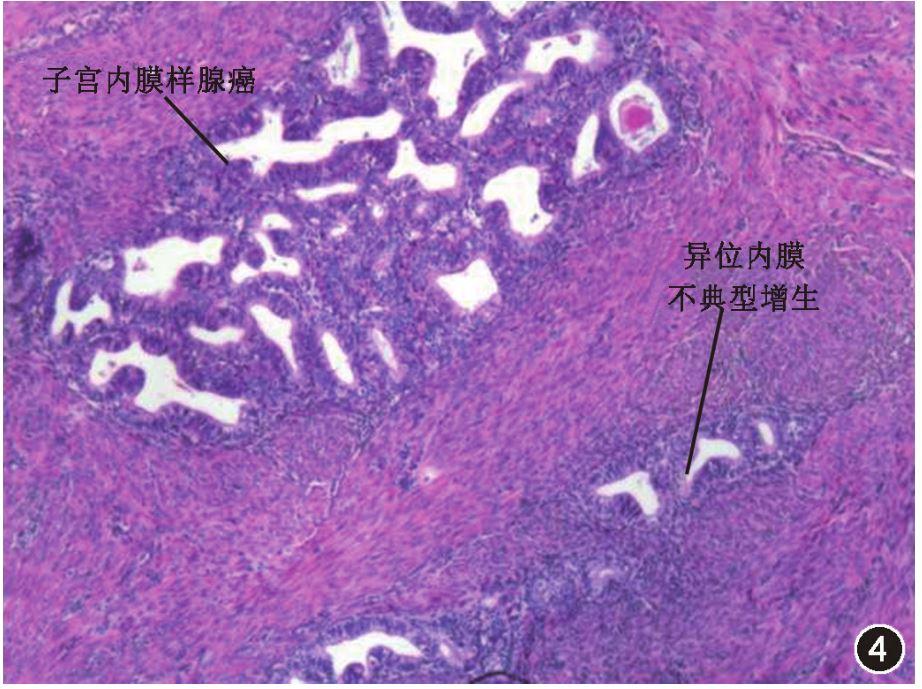
图4子宫腺肌病恶变为子宫内膜癌患者的病理检查结果,子宫肌层内同时存在异位内膜不典型增生和子宫内膜样腺癌。HE×402.
二、讨论
源自子宫腺肌病恶变的子宫内膜癌不同于原发于子宫内膜的子宫内膜癌,存在其临床和病理特点,容易出现漏诊漏治。结合本文两例典型的子宫腺肌病恶变为子宫内膜腺癌患者,并复习文献,对其临床和病理特点归纳总结如下。
1.病理诊断标准:子宫腺肌病恶变为子宫内膜癌,目前国际上公认的是Sampson标准和Scott补充标准[1]。Sampson标准包括:(1)癌组织和异位内膜组织共存于同一病变中;(2)在子宫肌层中存在腺细胞和内膜间质细胞——支持诊断子宫腺肌病;(3)在良性和恶性腺体结构间存在转化;(4)排除其他来源的肿瘤侵犯或转移。Scott补充标准为:显微镜下见异位内膜向恶性移行的形态学证据,即同时存在正常内膜上皮、交界性、浸润性癌。
2.发病率和临床表现:子宫腺肌病是在子宫肌层内存在异位内膜腺体和间质,伴随邻近的平滑肌细胞增殖。通常见于生育期妇女。约1%的子宫内膜异位症(内异症)出现恶变,与之相比,子宫腺肌病恶变为腺癌则相当少见,恶变率目前尚无报道。1897年,Rolly最先报道了1例子宫腺肌病恶变为子宫内膜癌的患者,检索中英文文献至今只有50余例子宫腺病恶变为子宫内膜腺癌的报道。其中绝大多数子宫腺病恶变为子宫内膜腺癌发生在绝经后妇女,绝经前妇女恶变者更为罕见。本文报道了2例子宫腺肌病恶变为子宫内膜腺癌的患者,其中1例为绝经前妇女。
子宫腺肌病恶变为子宫内膜癌缺乏特异性的临床表现,主要症状为绝经后阴道流血、不规则阴道流血、经量多、贫血等。本文例1表现为绝经后出血,例2仅表现为痛经进行性加重。原发性子宫内膜癌患者常伴有高血压、糖尿病、肥胖“三联征”,而本文报道的两例子宫腺肌病恶变为子宫内膜腺癌者中1例存在高血压病史,但均无糖尿病及肥胖。结合文献,也未发现子宫腺肌病恶变与子宫内膜癌“三联征”之间的相关性。
3.辅助检查:诊刮是确诊子宫内膜癌最常用的方法,宫腔镜检查大大提高了子宫内膜癌的检出率。但遗憾的是,在子宫腺肌病恶变的子宫内膜癌患者中,由于腺癌来自于子宫肌层内存在的异位内膜恶变,宫腔的在位内膜正常、无恶性病变,因而诊刮或宫腔镜检查往往是阴性发现。本文中两例患者分别进行了宫腔镜检查和诊刮,均未发现在位内膜的病变。例1于术中冰冻病理检查发现,而例2则根据术后病理检查得以确诊。回顾文献,几乎所有的子宫腺肌病恶变为子宫内膜腺癌病例中,子宫内膜细胞学检查均为阴性,所以常常漏诊。随着病变进展,发展至晚期者,会累及在位内膜。Boes等而术后常需给予全盆腔放疗和(或)辅助化疗4~6个疗程报道了1例子宫腺肌病恶变为子宫内膜腺癌者,初次宫腔镜检查结果为阴性,在首发症状出现1年后最终在宫腔镜下切除子宫内膜息肉,病理诊断腺癌。
盆腔MRI检查:在缺乏诊刮病理结果支持的情况下,MRI检查对于子宫腺肌病恶变为子宫内膜癌的诊断有一定的帮助。日本学者报道了1例41岁妇女,诊断为子宫腺肌病后每6个月MRI随诊1次;51岁绝经后偶有异常阴道流血,但宫腔细胞学检查均为阴性;与以前结果比较,MRI证实子宫腺肌病病灶逐渐被界限不清的病灶所取代;在初次诊断后11年,子宫内膜细胞学检查最终发现存在恶性细胞,根据现有的文献,化疗方案主要采用紫杉醇+铂类。子宫腺肌病恶变为子宫内膜腺癌者的预后不详。本文两例随访2~4年,均未见复发和转移。推测源自子宫腺肌病的腺癌预后较好。但需要长期随访和积累病例数。总之,对于子宫腺肌病恶变为子宫内膜腺癌者,由于宫。MRI监测了从子宫腺肌病至腺癌的自然过程。提示定期MRI检查有助于识别子宫腺肌病至腺癌的转变。
肿瘤标志物对于诊断子宫腺肌病恶变为子宫内膜癌仅有一定的帮助,本文例1患者CA19-9水平明显升高,从而促使患者决定行手术治疗。多数子宫腺肌病患者肿瘤标志物水平正常或CA125、CA19-9水平轻微升高,如果绝经后的子宫腺肌病患者CA125或CA19-9水平不降反升,需高度警惕子宫腺肌病恶变为子宫内膜腺癌的可能。这也提示,对于子宫腺肌病患者,绝经后应定期复查CA125癌缺乏特异性的肿瘤标志物,CA125、CA19-9对早期诊断并无帮助,其主要用于晚期患者的病情监测和预后评价。
4.病理类型及分化程度:子宫腺肌病恶变为子宫内膜癌的组织病理学亚型以子宫内膜样腺癌最为常见,也可见透明细胞癌、浆液性癌等。Kucera等报道了6例子宫腺肌病恶变为子宫内膜癌患者,5例分化良好或中分化,仅1例分化差。本文两例均为高分化。
5.鉴别诊断:子宫腺肌病恶变为腺癌必须与子宫腺肌病并存腺癌相鉴别。由于子宫腺肌病的异位内膜往往散在分布于子宫肌壁间,因而子宫腺肌病恶变为子宫内膜腺癌者病灶同样散在于肌壁间,通常累及深肌层。早期子宫腺肌病恶变为子宫内膜腺癌的组织病理学检查显示,子宫内膜样腺癌距离子宫内膜至少0.5cm以上,而且子宫内膜未见肿瘤或内异症。同时,在良性和恶性腺体结构间存在转化。发展至晚期,病灶会由子宫肌层向内发展、累及黏膜层,此时行诊刮才可能有阳性结果。而子宫内膜癌并存子宫腺肌病者,病灶以子宫内膜为中心,逐渐向外侵及肌层。
6.治疗和预后:由于子宫腺肌病恶变为子宫内膜癌罕见,尚缺乏统一的标准化治疗方案,往往结合子宫内膜癌和内异症恶变为卵巢上皮性癌的治疗原则,目前,临床上常采用子宫全切除+双侧附件切除+腹膜后淋巴结切除术,术后根据手术病理分期决定是否进一步给予放化疗。由于子宫腺肌病恶变为子宫内膜腺癌患者的腺癌病灶来源于子宫肌层内的子宫腺肌病恶变,因而病变往往位于深肌层,分期至少为Ⅰc期,本文两例均为深肌层广泛受侵。而且,由于缺乏特异性的临床表现,宫腔镜检查和诊刮不能明确诊断,因而发现时间晚于原发性子宫内膜癌。鉴于上述高危因素,因而术后常需给予全盆腔放疗和(或)辅助化疗4~6个疗程,根据现有的文献,化疗方案主要采用紫杉醇+铂类。
子宫腺肌病恶变为子宫内膜腺癌者的预后不详。本文两例随访2~4年,均未见复发和转移。推测源自子宫腺肌病的腺癌预后较好。但需要长期随访和积累病例数。
总之,对于子宫腺肌病恶变为子宫内膜腺癌者,由于宫腔的在位内膜无恶性病变,因而子宫内膜的病理检查结果往往是阴性发现,常被延误诊断,通常在子宫切除术中或术后发现。临床医师需意识到,子宫腺肌病患者需长期随访,当临床可疑子宫恶性肿瘤,但组织病理学评价不能支持诊断时,需警惕可能存在子宫腺肌病恶变为子宫内膜癌的可能,术中应当切除子宫送冰冻病理检查,单纯诊刮子宫内膜送冰冻病理检查会导致漏诊。











