一例骨纤维异常增殖症并发重度脊椎后凸畸形病例分析
临床资料
患者,男,20岁。胸腰背部后凸畸形伴双下肢麻木加重4个月。患者自诉12岁开始无明显诱因出现胸腰背部后凸畸形,呈进行性加重,局部无特殊不适,15岁时偶然出现腰背部无力,局部无明显畸形,始终未给予特殊治疗。近4个月前腰背部酸软无力伴双下肢麻木,遂到医院行胸腰段X线检查示(图1a,1b):T11、T12融合椎,L1椎体楔形变、L3棘突囊形变;Cobb角110°。来我院求进一步治疗,经门诊检查后以“脊椎后凸畸形”收住入院。入院神清,精神欠佳,腰背部后凸畸形伴双下肢麻木行走无力,饮食、睡眠、大小便正常。
实验室检查及影像学检查结果:病毒系列、凝血系列、粪常规、尿常规未见异常。脊椎全长位X线片(图1c)示:胸腰段椎体后凸畸形,并T11、T12融合改变;术前CT(图1d,1e)示:椎体、椎板、椎弓根、横突、肋骨都有侵犯;MRI示(图1f):(1)T11-S1多椎体及其附件异常改变,多考虑良性病变,骨纤维异常增殖症;(2)T12椎体畸形,T11-T12同平面椎管狭窄。腹部彩超示:胆囊息肉(多发)。化验室检查示:HBC163g/L,碱性磷酸酶497U/L。心电图示:窦性心律。双下肢彩超示:双下肢动、静脉未见明显异常。临床诊断:(1)骨纤维异常增殖症;(2)重度脊椎后凸畸形。
治疗方法:行重度脊椎后凸畸形后路截骨矫形椎弓根螺钉固定椎间植骨、融合术。(1)手术步骤:手术在全麻下进行,患者俯卧位,以T11-T12为中心后正中切口,长约18CM(图1g),依次切开皮肤、皮下组织及筋膜,骨膜下剥离椎旁肌。术中见:T11、T12后凸严重畸形,多发脊椎棘突、椎板囊性病变,囊壁完整,囊壁周围骨质疏松(图1h),术中取黏稠组织留作标本送病检。依次暴露出T8-L3两侧关节突关节,分别在胸椎T8、T9、T10及腰椎L1、L2、L3两侧打入6.0mm×4.5mm、6.5mm×4.5mm固定椎弓根螺钉各2枚,术中摄X线片示椎弓根螺钉位置及长短适中;棘突剪咬除T11、T12棘突及棘间韧带,椎板钳行全椎板减压,采用双侧椎弓根及椎体截骨矫形,在神经剥离子及神经拉钩保护下于T11-T12椎体间植入1枚10mm×12mm×12mm大小的cage,减压及截骨满意后,明胶海绵覆盖硬膜囊,2枚直棒固定,拧紧椎弓根螺钉尾帽并加压固定以矫正后凸畸形,固定完毕后再次摄X线片,见脊椎后凸畸形矫正达到75%,钉棒及椎间融合器位置满意,常规大量生理盐水冲洗,取异体骨行横突间植骨融合,留置负压引流,依次逐层关闭切口。手术时间4.5h,术中出血约2000ml,尿量1000ml;输悬浮红细胞800ml,血浆450ml。术后送ICU监护治疗。
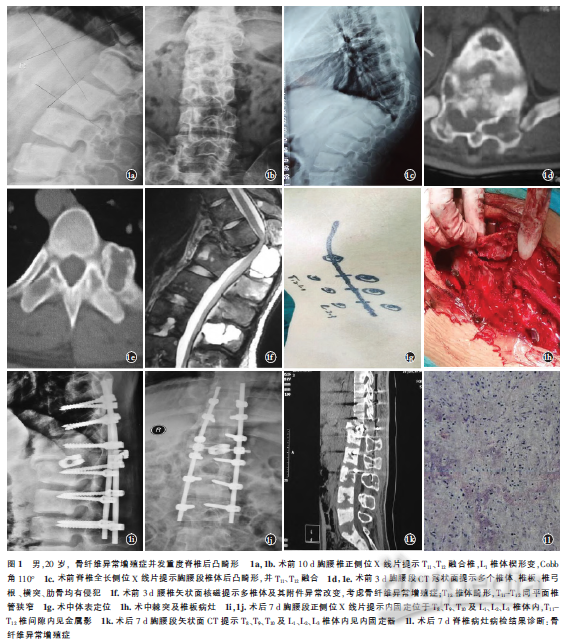
(2)术后随访:术后第1天左大腿前外侧皮肤感觉疼痛,双下肢其皮肤浅感觉及运动正常,小便正常。术后第6天大便自解,左大腿前外侧皮肤疼痛较术前明显减轻。术后X线片示胸腰段矫形术后,生理曲度变直,内固定位于T8、T9、T10及L1、L2、L3椎体内,稳定性良好,未见松动断裂,T11-T12椎间隙内见金属影(图1i,1j)。术后CT示T8、T9、T10及L1、L2、L3椎体内见内固定器,T9-S1椎体及附件,扫描所示双侧髂骨、肋骨异常,骨纤维异常增殖症(囊性)可能性大(见图1k)。本病例的病理切片在光镜下显示局部骨干膨胀,皮质变薄,正常骨组织为有弹性的白色纤维组织所代替,骨小梁分布不均,排列不规则,呈环形,钙化不均匀,似乎有囊状变性和出血。
讨论
(1)诊断:重度脊柱畸形虽然还没有明确定义,但是通常,当畸形角度>90°时,就称之为重度畸形。如果畸形角度>135°,就将其归为极重度畸形。纤维异常增殖症又称骨纤维结构不良,是一种由纤维组织增生取代正常骨组织的良性肿瘤样病变,大多数学者认为骨纤维结构不良是一种由GNAS基因激活突变引起的非遗传性疾病,多发生于肋骨、四肢长管状骨,发生于脊柱者罕见。通常分为单骨型、多骨型和多骨型伴皮肤色素沉着及内分泌功能亢进的McCune-Albright综合征。
骨纤维异常增殖症在影像学下主要表现为膨胀性溶骨性骨质破坏、磨玻璃样改变、周围硬化边以及增强扫描明显强化等特点有助于疾病的诊断。比如:X线表现上分为囊状型、硬化型及混合型。囊型和硬化型的表现其密度差异较大,主要是由病变生长期和病变的纤维组织、骨样组织和新生骨小梁的比例决定。囊型病变多见于四肢长骨,硬化型多见于颅面骨。
CT表现病灶为溶骨性骨质破坏,边界清晰,周围有完整或部分硬化边包绕,呈不同程度膨胀性改变。多数病灶内部有骨嵴残留,部分位于病灶中心者呈栅栏状或蜂窝状、部分位于病灶边缘。MRI示表现T1WI上呈等、低或混杂信号,在T2WI上为低、高或混杂信号。部分病灶含有丰富的纤维组织,在T1WI和T2WI上均呈低信号;部分病灶代谢活跃、含水成分较多,在T2WI上呈高信号。有些病变周围见薄层低信号环,可能为病变周围厚层硬化反应骨包绕形成。纤维异常增殖症病变中富含血管,成分可不均一,增强扫描均为明显强化,且不均匀强化的比例高于均匀强化的比例。一般来说,真性后凸型脊椎侧凸顶椎高度旋转和椎体连续向外侧塌陷,多见于神经肌源性及神经纤维瘤病性脊椎侧凸;而交界性后凸畸形可发生在任何原因的胸腰双柱弯,如先天性或特发性脊椎侧凸。结合影像学特点结合术后病检结果,笔者认为本例患者的重度脊椎畸形可能是由于脊椎骨纤维异常增殖症导致的。
(2)治疗:重度脊椎畸形常常缺乏柔韧性,单纯矫形、植骨、融合、内固定达不到治疗目的,往往需要前路松解、牵引、截骨。传统的截骨方法主要是针对脊柱的矢状面畸形Smith-Petersen截骨(SPO),以后柱截骨为主,前柱截骨少,矫形效果有限。对于多平面重度脊柱畸形,传统单纯后柱的截骨不能满足侧凸矫形的需求。三柱截骨术在后柱截骨术的基础上发展而来,截骨涉及整个脊柱的前、中、后柱,可使脊柱重排,矫形效果更好。三柱截骨主要包括经椎弓根楔形截骨(PSO),全脊椎切除术(VCR),以及在VCR基础上发展而来的脊柱去松质骨截骨(VCD)及多节段椎体截骨(PMVO)。经典的后路矫形内固定手术包括去旋转、平移、弯棒等技术。
对于一个后凸型脊椎侧凸,在行椎体间融合或脊椎松解时,前入路的选择不再单纯是个脊椎暴露的问题,必须根据生物力学选择凸侧还是凹侧入路。后凸型脊椎侧凸的手术原则是根据后凸和侧凸的柔软性选择手术方法,脊椎相对柔软者,可先行后路矫形,而对于僵硬性者,可先行前路支撑融合,椎间盘切除来松解脊椎。
本例是严重的侧后凸畸形,其侧凸和后凸的顶点几乎在同一平面,术中考虑采用单纯后路全脊椎切除术矫治重度僵硬型脊柱侧后凸畸形可能更合适。但仅在局部单一切除T11或T12脊椎来矫形,截骨上下节段可能仍很僵硬;如果强行利用该截骨节段扩大矫形程度,局部神经损伤的风险增大;如果截骨范围并不大,往往矫形效果有限。因此对于此类患者要么不截骨,要截骨则采用多节段截骨更合适。术中笔者通过扩大的“蛋壳技术”实现了T11、T12椎体的去松质化和邻近椎间盘的刮出,而后用cage进行支撑融合。其实直接的Ⅰ期前路或后路手术都可能加重原有的神经损害,本病例术后出现左大腿前外侧面皮肤疼痛,可能和截骨给股神经带来的干扰有关;当然也可能与术中椎弓钉置钉的位置不良有关;而主要还是后凸畸形对脊髓的牵拉或旋转半脱位时的椎管扭曲变形,而非脊髓受到的压迫所致。
长期以来纤维异常增殖症的发病机制及治疗处于争论之中,学者们认为其与骨性纤维结构不良这两种病变是同一种疾病的不同发展阶段,其中GNAS基因突变、信号通路的激活是对骨纤维结构不良机制阐述较多的学说。以往手术治疗是骨纤维结构不良的惟一方法,近年来出现了一些二膦酸盐类药物的治疗,但药物治疗与手术治疗的选择仍存在争议。
因为病例数有限,此次术中缺陷是对有些细节的操作和理论认识明显不够,导致术后远期的效果有可能不太理想,比如术中置棒矫形、加压后拍片示cage位置不良,都可能使术后融合、固定欠佳,术后短期内后凸矫形角度丢失,产生神经症状。
脊椎截骨是治疗重度僵硬性脊柱侧凸的方法之一,风险大、技术难度大,神经系统损伤发生率较高。对截骨术利弊的评价,目前绝大多数仅是临床回顾性研究及个人经验,缺乏前瞻性随机对照研究,还需要采用循证医学的方法来科学评估,制定手术决策。







