动脉化静脉复合组织瓣应对桡动脉掌浅支组织瓣血管...
动脉化静脉复合组织瓣应对桡动脉掌浅支组织瓣血管变异
病例介绍
患者男,35岁。因电锯伤致左示、中、环指出血、活动受限1h于2014年5月入院。入院检查:左示、中、环指呈屈曲位;示指中节背侧横形伤口,长约1.5CM,可见指伸肌腱断端;环指中节背侧横形伤口,长约1.0CM,可见指伸肌腱部分断裂;中指中节背侧存在大小为4.5CM×2.0CM皮肤软组织缺损,伴指伸肌腱缺损长约4.0CM,指骨骨折端外露,患指运动障碍(图1)。X线片示左中指中节指骨基底骨折并移位。诊断:左示、中、环指开放性损伤,中指中节背侧皮肤软组织缺损伴伸肌腱缺损,示、环指伸肌腱损伤,中指中节指骨开放性骨折。
入院后行急诊手术。臂丛神经阻滞麻醉下,行左示、环指清创及指伸肌腱修复,中指指骨骨折复位、克氏针内固定。因中指中节背侧皮肤软组织伴伸肌腱缺损,拟行携带掌长肌腱的桡动脉掌浅支腕横纹部复合组织瓣游离移植修复。首先于皮瓣桡侧切开,显露桡动脉及其两伴行静脉,见桡动脉掌浅支缺如(图2),由腕横纹处向近侧探查显露桡动脉,至腕近侧5CM处,桡动脉尺侧均未见分支血管发出,无法切取以其为蒂的腕横纹部复合组织瓣。
术中见桡动脉尺侧伴行静脉与腕横纹部皮肤联系紧密,改行携带掌长肌腱的静脉复合组织瓣。切取皮瓣携带桡动脉的伴行静脉,皮瓣近端携带两支皮下静脉,并按原方案携带掌长肌腱及正中神经掌皮支。皮瓣切取面积为5.0CM×2.5CM。皮瓣移至患指受区,将携带的掌长肌腱与患指伸肌腱断端缝合,显微镜下将皮瓣内的主干静脉与患指尺侧指固有动脉吻合,两皮下静脉与患指指背静脉吻合,正中神经掌皮支与创面内指神经背侧支吻合,通血后皮瓣红润。供区直接缝合。
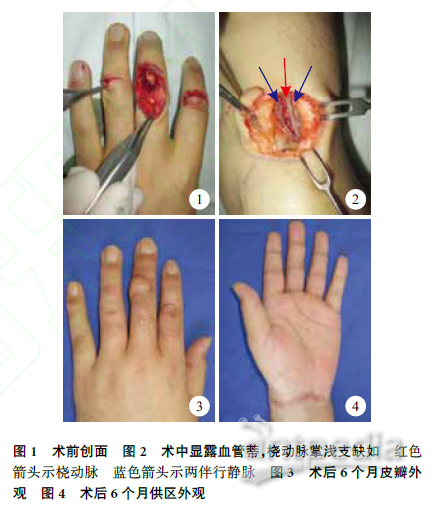
术后常规预防感染、抗凝等治疗。术后3d皮瓣远端出现暗紫、水疱,局部肿胀,抬高患肢以促进静脉回流;2周切口愈合拆线,皮瓣肿胀减轻。3周后开始手指功能锻炼。随访6个月,皮瓣外观、质地与周围皮肤一致(图3)。患指关节总活动度为240°,达健侧的88.9%(健侧270°)。根据中华医学会手外科学会手部肌腱修复后评定标准评价为良。皮瓣恢复部分浅感觉。供区无明显瘢痕(图4)。
讨论
桡动脉掌浅支一般在桡骨茎突近端1.09~3.60CM(平均1.42CM)处发自桡动脉主干,斜向舟骨结节尺侧缘方向走行,发出2~5支皮支营养腕部掌侧皮肤。桡动脉掌浅支存在解剖变异,包括桡动脉高位独立分支、高位起点等,但桡动脉掌浅支缺如少见。本例术前拟行携带掌长肌腱的桡动脉掌浅支复合组织瓣修复患指创面及缺损肌腱,术中发现桡动脉掌浅支缺如,改行静脉复合组织瓣完成手术,术后皮瓣成活。前臂掌侧皮下静脉丰富,口径粗大,是常用的静脉皮瓣供区,既往也有静脉复合组织瓣成功应用报道。
但静脉皮瓣为非生理性皮瓣,与桡动脉掌浅支皮瓣相比成活率不稳定。本例患者提醒术者需重视术前检查,明确血管情况,完善手术设计方案,避免术中因血管变异仓促更改手术方案,导致手术风险增高。遇此类血管变异,可以改行静脉皮瓣,操作得当,也可以确保手术成功。







