颅骨修补术后罕见并发症——假性缺氧性脑肿胀病例分析-1
颅骨缺损是颅脑外伤及脑出血手术后的常见后遗症,常会引发患者的颅内压失衡、神经系统损伤以及出现脑脊液失调的问题。其主要治疗方式为颅骨修补术,最佳手术时间选择在减压术后的3~6个月;但颅骨修补术后常有皮下积液、皮下血肿、颅内感染及颅内出血等并发症。其中假性缺氧性脑肿胀(pseudohypoxic brain swelling,PHBS)是一种极其罕见的颅骨修补术后并发症。
由VanRoost等在2003年首先提出此概念,并进行了相关研究及报道,因负压引流造成大量血液及脑脊液的流失,导致颅内压降低合并静脉充血,是颅骨修补术后继发大面积脑肿胀的主要机制。其中硬膜外或切口下负压吸引在神经外科手术后普遍应用,本用以避免造成硬膜外或皮下血肿,但在应用不当的情况下亦可引起PHBS并发症。
2010年,Hadizadeh等回顾分析以前一系列的病例及其影像学表现,发现有基底节信号强度变化,故将此并发症重新定义为术后颅内低血压(post surgical intracranial hypotension)。本研究对保定市第一中心医院2019年2月21日收治的1例颅骨修补术后出现严重大脑半球肿胀患者的临床资料进行回顾分析,并结合文献复习探讨PHBS的发生机制与治疗、预防方案。现报告如下。
1.临床资料
1.1临床表现
患者,女,62岁,因“脑出血术后4个月余,要求行颅骨修补术”入院。4个月余前因“左侧基底节区脑出血、脑疝”全麻下行“颅内血肿清除加去颅骨骨瓣减压术”,手术顺利。术后予抗炎、脱水、神经营养等治疗,手术切口甲级愈合,病情稳定后出院,遗留混合性失语及右侧肢体偏瘫。入院后查体左侧头颅凹陷明显。
1.2影像学检查
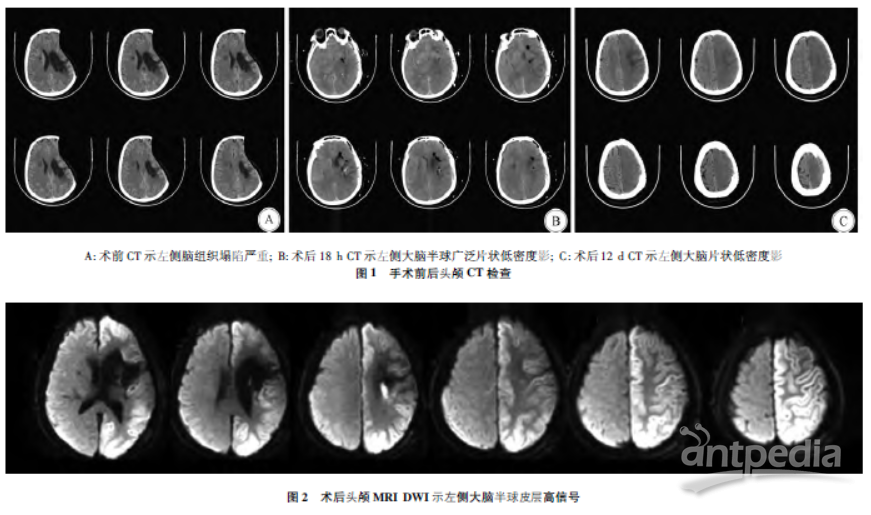
入院后术前头颅CT检查示:左侧脑组织塌陷明显,中线居中,无脑积水(图1A)。术后18h,复查头颅CT示:左侧额颞枕叶及基底节区可见广泛片状低密度影(图1B)。术后48h,头颅MRI检查示:左侧大脑半球皮层可见长T1长T2信号影,T2FLAIR呈稍高信号,DWI呈高信号,左侧侧脑室受牵拉变形,中线结构居中(图2)。术后12d复查头颅CT示,左侧额颞顶枕叶及基底节区可见斑片状低密度影(图1C)。
1.3手术方法
患者无手术禁忌证,术前预制钛网;在全麻下行“颅骨修补术”,全麻药物选取七氟烷、舒芬太尼、顺势阿曲库铵、依托咪酯等。术中分离肌瓣时硬脑膜有0.2cm破裂,少量脑脊液外漏,予以严密缝合。放入钛网于骨窗边缘,用钛钉牢固固定。因脑组织塌陷明显,为避免出现硬膜外血肿、积液,将硬脑膜以5/0丝线缝合悬吊于钛网共10针。常规冲洗、止血,皮下置引流管1枚,外接负压引流装置,逐层缝合。手术顺利,术中出血约100mL。
1.4术后病情变化及治疗
术后患者自主呼吸恢复,拔除气管插管后安返病房。术后监测患者生命体征,予以丙戊酸钠预防癫痫、头孢尼西钠预防感染等治疗。术后3h,负压引流出200mL淡血性液体;术后4h患者出现癫痫发作,予以地西泮、甘露醇、苯巴比妥钠等治疗,查体:双瞳孔正大等圆,对光反射灵敏。术后5h负压引流出500mL淡血性液体,患者再次出现癫痫发作,查体:双瞳孔正大等圆,对光反射消失;经抗癫痫治疗后症状缓解;并予以更换负压引流装置为抗反流引流袋。
术后18h,共引流出550mL淡血性液体;复查头颅CT示左侧大脑半球广泛片状低密度影(图1B);查体:昏睡状态,双瞳孔正大等圆,光反射灵敏;加用地塞米松、人血白蛋白、呋塞米脱水治疗。术后48h,共引流出625mL淡血性液体,患者意识障碍程度加重,处于昏睡-浅昏迷状态,查体:双侧瞳孔正大等圆,对光反射灵敏;头颅MRI检查示左侧大脑半球皮层长T1长T2、T2FLAIR稍高信号、DWI高信号影;加用七叶皂苷钠治疗。
术后72h,共引流出745mL淡血性液体,患者意识障碍无变化,拔出引流管,继续脱水等治疗。术后第8d,患者意识障碍好转,处于嗜睡状态,有混合性失语,继续脱水等治疗。术后12d,患者意识清楚,生命体征平稳,有认知功能障碍;复查头颅CT示左侧大脑片状低密度影。术后16d患者出院。
1.5预后
出院后2个月随访,患者未再出现意识障碍与癫痫发作,仍遗留混合性失语,右侧肢体肌力Ⅰ级、左侧肢体肌力Ⅳ级(与术前无改变);格拉斯哥预后量表(Glasgow outcome scale,GOS)评分为3分。