显微镜下切除延髓区肠源性囊肿病例分析
1.病历摘要(图1~2)
病例1(图1):女,14岁;因“间断头痛1月余,加重伴恶心1周”于2018年3月入院。头痛部位:额部、枕部,表现为针扎样跳痛,呈间断性发作、间歇期正常。近1周来头痛程度加重,发作频率增加、间歇期缩短,伴恶心;脑神经检查及小脑体征检查阴性。CT提示椭圆形囊性占位、低密度、无钙化,考虑为蛛网膜囊肿。
MRI报告提示病变位于延髓腹侧,呈长T1、长T2信号影;DWI显示病变呈低信号、边界清晰、长约26mm,相应层面延髓受压,增强无强化,考虑为蛛网膜囊肿。经远外侧入路显微镜下手术分离并切除囊壁,囊壁较韧、与脑干组织黏连紧密,囊液为淡黄色,囊壁行近全切除。
术后枕部疼痛得到明显改善,无呛咳、声嘶、吞咽困难等并发症。术后复查MRI:延髓占位性病变解除,延髓复位至接近正常解剖位置。病理结果示:囊壁单层黏液上皮。免疫组化结果:CEA、CK20(部分+),CK7(+),Ki-67(<1%),Villin、CDX(-)。术后诊断:延髓区肠源性囊肿(Ⅰ型)。术后随访8个月,复查MRI未见囊肿复发,不影响日常学习、生活。
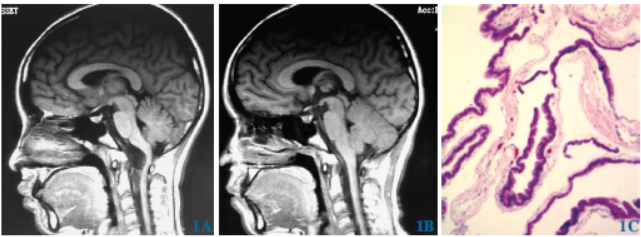
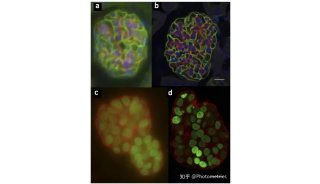
图1 延髓区肠源性囊肿经远外侧入路显微手术(病例1)1A术前MRI长T1信号,延髓明显受压移位1B术后复查MRI病变近全切除,延髓占位性病变解除1C病理:纤维组织被覆单层黏液上皮(苏木精-伊红染色×40)
病例2(图2):女,47岁;因“间断枕部疼痛10年,加重3周”于2018年7月入院。枕部发作性钝痛呈进行性加重,3周前出现转颈困难,疼痛转为针刺样疼痛难忍,放射至面部、背部,颈部活动明显受限,咽反射、小脑体征及闭目难立征阳性。病人未行CT检查,MRI显示:病变位于延髓背侧,延髓及枕骨大孔内见不规则长T1、长T2信号,边界清,病变长约51.7mm,脑桥、延髓受压移位,增强无强化,考虑为肠源性囊肿。
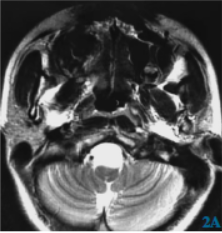
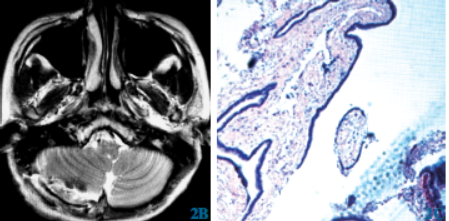
图2 延髓区肠源性囊肿经后正中入路显微手术(病例2)2A术前MRI病变压迫脑干,T2WI呈高信号2B术后MRI病变全切除,占位效应解除2C病理:柱状上皮伴部分黏液腺(苏木精-伊红染色×40)
经后正中入路,显微镜下分离完整囊壁,囊壁透明较薄,与脑干黏连不紧密,囊液呈澄清透明,完整切除病变,术后3d复查MRI压迫完全解除,病人术后5d出现低热伴轻度头痛,脑膜刺激征阳性,行床旁腰椎穿刺术并释放部分脑脊液,脑脊液标本送检常规结果回报无色清晰透明;脑脊液生化:脑脊液蛋白升高(870mg/L),葡萄糖及氯正常。病理结果:柱状上皮伴部分黏液腺。术后诊断:延髓区肠源性囊肿(Ⅱ型)。术后1周下床活动。术后随访10个月,复查MRI未见囊肿复发,日常生活不受影响。
2.讨论
肠源性囊肿又称神经管和原肠囊肿,是临床少见的内胚层发育障碍相关囊性病变,发病机制不清,多认为是胚胎发育第3周神经管与原肠分离障碍,残留前肠或呼吸芽等内胚层组织与脊索结合演变而来。本病可发病于任何年龄,青少年居多,颅内发生部位多以延髓区背侧及腹侧为主,临床症状表现为不典型性头痛、头晕,伴急性脑积水者可有行走不稳及小便失禁,选择远外侧入路或后正中入路尽可能完整切除囊壁,与脑干黏连紧密者不必强求切除。
文献报道:本病分为以下3种组织类型:Ⅰ型为囊肿内衬单层、假复层立方或柱状上皮,伴或不伴纤毛,可含有数量不等的柱状细胞,上皮紧贴基底膜,囊壁为薄的血管结缔组织;Ⅱ型为囊壁除Ⅰ型细胞外,还有黏液腺、浆液腺、平滑肌和(或)横文肌、脂肪、软骨、神经节等组织成分;Ⅲ型为除Ⅱ型内容外,还含有室管膜及神经胶质组织。本组Ⅰ型1例,Ⅱ型1例。
延髓区肠源性囊肿与蛛网膜囊肿、表皮样囊肿鉴别有一定难度,目前MRI为术前诊断最可靠依据之一。MRI是检查中枢性肠源性囊肿的首选方法。多数肠源性囊肿MRI平扫表现为圆形、类圆形或椭圆形,一般边界清楚,脊髓局部受压变扁,主要表现为较脑脊液等或稍短T1信号、等或稍长T2信号。T1WI呈高信号、T2WI低信号,囊内信号均匀性较好,存在轻度强化的病人可能是受到感染或囊内内容物影响。本组病例1呈长T1、长T2信号影,DWI呈低信号,术前考虑为蛛网膜囊肿。
病例2呈不规则长T1及长T2信号影,DWI为低信号,术前考虑为肠源性囊肿。延髓区腹侧及背侧占位性囊肿应高度怀疑肠源性囊肿,避免误诊影响术中切除程度,有效提高病人对医护的信任感,提高临床医疗质量。外科手术切除延髓区肠源性囊肿是目前公认确切且有效的治疗方案,随着神经显微镜临床普及,推动显微神经外科的飞速发展,显微镜下切除可有效提高囊肿全切除率,减少复发,术中全切除或次全切除囊壁,避免损伤延髓和神经结构可痊愈。
作者认为:①选择合适的手术入路,充分暴露囊肿,周围解剖清晰。②囊肿张力较高时,可先选择穿刺冲洗降低张力,尽量避免牵拉骚扰脑神经,保护脑干结构,减少术后并发症。③术中锐性切除囊壁,尽量避免使用双极,避免对脑干带来不可逆的热损伤。④与延髓及神经根关联紧密的,可残留部分囊壁,无需勉强切除,残留囊壁可用射频刀灼烧、萎缩。⑤激素及温生理盐水冲洗术野,有效减少无菌性炎症反应。⑥严密缝合硬脑膜,预防脑脊液漏、皮瓣下积液。⑦术中及术后应用静脉应用激素有效减少延髓、脊髓水肿反应。
总之,延髓区肠源性囊肿是颅内肠源性囊肿的好发部位,其确诊依赖于病理学检查,良恶性判定需结合免疫组织化学检查。手术切除囊壁是本病惟一有效的治疗方法,全切除囊壁可治愈本病,大部分切除或部分切除者可能复发,肠源性囊肿生长缓慢,即使复发也可再次手术治疗。延髓区肠源性囊肿是良性占位,应早发现、早诊治、术后复发率低,临床预后良好。
来源:曹连升,梁书锋,马继伟,赵树鹏,申法政,赵新利,刁玉领,张新中,黄立勇,周文科.显微镜下切除延髓区肠源性囊肿2例[J].中国微侵袭神经外科杂志,2020,25(09):418-419.
-
产品技术

-
招标采购

-
招标采购

-
企业风采

-
产品技术

-
产品技术

-
企业风采

-
企业风采

-
综述
-
焦点事件

-
焦点事件

-
焦点事件