一例口腔颌面部恶性外周神经鞘膜瘤病例分析
恶性外周神经鞘膜瘤(malignant peripheral nerve sheath tumors,MPNST)又称为恶性神经鞘瘤、恶性施万细胞瘤(malignant schwannoma)、神经纤维肉瘤(neurofibrosarcoma)或神经源性肉瘤(neurogenicsarcoma),是一种较少见的来源于神经、神经纤维瘤、神经鞘膜瘤、含神经的软组织的恶性肿瘤,以四肢和颈部发生率较高,而口腔颌面部较少。本文报告我科近期收治的1例MPNST患者,并结合相关文献,分析MPNST的临床表现、影像学及组织病理学特点、治疗及预后等。
1病例报告
女,64岁,因“右侧下唇及舌部麻木2个月”收入院。患者于2个月前,右下唇及舌部无明显诱因麻木,未做任何处理。2012年11月26日至当地医院就诊,头颈部CT显示,右侧下颌支内侧-上颌窦后壁后方软组织肿块,性质待定,建议进一步检查。入院时麻木症状无明显减轻或加重。
临床检查可于口内右颊部触及一约1 cm×1.5 cm大小肿物,无压痛,边界清楚,活动度好,质中等。右翼下颌韧带下方可触及一约2 cm×1.5 cm大小肿物,边界尚清,质较硬,无动度,触痛明显。
彩色超声检查发现右侧下颌下腺外侧后方见一低回声肿块,大小约3.2 cm×3.7 cm×2.8 cm,边界不清,形态不规则,CDFI示其周边见血流信号。未见双侧下颌下腺、甲状腺及颈部淋巴结异常。完成各项术前检查后,于全麻下行右侧翼腭窝肿物扩大切除术、右侧下颌支劈开、右侧下颌支复位内固定术。
术中见肿物约2 cm×3.5 cm×2.5 cm大小,质地稍硬,实性,部分呈鱼肉状,界限不清,侵及下颌支内侧下颌角上方骨质。
2结果
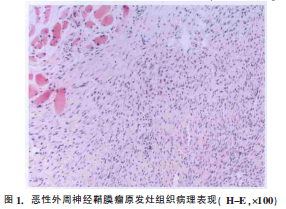
冷冻病理结果显示,纤维及肌组织内见巢团状排列的短梭形肿瘤细胞,局部呈上皮样,部分细胞有异形性,可见泡沫样细胞聚集及灶状坏死,不除外低度恶性肿瘤。常规病理诊断为恶性外周神经鞘膜瘤,细胞异形显著,侵及周围横纹肌组织。
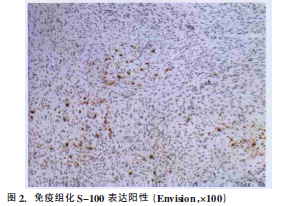
免疫组化染色显示:Syn(-),Calponin(+),CD34(+),CD56(+),CD68(+),EMA(-),GFAP(-),KI-67(+50%),S-100(+),SMA(+),Vimentin(+),BMB45(-),CK(-),MelanA(-)。该患者术后2个月于外院死亡,死因不详。
3讨论
3.1疾病分类
MPNST被用来描述神经鞘型肉瘤,但并非均起源于神经鞘细胞。主要有3种发生形式,一半病例继发于神经纤维瘤病Ⅰ型(neurofibromatosistype1,NF1)恶变,另一半病例系散发性,原发于大神经干;再有极少数病例发生于其他肿瘤放射治疗后或神经鞘瘤、节细胞神经瘤的恶变,即来源于外周神经、神经纤维瘤恶变或显示神经鞘膜分化的梭形细胞肉瘤,均采用MPNST名称,此观点已被WHO软组织肿瘤分类(1994)正式采纳。散发病例与继发于神经纤维瘤病Ⅰ型恶变病例在发病和肿瘤部位上有所差别,前者发病高峰年龄为50~59岁,女性较多见。常发生于肢体和躯干,头颈部少见。后者发病高峰年轻10~15岁,男性多见。常发生于躯干和头颈部,肢体少见。发生于儿童的MPNST极少见。MPNST又可分为上皮样、伴横纹肌母细胞分化(恶性蝾螈瘤,malignant triton tumor)、伴腺分化、神经束膜、婴儿和儿童丛状MPNST。本文病例冷冻病理描述为巢团状排列的短梭形肿瘤细胞,局部呈上皮样,部分细胞有异形性等均与郭立新等描述的上皮样MPNST极为相符。
3.2临床及影像学特点
MPNST源于神经鞘的施万细胞,多为单发,但有26%同时伴发神经纤维瘤病。MPNST约占软组织肉瘤的3%~10%,仅占神经源性肿瘤的3%~6%。常见于成年人,性别差异不大,头颈部少见,骨内者更罕见。骨内者多见于下颌骨,可伴发神经纤维瘤病或单独发生。患有神经纤维瘤者,发生MPNST的危险性是正常人群的4600倍。常见的临床症状为病变区渐进性肿大和疼痛,在头颈部病例中,还可因肿瘤侵犯致局部麻木、开口受限,甚至言语障碍。
对于伴发神经纤维瘤者,部分患者有放疗史等。该患者即因为右下唇及舌部麻木2个月就诊,说明肿瘤已侵犯患侧下牙槽神经及舌神经。影像学对于MPNST不具有特异性,CT检查表现为界限清楚的肿块,中等或低密度,增强扫描后病变的坏死灶为持续性低密度。肿块侵犯软组织在MRI上显示较好,呈多样性,主要有3种类型:边界不清的低密度骨质破坏区,有时可见多个囊腔,类似囊性病损;无明显的骨组织破坏,或表现为骨样增生;若肿物沿下牙槽神经发展,可见下牙槽神经管及颏孔扩大。发生在下牙槽神经的MPNST,典型的曲面体层影像表现为下牙槽神经管增粗。因此,曲面体层片对发生或侵及颌骨的MPNST具有一定的诊断价值。
3.3病理学特点
大体标本:肿瘤直径一般在2~6 cm,肿瘤位置通常较深在。瘤体常呈分叶状或结节状,白而坚韧或黄而坚韧,边界不清,包膜常不完整,常伴出血、坏死或囊性变。在多数病例中,可明确神经根的走向。本例患者右下唇及舌麻木,考虑舌神经或下牙槽神经来源的可能性大。
组织学特点:肿瘤由恶性神经鞘细胞和神经膜细胞组成,包膜常不完整,大都有瘤细胞浸润。瘤细胞呈梭形,浸润性生长,排列成交织条索状,有时呈羽毛状,偶呈栅栏状或网状结构,伴出血和坏死灶。瘤细胞核呈卵圆或梭形,有些为多边形,大小不一,有明显异形性,有时见巨核或多核。核有丝分裂象多见。MPNST由于缺乏特征性组织学图像,组织结构变异大,故与其他软组织肉瘤鉴别较困难。
免疫组化:50%~90%MPNST病例瘤细胞呈S-100蛋白阳性,而在这些病例中,S-100阳性细胞的比例也常常小于20%~30%。Vimentin在所有的MPNST中表达强阳性,同时p53及Ki-67的强阳性表达也是诊断恶性肿瘤的指征之一。Fletcher认为,GFAP可以作为诊断MPNST的“二线”标志物,阳性率均为20%~30%。所以在进行诊断时,应多种指标联合应用,避免漏诊或误诊。
本例患者免疫组化结果S-100蛋白、Ki-67、Vimentin均为阳性,GFAP为阴性,p53未查,可确定为MPNST。
3.4治疗与预后
许多研究证实,明确的手术扩大切除,切缘送检为阴性,辅助放疗均可大大减少局部复发和提高生存率。有学者认为,切除范围至少在3~5 cm为宜。过去认为,MPNST对放疗不敏感,现在则认为,术前和术后放疗可显著减少术后局部复发,可作为主要的辅助治疗方法。此外,有学者成功使用大剂量化疗配合外周血干细胞移植治疗MPNST,大大提高了手术效果。
该患者主要以手术扩大切除为主,术中软组织切除边界在2 cm以上,但未送切缘,骨质仅磨除约0.5 cm,切除范围略小于文献报道。因为术前该患者临床检查及颈淋巴结超声检查并未发现淋巴结异常,所以术中未行颈淋巴清扫术,考虑术后密切随访观察。局部复发和远处转移是导致死亡的主要原因,有文献报道局部复发率为40%~65%。恶性外周神经鞘膜瘤常沿血道转移,淋巴转移较少,并且具有较高的远处转移率,文献报道约在40%~68%,易转移的器官主要有肺、肝、脑等,其中肺是最容易出现转移的部位。
总体而言,MPNST预后差,头颈部较四肢和躯干更差。总之,恶性外周神经鞘膜瘤是一种少见的神经源性恶性肿瘤,主要来源于NF1、神经干及神经鞘的恶变。常出现软组织及骨组织肿胀和侵犯周围神经等临床症状,导致局部麻木、疼痛,开口受限,甚至言语障碍等。该病临床上易与纤维肉瘤、平滑肌肉瘤、恶性黑色素瘤相混淆,诊断主要依靠临床表现及免疫组织化学等综合手段。该病手术切除不易切除干净,易复发及远处转移,预后较差,临床上应提高对该病的认识,详细追问病史,检查全身情况,手术应尽量大范围扩大切除,并配合放疗等辅助治疗。











