两例非常见部位乳腺小管癌病例分析
乳腺小管癌(tubular carcinoma of the breast,TC)少见,在临床及影像诊断方面缺乏系统的认识,术前易误诊。笔者搜集经手术病理证实的少见部位TC两例,探讨其影像表现及病理基础,旨在进一步提高对本病的认识和影像诊断水平。
1患者资料
例1 女,74岁。因胸骨右侧小肿块16年就诊。未见乳头溢液等临床症状。专科体检:右侧胸骨中上段近边缘处见局限性皮肤隆起,无“橘皮”样外观及“酒窝征”;触及坚硬肿块(大小约15mm×20mm),无压痛,硬如“砂砾”感,表面粗糙,边界清,活动度差,与周围组织无粘连,双侧腋窝及锁骨上下未扪及肿大淋巴结。
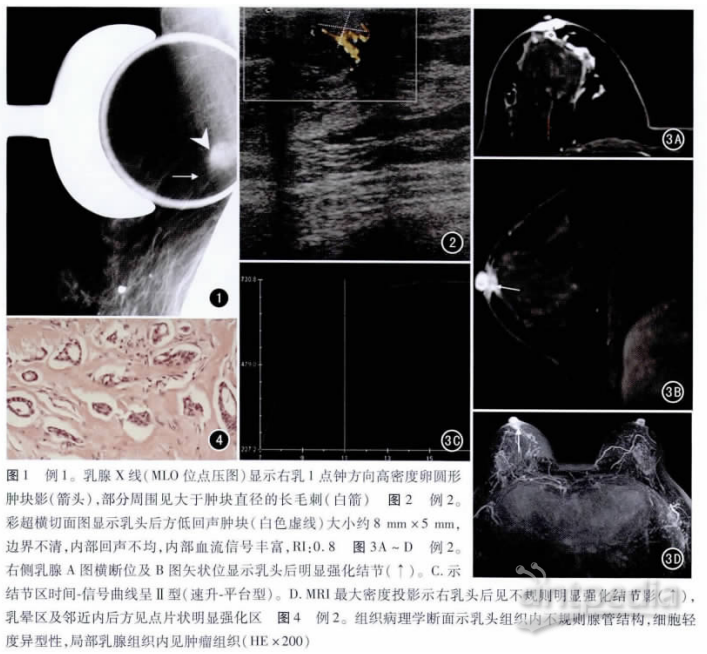
乳腺X线(钼靶)检查:头足位摄影病变未能显示,仅在内外侧斜位局部点压图上显示,右侧胸壁胸骨上方约右乳“1点钟”方向见一高密度“卵圆”形肿块影(大小约12mm×16mm),边界欠光滑,部分边缘见细长“毛刺”影(图1)。
影像学评估:BIRADS分类4类,建议活检。彩超示:右侧乳腺内上象限探及大小约15mm×10mm实性低回声结节,边界清,形态不规则,内部回声不均,内示“点”状血流信号。影像学评估:BIRADS分类4类。术中见肿块位于右侧乳腺内上象限腺体旁内上方,约10mm×15mm大小,质硬、为实性肿块,表面凸凹不平,无完整包膜,与周围组织分界不清,电刀沿肿块外缘逐步分离后完整切除肿块。术中冰冻病理:见增生腺管及条索状增生细胞,部分腺管可见肌上皮细胞合并间质纤维组织增生。考虑腺病,不除外恶性,证实虽然病变位置在胸骨处,但依然是乳腺来源。免疫组织化学染色:平滑肌肌动蛋白(SMA)(-),P63部分(+)。病理诊断:右侧TC。
例2 女,39岁。5个月前偶然发现右侧乳头后结节,质韧,界清,伴压痛,大小约9mm×10mm,似腺体的局限性突出,与局部皮肤无粘连,双侧腋窝及锁骨上下未扪及肿大淋巴结。乳腺X线检查未见异常提示,初诊为乳腺增生。治疗3个月余后复诊,肿块未减小,虽然边界清楚,但触诊仍质韧且活动度欠佳。彩超示:右侧乳头后方探及大小约8mm×5mm稍低回声结节,边界不清,内部光点不均,血流信号丰富,血流阻力指数(RI):0.8(图2)。BIRADS分类4类,建议活检。患者入院后行MRI,平扫未见明确显示,增强后右乳头后见不规则明显强化结节,结节大小约6mm×7mm,动态增强扫描结节区时间-信号曲线呈速升-平台型(图3A~D)右侧乳头乳晕区见片状强化区、结节后外方见点状异常强化区,均明显强化。术中切除右乳头乳晕及病变区,标本见结节大小约10mm×5mm,质中,切面灰白。免疫组织化学染色:SMA(-),雌激素受体(ER)(+),孕激素受体(PR)(+),人类表皮生长因子受体2(HER2)(-),P63(-),P53(+),Ki67阳性<5%。病理诊断:右TC(图4)。
2讨论
TC是一种高分化的浸润性导管癌,占乳腺癌的1%~2%,因其恶性程度较低,临床和病理分期较早,免疫组织化学结果较好,预后良好。
2.1TC临床及病理
TC可发生于任何年龄,以高龄和绝经后女性多见(本组病例与之符合)。多因触及肿块就诊。目前,约60%~70%的TC患者触诊阴性、乳腺X线片提示病变,部分TC乳腺X线未见异常(本组因腺体致密乳腺X线呈阴性)。TC大多位于单侧乳腺外上象限,双侧少见,肿瘤一般生长缓慢。Kaplan等对135例患者进行的7.2年随访研究,发现复发和转移者仅占4%。病理上,无肌上皮、基膜不完整及浸润周围脂肪是TC突出的病理形态学特征。
2.2影像学表现及评估
TC的乳腺X线表现较有特点,多为不规则形肿块,体积小,伴有毛刺状边缘,毛刺的长度多大于肿块直径,很少伴有微小钙化(8%~9%);部分表现为圆形、卵圆形或分叶状肿块。肿块中心密度多较高,边界多不清楚,在X线片上不易和浸润性癌、“放射”状瘢痕鉴别。病例1呈典型的小肿块长毛刺表现,病理上有毛刺的乳腺癌多见于组织学级别较低者,侵袭性更低,癌肿周围间质纤维结缔组织反应性增生,具有限制癌细胞扩散的特点。TC由高分化的小管结构组成,伴有轻度核多形性,仅有极少的核分裂像,推测以上特点决定了TC较低的生物学侵袭性,形成了小肿块长毛刺的X线特点,应考虑到小管癌的可能。TC在超声上表现为边缘毛糙、分界不清或“波状”外形的低回声肿块,后方伴有声影。这与非特殊性浸润性癌无明显区别,此两例超声表现均符合。例2乳腺X线阴性,提示在致密型腺体的女性中,超声更易对小肿块的检出。在MRI上,TC多呈现小病灶。由于肿瘤细胞扩散到周围基质,呈现出线样排列的毛刺状外观。通常小肿块呈轻度不均质强化,Ⅰ型强化曲线,最大强化率<100%。>1.5 cm的肿块倾向于呈不规则或微分叶的边缘,内部呈小管状明显强化区,由于大量的肿瘤血管生成,呈Ⅲ型强化曲线,最大强化率>100%。此时,TC的MRI表现与非特殊型浸润性导管癌酷似。TC通常在乳腺X线摄影中发现,但部分病例表现隐匿,需要进行超声或MRI检查。TC影像学检查缺乏特异性,与放射性瘢痕的鉴别多结合其有手术、活检及外伤或放疗病史。
2.3治疗及预后
TC切除后治愈率达95%~100%。鉴于TC增殖指数低,有着更少的淋巴血管的侵犯,辅助性全身疗法不适用于常规治疗,化疗应个体化考虑。
2.4小结
根据实际需要,优选合适摄片体位,显示病变。对于致密型乳腺的小肿块,应优选超声及MRI。乳腺X线显示“小肿块长毛刺”是TC影像学上较有特点的表现。乳腺内的质硬肿块,即使首选影像检查出现阴性提示,也主张结合其他影像学检查明确病变性质。