间质性肉芽肿性皮炎病例分析
间质性肉芽肿性皮炎临床上比较罕见, 笔者报告 2 例临床表现各异的男性间质性肉芽肿性皮炎患者。
1 临床资料
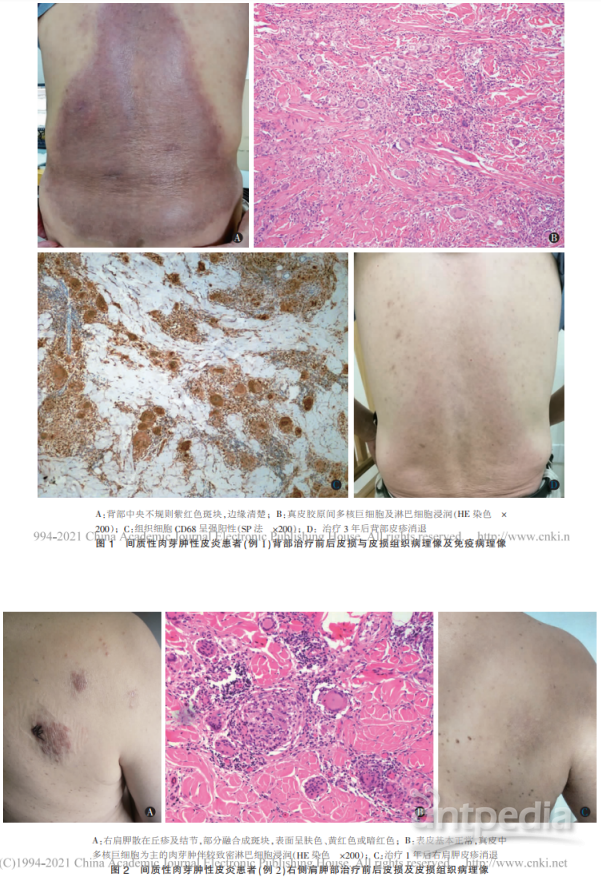
例 1. 男,62 岁。 因背部暗红斑块 5 个月,加重 2 个月于 2015 年 8 月就诊。患者 5 个月前无明显诱因背 部出现红斑,无痛、痒等不适,无发热。 外院考虑“湿 疹”予以糖皮质激素制剂外用无效,皮疹渐发展至四 肢。 期间周转多家医院就诊,经皮损组织病理检查诊 断“淋巴网状系统肿瘤可能,肉芽肿性炎改变”。 实验 室检查中发现血单纯疱疹病毒(HSV)-Ⅰ IgM(+),予 伐昔洛韦口服,自觉治疗后皮疹继续增多,患者为进 一步明确诊断来我院就诊。 体格检查:一般情况可,浅表淋巴结未触及肿大, 系统检查未见明显异常。 皮肤科检查:躯干、四肢散在 大小不等的暗红褐色斑块,部分融合成片,境界清楚, 边缘鲜红色,其上覆少许细薄鳞屑,局部皮温高,无压痛,背部最大斑块约 40 cm×30 cm(图 1A)。 实验室及辅助检查:血、尿、粪常规,C 反应蛋白 (CRP),红细胞沉降率(ESR)及类风湿因子(RF)检查 均正常,自身抗体、传染病标志物、结核感染 T 细胞斑 点试验(T-SPOT)、肿瘤标志物检测均阴性,外周血 T 细胞、B 细胞、NK 细胞亚群均正常,正电子发射计算机 断层显像 (PET-CT) 示皮下组织增厚伴脱氧葡萄糖 (FDG)代谢异常增高,考虑为炎性病变。 皮损组织病理 检查:(背部) 表皮大致正常, 真皮胶原间组织细胞浸 润,部分形成多核巨细胞,伴淋巴细胞浸润,未见血管 炎样改变(图 1B)。 免疫组化提示组织细胞 CD68 呈强 阳性(图 1C),阿新蓝染色和 PAS 染色均阴性,S-100 蛋白、LCA 均阴性。 克隆性基因重排检测:TCRG(-), TCRB(-)。 诊断:间质性肉芽肿性皮炎。予甲泼尼龙 24 mg/d、 窄谱中波紫外线(UVB)照射治疗。 经过 3 年治疗目前 皮疹基本消退(图 1D)。 例 2.男,68 岁。因鼻部红斑 1 年,全身暗红结节与 斑块 5 个月于 2012 年 2 月就诊。 初起为鼻部红斑,外 院拟“日光性皮炎”对症处理无效,5 个月后皮疹增多 渐至全身,以肩背上肢为著。 既往有银屑病、高血压病 史,无家族遗传病史。 体格检查:一般情况好,系统检查未发现明显异 常。 皮肤科检查:躯干、四肢散在绿豆至黄豆大丘疹及 结节,部分融合成斑块,表面呈肤色、黄红色或暗红色 (图 2A),无压痛。
实验室及辅助检查:血、尿常规及血生化检查均正 常,自身抗体、肿瘤标志物、皮损真菌检查均阴性,胸部 X 线片、心电图、B 超检查均未见明显异常。 皮损组织 病理检查:(背部)表皮基本正常,真皮中多核巨细胞为 主的肉芽肿伴较致密淋巴细胞浸润 (图 2B)。 免疫组 化:组织细胞 CD68(+),S-100 蛋白(-),CD1a(-),克 隆性基因重排检测:TCRG(-),TCRB(-) 诊断:间质性肉芽肿性皮炎。 经 UVB 照射治疗,1 年后皮疹基本均消退(图 2C)。
2 讨 论
间质性肉芽肿性皮炎(IGD)是 1993 年由 Acker- man 等首先报告的一种少见的非感染性肉芽肿[1] 。本病 目前病因不明,发病年龄多见于 50~60 岁,女性好发, 也有学者报告 1 例罕见 8 岁 IGD 女性患儿,可能与自 身免疫异常相关[2] 。临床上常见皮疹为无症状的丘疹和 斑块,也可出现结节甚至多形红斑样皮损。当躯干和四 肢近端出现条索状皮疹,称为“绳索征”[1] 。 IGD 可并发系统性疾病,如关节炎、系统性红斑狼 疮、肿瘤、螺旋体感染等[3-6]。 皮疹可以出现于上述疾病 之前,也可以在发病多年后出现。有学者报告 1 例小淋 巴细胞性淋巴瘤患者近期出现 IGD, 这提示疾病可能 处于活动期[7] 。 本文中的 2 例患者在发病前,无长期发 热、关节痛、体重减轻、肌痛、脱发、药物过敏等病史,临 床表现为环形斑丘疹及暗红色斑块, 推测可能与巨噬 细胞介导的 IV 型超敏反应激活有关,是一种肉芽肿反 应模式[8] 。遗憾的是,本病的诱因无法确定。例 2 既往有 寻常性银屑病史,未经正规治疗,皮损自然缓解。 后续 出现 IGD,是否与银屑病有关联,值得进一步探讨。 IGD 组织病理改变为间质组织细胞肉芽肿,需与 栅栏状嗜中性粒细胞性和肉芽肿性皮炎、间质肉芽肿 性药物反应、间质型环状肉芽肿等相鉴别。上述疾病在 临床和组织学有一定的相似性。 有学者甚至认为是同 一疾病的不同表现形式[9-10],也有观点认为它们可以严 格区分。 Misha Rosenbach 和 Joseph C English 3rd[11] 提出这些肉芽肿性疾病的发生,是机体对药物、关节 炎、自身免疫性疾病、肿瘤等的一种免疫应答模式,表 现出各异的皮损及病理学特点。
本文 2 例患者真皮中 主要为组织细胞浸润,无明显黏蛋白沉积及血管炎改 变。有趣的是 Jandali 等[12]也报告 1 例 IGD 合并系统性 红斑狼疮患者, 组织病理提示真皮组织细胞浸润,血 管周围少许淋巴细胞浸润,无黏蛋白沉积。 随着生物制剂的广泛使用,已有两次报道阿达木引 起 IGD[13-14],故肿瘤坏死因子(TNF)抑制剂被认为是引 起药物诱导 IGD 的原因。 与此相矛盾的是,陆续有报道 使用依那西普成功治愈 IGD[15-16]。由于上述研究仅源于 个案,具体机制的阐述还需大样本研究来明确。 Georgesen 等[17]报告 1 例 56 岁白人男性患者口服加巴喷丁后出 现 IGD。 当停用加巴喷丁后,皮损在 1 个月内明显改 善,2 个月后完全消失。Agarwa 等[18]报告 1 例无任何药 物填充史的患者,在行局部抽脂术后出现间质环状肉 芽肿。 本病为慢性经过,部分可自愈,可使用糖皮质激素、 氨苯砜、甲氨蝶呤、羟氯喹、TNF 抑制剂等治疗。 最近有 报道静脉丙种球蛋白成功治愈 1 例难治性 IGD[19],提示 本病可能是免疫复合物沉积介导的自身免疫性疾病。 例 1 经小剂量的甲泼尼龙联合 UVB 照射,3 年内皮疹基本消退,例 2 经 UVB 照射,1 年内皮疹消退,两者均 取得显著疗效。 目前仍定期门诊随访。
参考文献略。
来源:临床皮肤科杂志,2021,50(09):548-551.











