动脉瘤性蛛网膜下腔出血并急性神经源性肺水肿病例分析
1.临床病例
患者,男,35岁,因头痛后咯粉红色泡沫痰伴意识障碍5小时于2010年10月25日急诊入院。5小时前,患者在搬运重物时突感头痛,呈持续性胀痛,当时立即休息,约30分钟后出现呼吸困难,咯粉红色泡沫痰,伴意识障碍且进行性加深至昏迷。既往体健,无高血压、糖尿病及心、肺、肾疾病史。
查体:体温37℃,脉搏172次/min,呼吸30次/min,血压101/64mmHg。血氧饱和度由90%逐渐下降。患者躁动,意识呈中度昏迷,双瞳等大,直径约4mm,对光反射消失。呼吸浅促,口、鼻腔可见大量粉红色泡沫痰,双肺满布湿啰音,四肢皮肤尚温。颈阻阳性,病理征阴性。立即行气管插管,吸痰,机械通气,予持续呼气末正压通气,PEEP设置在8-10 cmH2O之间(1 cmH2O=0.098kPa),胃肠减压。同时予西地兰、呋塞米强心利尿,多索茶碱舒张支气管,地塞米松20mg/d减轻炎症反应,咪唑安定镇静,奥美拉唑制酸及预防感染等治疗。
患者血压不稳波动于66/34—166/121mmHg,先后予多巴胺、硝普钠调控血压。查心肌损伤标志物:超敏肌钙蛋白Ⅰ13.585ng/mL,肌酸激酶MB亚型44.13ng/mL,肌红蛋白>1000ng/mL。心电图示T波改变。考虑为神经源性心脏损害,予果糖二磷酸、大剂量维生素及单硝酸异山梨酯治疗。于次日意识转为浅昏迷,双瞳孔不等大,右侧瞳孔直径约5mm,光反射消失,左侧直径约3mm,光反射迟钝。右眼外下斜视,左侧肢体肌力Ⅲ级。
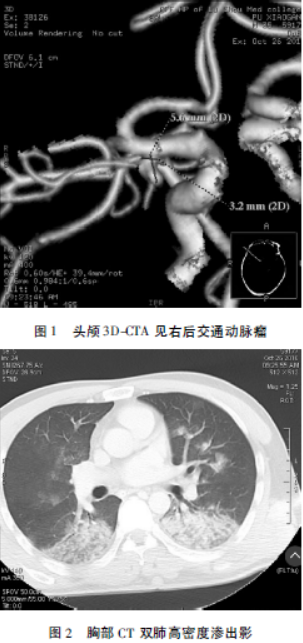
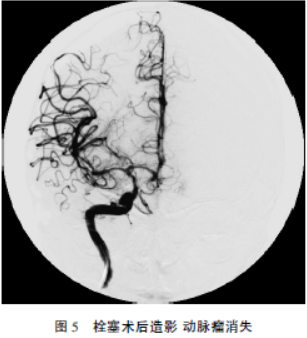
行头颅CTA(图1)示:右侧鞍旁血肿破入脑室,右侧后交通动脉瘤,瘤颈宽约2.2mm,纵径约5.8mm。胸部CT(图2):双肺较对称团片状渗出高密度影。诊断为:1,右后交通动脉瘤。2,右颞叶血肿破入脑室系统。3,肺水肿。经上述治疗后肺水肿明显好转,遂在全麻下经右股动脉插管行全脑血管造影,术中发现右后交通动脉瘤,大小约6.1×3mm,将微导管塑形后在微导丝引导下小心送入动脉瘤腔内,利用Coil:4×100mm、3×70mm、2×40mm、2×40mm、2×30mm、2×30mm、2×30mm、2×20mm对动脉瘤腔致密填塞,术后造影,动脉瘤消失(图4、5)。
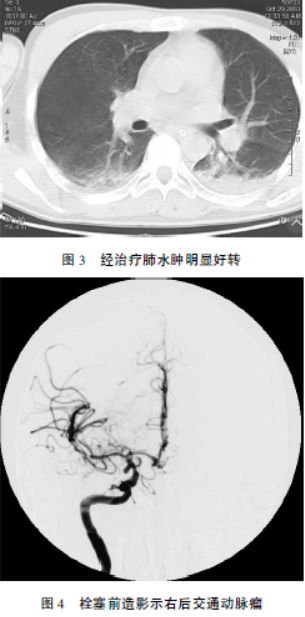
术后约四小时患者神志转为清醒,左侧肢体肌力为Ⅳ级。右侧动眼神经麻痹。予尼莫地平抗脑血管痉挛、甘露醇降颅压,低分子肝素防止血栓形成等治疗。患者出院时,复查心肌损伤标志物、胸部CT及肌力均恢复正常,术后3个月右侧动眼神经麻痹恢复,后长期随访8年恢复良好,能正常生活、工作。
2.讨论
急性神经源性肺水肿(acute neurogenic pulmonary edema,ANPE)是指在没有心肺原发疾病和损伤的情况下,由于中枢神经系统损伤引起的以肺水肿为特征的一种临床综合征。
2.1发病机制
目前ANPE的发病机制尚不十分清楚,主要有血流动力学和肺血管通透性两种学说。血流动力学说认为,神经系统严重损伤后引起下丘脑功能紊乱、交感神经兴奋,大量儿茶酚胺释放入血,引起体循环和肺循环血管收缩,体循环收缩引起肺循环血量增多,从而引发肺循环血液向低压处充盈,引起肺静水压的升高,从而导致肺毛细血管通透性受损害,进而导致肺水肿。同时,这种肺循环高血压,可能产生一种类似于肺部“冲击伤”导致肺泡毛细血管内皮细胞损伤和通透性升高,引起肺水肿。
肺血管通透性学说认为,大量儿茶酚胺可直接损伤肺部(肺毛细血管床富含α、β肾上腺素能受体),从而导致肺部通气及血液灌注的不匹配,导致氧合障碍。同时大量释放的儿茶酚胺继发激活并释放大量细胞因子,使得肺毛细血管通透性升高,而引起肺水肿。
2.2诊断
蛛网膜下腔出血并发急性肺水肿者多起病急骤,发展迅速,死亡率高,及早的诊断有利于指导治疗。急性肺水肿的诊断依据有:①脑损伤或其他中枢神经系统疾病损害后突然出现呼吸窘迫、发绀和粉红色泡沫痰。②双肺湿啰音,胸片早期为轻度间质性改变或肺纹理增粗,晚期为大片云雾状阴影。③无过多、过速输液,无原发性心、肺疾患。④一般给氧时血气分析PaO2<8.0kPa。具备上述4个条件即可确诊。但在疾病的早期,可能仅表现为呼吸、心率增加及血压升高,这些表现缺乏临床特异性,同时早期肺部X检查也缺乏特异性,因此早期往往被误诊或误治,氧合指数(PaO2/FiO2)<300mmHg有利于早期做出诊断,同时NPE也是一个排除性诊断,需排除误吸、原发性的心脏、肺部及肾脏疾病导致的肺水肿及输液过多导致的非NPE。
本例患者具有急性肺水肿的典型表现,故肺水肿的诊断不难。结合以头痛为首发表现,入院时意识障碍及颈阻阳性,考虑肺水肿为神经源性。病因诊断将中枢神经系统疾病放在首位,行CT、CTA后确诊为动脉瘤性蛛网膜下腔出血。该患者平素体健,无心肺疾病,其心脏损害,考虑为蛛网膜下腔出血后所致心肌顿抑,具有自限性和可逆转性,经积极治疗患者心肌损伤指标恢复正常。
2.3治疗
NPE一旦确诊,应立即救治,救治是否及时正确是决定患者预后的关键因素。治疗应包括肺水肿与原发病两方面:①加强氧疗:发生NPE后,立即予高浓度吸氧,效果不佳(PaO2仍<8.0KPa)时应及时行气管插管机械辅助呼吸,给予中小潮气量,呼气末正压机械通气,PEEP设置尽量不超过10mmH2O,通气时间也无需过长,可减少肺血渗漏,促进肺水肿消退,同时改善肺通气/灌流比值异常。②适当使用血管活性药物,调控血压:如东莨菪碱、尼莫地平、硝普钠等。必要时应用强心剂:对心率持续>120次/min。尤其是高龄合并潜在心功能不全的患者。③积极预防和治疗并发症:如应激性溃疡、循环衰竭、肺部感染及水电解质酸碱失衡等。④加强护理.尤其是呼吸道的护理。患者病程中可出现大量泡沫痰,且患者往往处于昏迷状态,因此加强气道管理,及时翻身拍背吸痰、预防窒息,亦是抢救成功与否的关键因素之一。⑤病因治疗:自发性蛛网膜下腔出血的主要病因是颅内动脉瘤破裂,故在确诊为动脉瘤后需尽早行手术治疗。
对于合并有肺水肿的患者,通常Hunt-Hess分级较高(Ⅳ—Ⅴ级),且可能会同时或相继并发全身其他脏器的损害,开颅手术风险极大,血管内介入栓塞术对该类患者具有明显的优势,处理好动脉瘤也可为后续治疗打下基础。







