髋关节周围关节外色素沉着绒毛结节性滑膜囊炎病例分析
1.病例资料
关节外色素沉着绒毛结节性滑膜囊炎(PVNB)是一种罕见的关节外滑膜增生性疾病,罕有影像学文献报道,极易误诊为肿瘤性病变。本文收集了2例经病理证实为髋关节周围PVNB的病例资料,现报道如下,并结合文献,对其影像学及临床病理学特征进行分析,旨在提高对该病的认识,减少误诊率。
病例1,男,23岁,因左臀部不适1年余入院。患者1年前发现左臀部不适,步行偶有不稳感,疼痛持续不缓解。体检左臀部无红肿、窦道,皮温正常,未及明显肿块及压痛,左髋关节活动正常。血常规、凝血四项、血沉、生化常规、肿瘤标志物检查未见明显异常。X线片未见明显异常。增强CT可见左侧髋关节后下方肌间一不规则团片状低密度灶及线条状分隔强化。MRI可见左侧臀大肌、大收肌、闭孔外肌间囊实性肿块,大小约121mm×57mm×40mm,等T1长T2信号为主,信号不均,内可见短T2信号,增强实性部分明显强化,病灶周围肌群轻度水肿。
行手术切除,术中可见肿瘤上段深至闭孔,大收肌完全包绕肿瘤,切除肿瘤可见肿瘤包膜完整,切开后可见黄色条索状病变组织。镜下可见滑膜乳头状增生及由于含铁血黄素沉积导致的褐色物质以及典型的多核巨细胞,为PVNB(图1)。
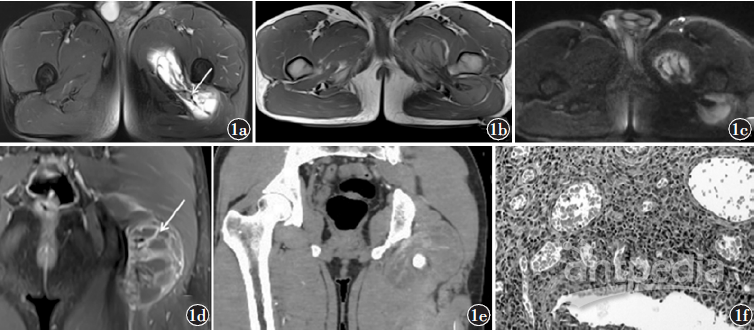
图1a)T2WI可见肿块呈囊实性,多分隔,内可见短T2信号(箭头);b)T1WI图像可见左侧臀大肌、大收肌、闭孔外肌间等T1信号肿块;c)DWI(b=1000)实性部分未见明显扩散受限;d)T1WI增强可见肿块实性部分明显强化;e)增强CT可见左侧髋关节后下方肌间一不规则团片状低密度灶及线条状分隔强化(箭头);f)HE染色(HE×40)镜下可见滑膜乳头状增生及由于含铁血黄素沉积导致的褐色物质
病例2,男,59岁,因左大腿内侧包块10余年,疼痛10d入院。患者左大腿内侧包块10余年,包块逐渐长大,近10d前感大腿内侧疼痛,行走下蹲活动时明显,无左下肢麻木感,无明显其他全身症状。体检发现左大腿内侧一直径约10 cm的肿块,质地中等,无明显压痛,无明显红肿及皮温升高。生化常规及血常规检查未见明显异常。X线片可见左大腿内侧可见一高密度肿块,与左侧股骨内侧分界欠清。增强CT可见左大腿内侧不规则高密度肿块,大小约75mm×45mm×80mm,边界清楚,边缘可见稍低密度影,邻近左侧股骨局部骨质增生,肿块增强强化不明显。MRI可见左股内侧肌群内不规则肿块,T1WI及T2WI以低信号为主,边缘可见长T2信号,包膜完整,肿块局部毗邻左侧股骨,未见明显骨质受累。行手术切除,术中发现左大腿内侧肌群内拳头大小肿块,为多层筋膜包绕。镜下可见滑膜乳头状增生,内富含小血管,伴纤维化、骨化及钙化,为PVNB(图2)。

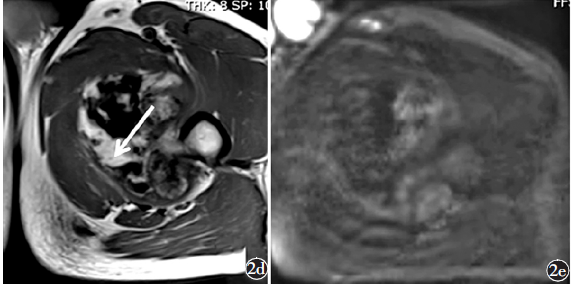
图2a)X线可见左大腿内侧一高密度肿块,与左侧股骨内侧分界欠清;b)增强CT可见左大腿内侧不规则高密度肿块,邻近左侧股骨局部骨质增生;c)T2WI可见短T2信号为主肿块,边缘环形长T2信号包绕,肿块内可见裂隙状长T2信号(箭);d)T1WI图像见一长T1信号为主肿块,边缘短T1信号包绕(箭);e)DWI(b=1000)肿块扩散轻度受限
2.讨论
PVNS是一种较为罕见的来源于滑膜的良性病变,目前世界卫生组织(WHO)将其称为腱鞘巨细胞瘤,根据其发病部位不同分为三种类型:色素沉着绒毛结节性滑膜炎(PVNS,局限性或弥漫性损害关节内滑膜)、色素沉着绒毛结节性滑膜囊炎(PVNB,病变主要位于关节外滑膜囊)以及色素沉着绒毛结节性腱鞘炎(PVNTS,病灶主要位于腱鞘)。其中PVNS多发于膝、髋等大关节滑膜内,扩散型多见,表现为关节内滑膜绒毛结节样增生,部分可见特征性的含铁血黄素沉积,随疾病进展伴有不同程度双侧关节面下骨质的侵蚀破坏,由于手术难以完全切除,容易复发。局限型PVNS多表现为关节腔滑膜的局限性软组织肿块,好发于膝关节,容易手术切除。
PVNB也同样多发于膝、髋等大关节周围,多表现为关节外与滑膜囊关系密切的软组织肿块。PVNTS是三者中最为常见的类型,多表现为手、足等小关节腱鞘周围的软组织肿块,局部可压迫侵蚀骨质。总的来讲,三种类型的色素沉着绒毛结节性滑膜炎均属于相对罕见的疾病,发病率大概是百万分之1.8~9.2,PVNB最为罕见,本文报道的两例均属于此种类型。PVNB发病人群较为年轻,Maheshwari等研究发现50%以上病例在40岁前确诊,女性较男性发病率稍高。
PVNB多发于髋关节及膝关节周围,临床表现多为缓慢生长的软组织肿块(83%~89%)及慢性疼痛(22%~71%),邻近关节的肿胀及活动受限(0~4%)较为罕见。治疗多行手术切除,目前文献报道的最长随访时间为18年,尚未有复发病例报道。本文两例病例均发生在髋关节周围滑膜囊内,表现为臀部不适及疼痛,均尚未出现复发征象。病理上典型的PVNB主要以滑膜绒毛结节样增生为特征,显微镜下可见含铁血黄素沉积,基质内单核细胞、多核巨细胞及泡沫细胞浸润等。但是随着病情进展,这种典型表现逐渐被掩盖,多表现为关节外滑膜囊内灰红色结节状、菜花状软组织肿块,伴有不同程度的褐色及黄色物沉积,其程度主要取决于含铁血黄素及泡沫细胞的数量。少数病例还会出现软骨样或骨样的转化及相关的钙化。
本文报道的两例病例均表现为软组织肿块,镜下可见滑膜乳头状增生及含铁血黄素沉积。其中一例出现明显的骨化及钙化。PVNBX线上可以是阴性,也可以表现为关节或骨质旁软组织肿块,以及邻近骨质的受压侵蚀。CT有助于评价邻近骨质的受累情况,也可以观测到在少数病例中出现的肿块内的钙化、骨化。MRI是诊断关节外色素沉着绒毛结节性滑膜囊炎最有效的影像检查方法,多表现为关节外滑膜囊内软组织肿块,边界清楚,一般在T1WI及T2WI均为低中等信号。含铁血黄素沉积引起伪影,T2WI上可表现为明显的低信号,尤其在梯度回波中更为突出,这是PVNB较为特征性的影像表现。
此外,在T2WI图像上可见低中等信号的软组织肿块内可见线状或裂隙状的长T2信号,多为被具有含铁血黄素沉积的软组织肿块包裹的液体成分,而并非坏死,以往研究认为PVNB内一般不会出现坏死。在软组织肿块周围还可见由于脂肪沉积而形成的脂肪组织的包裹。PVNB较为罕见,诊断较为困难,由于肿块内多发新生毛细血管,增强可见中等程度或明显强化,同时在扩散图像中肿块多表现为不同程度的扩散受限,这往往与恶性肿瘤性病变难以鉴别。如病例1表现为囊实性肿块,内可见分隔,增强实性部分明显强化,肿块内可见少许短T2信号,含铁血黄素沉积不是特别明显,误诊为肿瘤性病变。
一般来讲,PVNB出血导致的含铁血黄素沉积,不同于恶性肿瘤出血吸收后的含铁血黄素沉积,前者多为慢性多发性的少量出血,含铁血黄素沉积多分散,而后者肿瘤出血往往是突发,出血量较大,含铁血黄素沉积也较为集中。值得注意的是如病例1,一些含铁血黄素沉积不明显的病例中,不会看到明显的T2WI低信号,这也增加了其诊断的难度。病例2肿块内出现了明显的骨化、钙化,CT上表现为界限清楚的骨化团块,因此误诊为皮质旁骨肉瘤。而此病例中肿块与左侧股骨分界清楚,未见明显骨膜反应,无骨髓受累的表现,未见皮质旁骨肉瘤瘤骨与邻近骨间形成的透亮线(线征)。
总之,MRI是诊断PVNB最有效的影像检查方法,其特征性表现为与关节周围滑膜囊关节密切的软组织肿块,内可见含铁血黄素沉积所致的短T2信号。但是PVNB影像表现多变,与其他多种良恶性肿瘤难以鉴别,术前误诊可能影响手术方式的选择,导致手术范围扩大。在临床工作中需考虑到此病的可能性,注意PVNB较为特征的影像表现,减少误诊给患者带来的痛苦。




















