两例颅脑外伤去骨瓣减压术后脑内积液病例分析
去骨瓣减压术是颅脑外伤的经典治疗方法,可有效降低死亡率。但是该方法仍然存在并发症,其中硬膜下积液是最常见的并发症,而脑内积液则少有报道。笔者报告2例去骨瓣减压术后脑内积液患者,探讨其特点和治疗方法。现报告如下。
1.病历资料
病例1:患者男,16岁,因“硬物击伤后头痛、意识不清6 h”收治入院。入院体检:嗜睡,呼之睁眼,双侧瞳孔等大等圆,直径3 mm,对光反射存在,可简单应答,可遵嘱动作。头颅CT示脑挫裂伤、脑内及硬膜下血肿、颅骨骨折,予非手术治疗。伤后3 d患者意识反应较前明显下降,呈昏睡状态,强刺痛可睁眼,无应答发声,四肢刺痛后可躲避,并出现小便失禁现象。
急查头颅CT示颅内多发血肿,血肿量较前明显增加(图1A),急诊在全身麻醉下行双侧开颅血肿清除+去骨瓣减压术。术中脑压极高,左侧血肿位于额叶后部近侧裂附近,清除双额血肿后脑压下降,但脑组织仍膨出于骨窗,以人工硬膜减张缝合硬脑膜,双侧去骨瓣减压。术后2 h复查头颅CT示脑内血肿清除完全(图1B),术后患者意识渐转清,左侧肢体肌力Ⅲ级,2周后四肢肌力恢复正常,1个月后复查头颅CT示右侧颞顶皮瓣下硬膜下积液,左额少量硬膜下积液,局部白质水肿暗区(图1C)。

图1A.颅脑外伤后3 d CT示脑内多发血肿,血肿量较前明显增加;B.脑内血肿清除+去骨瓣减压术后2 h CT示血肿清除完全;C.术后1个月CT示右颞硬膜下积液,左额少量硬膜下积液、局部白质水肿暗区,未见脑内积液形成;
3个月后拟行颅骨修补术再次住院,复查头颅CT示左额脑内积液伴周围白质水肿、右侧颞顶部硬膜下积液(图1D),但患者无头痛、抽搐、肌力下降等不适。予腰大池置管引流3 d,测脑脊液压力150 cmH2O(1 cmH2O=0.098 kPa),每日释放脑脊液150 ml。3 d后复查头颅CT示双额脑内积液及白质水肿无明显变化,拔除腰大池引流管2 d后行颅骨修补术,术中以钛板常规修补颅骨,保持硬膜完整,未进一步切开硬膜处理脑内积液。术后1个月复查CT示脑内积液较前明显缩小,右侧颞顶部硬膜下积液也明显减少,仅少量残留(图1E)。术后3个月复查CT示脑内积液进一步缩小,白质水肿带明显减退,右侧颞顶部硬膜下积液消失(图1F)。
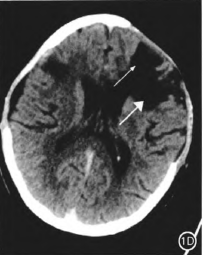
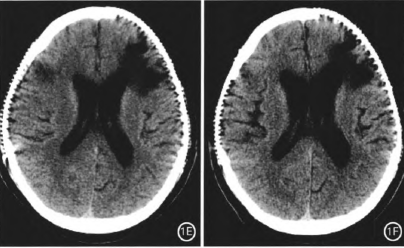
图1D.术后3个月CT示脑内积液形成,积液腔为近圆形扩张(小箭头),周围可见白质水肿暗区(大箭头);E.颅骨修补术后1个月CT示脑内积液及周围水肿较前减退;F.颅骨修补术后3个月CT示脑内积液及周围水肿减退明显
病例2:患者男,30岁,因“高处坠落伤致头痛伴昏迷2 h”急诊收治入院。入院体检:意识嗜睡,双侧瞳孔等大等圆,直径约3 mm,对光反射灵敏,刺痛睁眼,对答欠准确,刺痛可定位,右枕部头皮挫伤。头颅CT示左额脑内血肿伴硬膜下血肿(图2A),患者意识反应快速下降至昏迷。
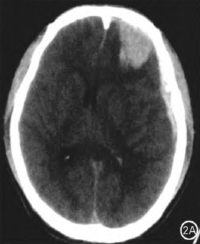
图2A.颅脑外伤2 hCT示左额脑内血肿伴硬膜下血肿;
急诊行开颅血肿清除+去骨瓣减压术,术中见脑压高,清除左额脑内血肿及挫伤脑组织约40 ml,清除硬膜下血肿约40 ml,以人工硬膜减张缝合硬膜,去骨瓣减压并置人硬膜下颅内压监护探头、术后2 h CT示血肿清除完全(图2B),术后患者意识渐转清,恢复顺利。术后1周CT示脑组织局部水肿、未见脑内积液(图2C),术后81 d患者为行颅骨修补再次住院,行头颅CT示左额脑内积液伴白质水肿(图2D),患者无头痛、肌力下降等不适反应,常规以三维钛板修补颅骨,术中保持硬膜完整,未切开硬膜处理脑内积液。术后2周复查头颅CT示脑内积液、白质水肿较术前均明显减少(图2E),其后患者未做进一步影像学检查。
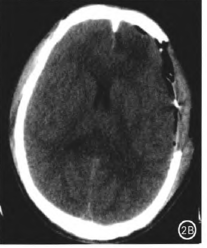

图2B.脑内、硬膜下血肿清除+去骨瓣减压术后2 h CT示血肿清除完全;C.术后1周CT未见脑内积液;D.术后81 d CT示脑内积液形成,可见积液腔及周围白质水肿带; E.颅骨修补术后2周CT示积液腔及周围白质水肿带较前明显减退
2.讨论
20世纪初,Cushing采用去骨瓣减压术治疗非手术疗法无效的颅内压增高,在其后的临床实践中,去骨瓣减压术的切口设计、骨窗大小都没有固定的模式。20世纪80年代,Becker等提出采用标准外伤大骨瓣开颅术治疗急性幕上颅内血肿和脑挫裂伤所致顽固性颅内压增高。目前去骨瓣减压术仍是重要的降颅压手术方法,可大致分为传统的去骨瓣手术和标准外伤大骨瓣手。
去骨瓣减压术在有效控制颅内压、降低病死率的同时,也带来了一些并发症,包括早期颅内出血、颅内感染、脑外疝、硬膜下积液、脑室扩大与脑积水、皮瓣沉降综合征等,遗留的颅骨缺损会导致颅内压、脑血流及脑脊液动力学等发生变化。相对于硬膜下积液,去骨瓣减压术后脑内积液则少见报道。Stiver曾报告去骨瓣后骨窗皮瓣下方的“脑内暗区”,但并未形成扩张性脑内积液。
本研究中2例脑内积液患者均在外伤后形成额叶脑内血肿,行开颅血肿清除并去骨瓣减压,减压窗较大,术后1~3个月形成脑内积液,而积液在颅骨修补后均明显减少,笔者认为这与脑脊液循环吸收变化有关。有学者报告去骨瓣后硬膜下积液在颅骨修补后?肖失,认为积液的形成原因是脑脊液循环动力异常,笔者推测脑内积液有类似的机制,脑搏动时去骨瓣区的脑组织膨出移位,缓冲了颅内压增高,使颅内压波形趋于平坦,降低了蛛网膜下腔压力上升的波幅,脑脊液循环吸收的动力下降,导致脑脊液自蛛网膜破口漏出到硬膜下。
由于去骨瓣后形成颅内压力梯,积液积聚于压力较低的减压窗硬膜下方,继而在脑搏动的“水锤作用”下,流入压力更低的潜在的额部血肿残腔,最终使残腔充满积液并呈张力性扩张,导致其周围白质水肿。而颅骨修补则恢复了颅腔的密闭性,使颅内压波形恢复正常,蛛网膜下腔压力波动、脑脊液的循环吸收也随之趋于正常,脑脊液漏出停止,脑内积液逐渐吸收变小。
颅脑外伤去骨瓣减压术后脑内积液均伴有周围白质水肿带,呈现张力性特点,故不同于一般的脑内血肿残腔或软化灶。建议在积液没有引起严重症状、对脑组织尚未造成不可逆的结构改变前,尽早行颅骨修补,以恢复正常的颅内压及脑脊液循环,从而减少积液,应避免切开硬膜行脑内操作而加重脑组织损伤。深入研究脑脊液循环动力学将有助于去骨瓣减压术后硬膜下积液、脑内积液的解释和处理。
总之,脑内积液可继发形成于脑内血肿清除并去骨瓣减压术后,颅骨修补能有效地减少积液,是处理去骨瓣后脑内积液的根本方法,不必切开硬膜进入脑内处理积液。











