一例枕骨髁骨折致迟发性Collet-Sicard综合征病例分析
枕骨髁骨折(OCF)是一种罕见的损伤,其在外伤患者中的发生率为0.4%~0.7%。随着CT技术的广泛运用和不断改进,对OCF的报道及研究日益增多,在严重外伤患者中实际发生率可高达19%。由于枕骨髁紧邻脑干、颅神经及椎动脉,骨折常造成这些结构的损伤,甚至导致死亡。Collet-Sicard综合征(CSS)又称枕骨髁-颈静脉孔连接部综合征,病变由颈静脉孔向枕骨前髁管扩延,致四对低位颅神经(舌咽、迷走、副、舌下神经)周围性瘫痪,表现为声音嘶哑,吞咽困难,舌后1/3味觉障碍或同侧软腭麻痹,舌肌、胸锁乳突肌及斜方肌麻痹和萎缩。OCF致迟发性CSS在临床上罕见。我科于2016年10月收治1例,报告如下。
临床资料
患者男,49岁,4个月前不慎从5m高处跌落,头部着地,当即昏迷,半小时后清醒并自觉枕颈部疼痛,在当地医院就诊,查体:意识清醒,生命体征平稳;颜面部多处皮肤擦伤,颈部旋转及屈伸受限,枕颈部正中及棘突有压痛,胸腰椎无畸形及棘突叩压痛;双上肢及双手肌力4级,双下肢肌力4级;病理征(-)。行头颅CT检查,诊断为寰枢椎脱位,颧弓、额骨骨折。行颅骨牵引、Halo支架外固定,并予甲基强的松龙(MP)保护脊髓、甘露醇脱水等治疗。颧弓及额骨骨折为稳定骨折,未特殊处理。伤后4个月患者出现伸舌右偏,为进一步治疗收入我科。
入院时患者生命体征平稳,Halo支架外固定中,颈部活动受限,神志清楚,伸舌右偏(图1),口齿不清,行走不稳。心肺及腹部未见异常体征。右肩、右上臂放射痛,右手麻木,双上肢及双手肌力4级,双下肢肌力4级。浅感觉、深感觉存在,生理反射对称、存在,病理征未引出。由于Halo支架固定中,未进一步行CT及MRI检查。仔细阅读原影像资料发现CT上可见右侧枕骨髁骨折伴轻度移位(图2)。结合患者病史、影像学检查、临床表现及体格检查,诊断为枕骨髁骨折致迟发性Collet-Sicard综合征,拟行后路寰枕减压融合内固定术。
手术采用枕后粗隆至C3棘突后正中切口,沿颈后正中白线显露,显露枕后粗隆、寰椎后弓及枢椎椎板上缘,确定进针点后,经皮行寰枢椎关节突固定,探针探查钉道四壁均为骨性。行枕骨大孔减压,术中见右侧寰枕关节分离,右侧枕骨髁部分骨折伴移位,少量骨块突入颅内,以髓核钳去除突入的骨块,骨折区域少量瘢痕,瘢痕与颅神经粘连紧密(图3),用神经剥离子及钩子小心去除粘连的瘢痕组织,探查见颅神经松解。
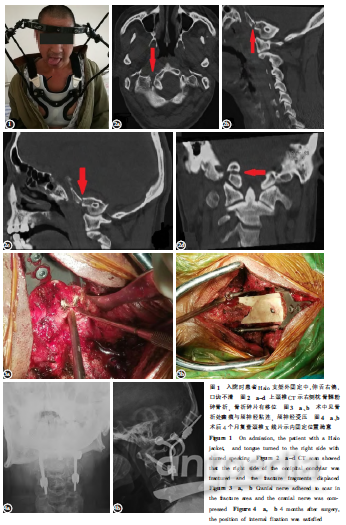
于枕后粗隆下方安置枕骨钢板,枕后粗隆中线安置长螺钉固定钢板,将2枚连接棒按寰枕生理曲度塑性后,通过钢板与螺钉相连。再以磨钻在枕骨打磨去皮质准备好植骨床,将大块同种异体骨行适当修剪后,植于枕骨基底部及C2棘突间。手术过程顺利,耗时约120min,术中出血约200ml。术中未出现脊髓、椎动脉等损伤。术后常规使用抗生素,并予脱水、营养神经等治疗,术后48h拔出引流管,佩戴头颈胸支具下床活动。术后4个月复查颈部无明显疼痛,伸舌仍略有偏移,双上肢及双手肌力恢复至4+级,双下肢肌力5级;复查X线片示内固定位置满意(图4)。
讨论
CSS常由肿瘤、血管病变、外伤、炎症等原因所致,OCF致CSS在临床上十分少见。由于枕骨髁位置特殊及形态不规则,在X线片上因结构的重叠,OCF往往难以检出。OCF的主要损伤机制是直接暴力导致寰枕关节的稳定性受到破坏,常表现为持续性的颈部疼痛和活动受限,然而这些临床表现缺乏特异性,因此OCF十分容易误诊和漏诊。CT螺旋薄层扫描及重建技术可作为诊断OCF的首选方法,可清晰显示骨折形态及移位程度。MRI检查的价值在于判断软组织特别是韧带结构的损伤,评估顶盖膜和翼状韧带或横韧带损伤与否。
Young等和Clayman等提出以下情况应怀疑存在OCF:(1)创伤后第Ⅸ、Ⅹ、Ⅺ对颅神经出现麻痹;(2)咽后壁软组织肿胀;(3)枕骨基底骨折;(4)创伤后斜颈;(5)上颈椎骨折或脱位。对上述临床表现应引起足够重视,避免漏诊。由于枕骨髁紧邻脑干、颅神经及椎动脉,骨折常常造成这些结构的损伤,甚至导致死亡。
此外,由于枕骨髁靠近舌下神经根管及颈静脉孔,颅神经容易受损,然而颅神经的损伤可能不是伤后即刻出现,而是伤后数周甚至数月才表现出来。Tuli等报道51例OCF患者,其中31%的患者有低位颅神经麻痹的症状,其中38%为迟发性颅神经麻痹。早期的颅神经麻痹主要由颅神经受压、牵拉、撕裂、脑干损伤或者血管损伤所致;而迟发性的颅神经麻痹与缺血、骨纤维组织增生、炎症或者骨折块的不稳与移位有关。Castling等与Orbay等也分别报道了OCF后形成的慢性瘢痕组织持续压迫舌下神经在伤后6周及8周造成迟发性舌下神经损伤。本例患者伤后并无神经损伤的直接表现,故采用Halo支架固定的保守治疗,伤后4个月才出现颅神经损害表现,与文献报道结果相似。
1988年Anderson和Montesano根据骨折的损伤机制和影像学形态将OCF分为3型:Ⅰ型为枕骨髁粉碎性骨折,骨折块无移位或轻度移位,骨折块可嵌入寰椎侧块,通常为轴向载荷作用所致;Ⅱ型骨折常伴颅底骨折,损伤机制同Ⅰ型骨折类似,常由直接外力所致,翼状韧带仍保持完整;Ⅲ型为枕骨髁的翼状韧带附着部撕脱性骨折,由侧屈或轴向旋转暴力所致。Ⅰ型和Ⅱ型骨折为稳定性骨折,Ⅲ型由于翼状韧带和覆膜受到损伤,可致枕寰关节或寰枢关节不稳,为潜在不稳定性骨折。
Tuli等认为其忽视了韧带在维持稳定性中的作用,他们根据MRI判断是否存在韧带损伤,重视“枕-寰-枢”复合体的稳定性,在1997年提出了新的分型系统,将Anderson和Montesano的Ⅰ型与Ⅱ型归为1型,Ⅲ型为2a型,并提出了2b型,Tuli分型中的1型骨折为无移位的稳定性骨折;2a型为有骨折但无韧带损伤,仍为稳定性骨折;2b型为骨折伴有韧带损伤,在X线片上可提示枕颈部的不稳,此型为不稳定性骨折。该分型也是目前使用最广泛的分型系统。对于稳定性骨折可采用颈托固定3个月,对于不稳定性骨折可采用Halo外固定支架或手术治疗。
Caroli等认为尽管OCF的分型系统得到了优化,也深入了对该病的认识,但缺乏对骨折块在头部旋转过程中造成的潜在不稳定性的评估,这种潜在因素可能造成脑干损伤,因此Anderson和Montesano分型中的Ⅰ型稳定性骨折仍应采用手术固定治疗;Tasdemiroglu等更重视翼状韧带维持稳定的重要性,将双侧Anderson和Montesano分型Ⅰ型骨折归类为Ⅳ型骨折,认为翼状韧带已经受损造成不稳定,应采用手术治疗。由于枕颈部是头颅与脊柱相互连接的重要部位,也是脊柱解剖结构及生物力学功能最为复杂的区域,其稳定性由其关节囊以及枕骨大孔与寰椎之间的前后寰枕膜共同维持,枕骨与枢椎之间的覆膜、韧带等也参与维持“枕-寰-枢”复合体的稳定性。
Tuli等根据影像表现,提出了“枕-寰-枢”复合体不稳的标准:(1)枕-寰轴向旋转角度>8°;(2)枕-寰之间移位>1mm;(3)纵轴上寰枢间距>7mm;(4)寰-枢轴向旋转角度>45°;(5)寰-枢之间移位>5mm;(6)寰椎后弓与枢椎体后缘间距<13mm;(7)翼状韧带或横韧带损伤;(8)MRI上有明确韧带损伤。出现上述表述之一即应采用手术治疗。此观点也是对Anderson和Montesano分型的重要补充。然而目前缺乏CSS相关治疗的分型体系,对于OCF致迟发性CSS的研究也较少,手术还是保守治疗,干预时机如何掌握,手术对于神经功能恢复的意义如何,对于这些问题缺乏公认的标准。
1992年Bozboga等首次报道了手术治疗OCF。但是,由于枕骨为位于颅后下部的勺状扁骨,前下部有枕骨大孔,借此孔枕骨分为4个部:前为基底部,后为枕鳞,两侧为侧部,侧部的下方有椭圆形关节面,称枕骨髁,枕骨髁与寰椎组成寰枕关节,上方为颅神经神经管,前缘切迹围成颈静脉孔,枕骨髁部位与生命中枢相对应,另外有椎动脉及丰富的静脉丛存在,因此,在此部进行手术对术者手术技巧要求极高。我们采用后正中入路,显露枕骨至C3棘突,行经关节突Margle螺钉固定及枕颈融合术。
显露过程中必须注意保护椎动脉及避免寰枕膜和寰枢膜的破损,术中也应当注意正确的体位,体位不当有导致脊髓损伤加重和低血压的危险。减压以远外侧经髁入路,高速磨钻及超薄枪钳适当磨除右侧枕骨髁,最大限度扩大手术视角和操作空间,并减少对脑干的牵拉。同时需要注意,由于此疾病多为陈旧性损伤,操作过程需小心轻柔,以去除粘连的瘢痕组织、松解神经及减压为主,对骨折块不应苛求充分的解剖复位。随访4个月,患者的神经功能略有改善。因此,我们初步认为对于OCF致迟发性CSS,手术能够重建上颈椎的稳定,并且对神经功能恢复有一定的帮助。
由于OCF致迟发性CSS十分少见,其治疗方案更多的是依靠医生的临床经验,一旦出现迟发性神经损害手术治疗的疗效也并不理想;需要更加深入地了解本病的发病机制,认识其临床特点,总结治疗经验,将骨折的损伤形态、损伤程度及神经功能状态进行综合考虑,以及更多病例及更长时间的随访进行研究。







