阴茎癌眼部转移病例报告
病例报告
患者男性,43岁。因右眼疼痛伴视力下降1个月余,而于2015年1月31日入住皖南医学院附属弋矶山医院眼科。
既往史:2012年11月发现外阴处一黄豆粒大小新生物,位于阴茎包皮处,后龟头变硬,尿道外口溢血伴轻度压痛,外院予包皮环切术及阴茎占位活检术,病理考虑湿疣样变,予CO2冷冻去除疣体及抗病毒治疗;后原位再次出现增生物,行浅表肿物切除术,病理示阴茎癌,2013年7月24日行阴茎癌根治切除术,病理检查结果提示阴茎高分化鳞癌,浸润肌层;后复查发现双侧腹股沟肿物,行双侧腹股沟淋巴结清扫术。以后又因左侧大腿根部皮下软组织、双侧腹股沟及髂血管旁淋巴结转移,于2014年9月29日行左下肢血管探查+带蒂肌皮瓣切除移植+左髋关节周围骨骼肌软组织肿瘤切除+腹股沟淋巴结清扫术。
2015年1月13日患者因出现右眼视力下降而首次就诊眼科,MRI平扫提示右眼脉络膜转移癌。建议进一步检查,患者拒绝,后因右眼视力丧失伴眼球剧烈疼痛而入院。
人院检查:神志清楚,精神可,自主体位,跛行,消瘦体型,右腹股沟处及右大腿见陈旧性手术瘢痕,双肺呼吸音粗,双下肢无水肿。
眼科检查:右眼无光感,左眼1.0,眼压(非接触式眼压计):右眼13.0 mmHg(1 mmHg=0.133 kPa),左眼11.0 mmHg,右眼球轻度突出,眼位居中,各方向活动度正常,角膜透明,前房深浅可,房水清,瞳孔圆,直径5 mm,光反射消失,晶状体轻度混浊,玻璃体混浊,眼底视盘边界欠清,色淡,后极部视网膜下黑色隆起,视网膜脱离;左眼未见明显异常。
辅助检查:眼部B超示右眼球占位(考虑转移灶可能)。眼眶MRI示右侧视网膜脱离并出血,眼球外侧环壁增厚强化(图1~3)。
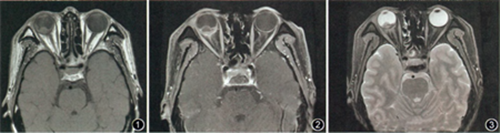
图1 阴茎癌眼部转移患者MRI横断位T1WI图像,可见右眼球后段呈“梭状”改变,其内伴片状略高信号影,球后壁明显增厚;右侧视神经远端及周围脂肪间隙尚清晰,眼外肌无明显改变 图2 阴茎癌眼部转移患者MRI横断位T1WI增强图像,可见右眼球后段出现“分层”征象,球后壁不规则增厚伴条状强化 图3 阴茎癌眼部转移患者横断位T2WI脂肪抑制图像,可见右眼球突出,球后壁见条索状低信号影,球后肌椎内脂肪间隙受累呈小条片状略高信号影
诊断为右眼球转移癌。2015年2月3日在全身麻醉下行右眼球摘除术,术中见眼球完整,内、外直肌均增厚变硬,视神经增粗,长约2 cm,残端受侵犯。病理检查提示眼球部转移癌(高分化鳞癌),浸润巩膜、脉络膜、视网膜、视神经及眼外(图4~6)。

图4 阴茎癌眼部转移患者眼球摘除术后组织病理学检查结果,镜下可见高中分化鳞状细胞癌组织,部分区域见角化珠和单个细胞角化浸润性生长,癌细胞包绕视神经×100 图5 阴茎癌眼部转移患者眼球摘除术后组织病理学检查结果,镜下可见巩膜、脉络膜及视神经均有癌细胞浸润×40 图6 阴茎癌眼部转移患者眼球摘除术后组织病理学检查结果,镜下可见眼内外癌细胞浸润全景图×40
讨论
阴茎鳞状细胞癌在亚洲属常见的泌尿生殖系统肿瘤,主要经淋巴管转移,也可发生血行转移,常见转移至腹股沟及盆腔血管旁淋巴结,肺部,脑及骨骼,心肌转移也有报道。几乎所有部位的恶性肿瘤均有转移至眼部的可能,原发灶主要是肺癌和乳腺癌。
本例患者在眼部转移灶出现症状前已有腹股沟、盆腔血管旁淋巴结,左大腿软组织及肺内转移,符合阴茎鳞癌转移特点,晚期其血行转移至眼部罕见。该患者增强磁共振及病理结果显示癌灶已转移至视神经、视网膜、脉络膜并突破巩膜,转移至眼外。根据脉络膜血供特点癌灶转移至左眼较多,转移至右眼少见。其眼部疼痛的原因可能与肿瘤压迫睫状神经有关。视网膜下黑色隆起考虑与肿瘤侵犯视网膜致出血有关。
本病例也提示临床医师要重视阴茎癌有眼内转移的可能,发现眼部不适,可给予眼部检查,及时发现转移灶。转移灶的治疗主要依靠原发灶的治疗,应积极控制原发灶的进展。患者人院时右眼视力丧失伴疼痛剧烈,强烈要求摘除眼球,予以右眼球摘除术,而眼球摘除只是缓解疼痛,改善生活质量,并不治疗原发病。该患者出院后,人住肿瘤科给予化疗以治疗原发病。




















