胫骨高位截骨术后软骨再生病例分析
虽然正常膝关节力线通过平台中点,但内外侧膝关节间室所承受的压力却不同,内侧平台为主要负重区。因此长年累月使用膝关节后,内侧间室软骨最先发生病变。继而炎症进一步侵袭软骨下骨,使关节间隙变窄而加重膝内翻,导致力线内移,进一步加重炎症反应,因此临床上原发性膝骨关节炎(OA)常合并膝内翻。针对此类疾病,近几年胫骨高位截骨术(HTO)成为主要的治疗方法,且短期临床效果较好,但如果内侧间室病变的软骨在治疗后无法再生,HTO的长期效果则有争议。目前为止,国内文献尚未报道HTO术后软骨再生情况,本文现报告HTO术后软骨再生1例。
临床资料
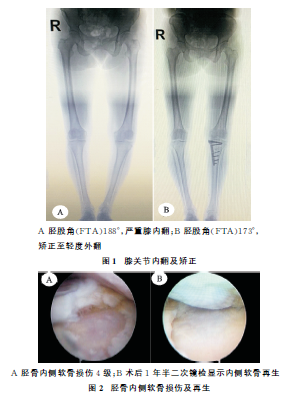
患者,女,55岁,女,2017年因“左膝关节疼痛伴活动受限4个月余”入院,诊断为原发性单侧膝关节病。查体:膝关节内侧间隙压痛,活动度为10°~125°,行走距离小于1 000m并无法下蹲及上下楼梯,HSS评分为54分,VAS疼痛评分为7分。膝MR提示内侧胫骨及股骨负重区软骨4级损伤,内侧半月板后脚2级损伤,余未见异常。膝关节正侧位及下肢全长站立位片见内侧关节间隙狭窄,膝关节内翻(图1A)。排除手术禁忌证,行膝关节镜检查并治疗术+HTO.镜下见内侧间室软骨4级损伤(图2A),术中将内翻膝矫正至轻度外翻(图1B)。2019年3月返院镜检并拆除钢板,见内侧间室软骨再生(图2B)。术前HSS评分为86分,VAS疼痛评分为1分。
讨论
1958年Jackson首次采用HTO治疗膝关节炎,经过数十年的发展,目前开式HTO因其操作方式便捷、可重复调整截骨高度及避免腓总神经损伤等优势,逐渐替代闭式HTO成为最常用的手术方式。膝OA的主要发病机制为膝关节软骨的生物力学和生物化学环境的变化。理想的膝OA治疗应使病变软骨的生物力学和生物生化环境恢复至正常水平。HTO通过改变内翻膝的关节力学,纠正力线从而转移应力分布,以降低受损内侧间室压力,起到改善关节功能、缓解疼痛的效果。
虽然多项研究表明HTO可显著改善膝关节功能及减低疼痛,并取得良好的临床效果,但这些研究的评估标准局限于临床和影像学结果。如果内侧间室病变的软骨在治疗后不能再生,HTO的长期效果则有争议。近几年,HTO结合关节镜治疗膝OA的报道逐渐增多,二次镜检亦发现部分患者软骨再生的情况。Jung等对159名HTO患者进行术后2年的二次镜检中发现,16名轻度矫正(0°或者小于0°)的患者中,软骨再生比例为75%,而矫正度数为1°~5°的患者中,98%出现软骨再生,且KSS评分结果较好。这项研究表明,即使没有结合软骨移植或其他促进软骨修复手术,适当矫正力线亦可使软骨得到再生。但是所再生的软骨似乎与自身具备的透明软骨存在较大的差异。因此结合其他辅助软骨再生的方法用于治疗膝OA,以促进软骨再生的能力。由于软骨下骨微骨折的操作简单,风险小,且疗效较好,因而更多术者推荐其作为辅助治疗。其主要原理为软骨下骨砖孔以获得新的血液供应,砖孔处被间充质干细胞所填补,从而形成新的软骨。虽然微骨折是最常用的骨髓刺激技术,但所形成的软骨质量是无法预测的。
为了使软骨再生的质量更接近透明软骨,Kim等提出使用胶原蛋白结合微骨折及HTO进行治疗,对照组为微骨折结合HTO治疗膝OA患者,二次镜检发现实验组软骨再生情况及覆盖面积明显优于对照组,且质量更接近透明软骨。而Ferruzzi等使用HTO结合自体软骨细胞移植治疗膝OA,发现临床效果显著增加,且随访过程中无膝OA的进展。Minzlaff等使用自体软骨移植结合HTO治疗严重软骨缺损膝OA患者,发现Lysholm分数从术前40分增至末次随访73分,疼痛评分从7.5下降至2.7分,8年有效率高达90.1%.最近Kim发表一篇HTO结合干细胞治疗膝OA文献,实验组为131例患者接受HTO及干细胞注射治疗,对照组为116例患者接受开式HTO治疗,研究结果发现,实验组IKDC和Lysholm评分明显优于对照组,且二次镜检中发现实验组软骨再生及覆盖面明显优于对照组。综上所述,截骨治疗膝OA并内翻膝患者,软骨再生情况令人满意,若加上软骨辅助治疗(微骨折、胶原注射、软骨移植等),则效果更佳。
总结
膝内侧OA伴内翻患者常因过早出现膝疼痛而丧失运动功能,对于年轻及爱好运动者的影响最为严重。本研究采用HTO及关节镜治疗此类患者1例,1年半后二次镜检发现损伤软骨再生,末次随访患者可重返工作。虽然此病例未行软骨修复手术(微骨折、胶原注射、软骨移植等)辅助治疗,但术后依然发现软骨再生情况,且覆盖面积较好。显然,文献回顾认为HTO结合软骨修复手术治疗此类患者能更好地使软骨再生,且临床疗效比单独HTO更好,因而建议有条件的机构可采用软骨修复方式治疗。




















