超声引导下介入治疗巨大冈下肌钙化性肌腱炎病例分析
钙化性肌腱炎系因碱性磷酸钙沉积于关节肌腱周围而引起的一种常见非创伤性疾病。肩袖为其好发部位,这其中又以冈上肌腱最为多见,而冈下肌钙化性肌腱炎在临床中并不常见。本文拟报道1则超声引导下介入治疗巨大冈下肌钙化性肌腱炎病例,以期为临床诊治冈下肌钙化性肌腱炎提供借鉴,现报告如下。
病例资料
54岁女性患者,因“左肩关节疼痛伴活动受限7d”入院。既往有磺胺类药物过敏史,余无其他特殊病史可载。查体:左肩关节皮色不红,皮温不高,局部无明显肿胀,肩关节周围广泛性压痛,以冈下肌止点处压痛最为明显,肩关节活动受限:外展70°,内旋50°,外旋不能。冈下肌激发试验阳性,空罐试验阳性。新型冠状病毒RNA检测:阴性。2020年7月2日左肩关节MRI示左肩锁关节、肱骨头示斑点、斑片状T2WI低信号,周围软组织肿胀;左肩腱袖(冈上肌腱、冈下肌肌腱)信号T2WI增高,肌纤维走行尚连续,关节腔内示少量液体积聚;诊断意见:左肩袖损伤,冈下肌钙化性肌腱炎(见图1)。
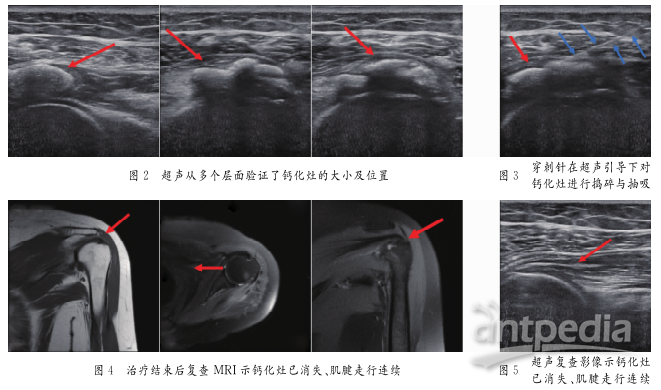
门诊医师阅片及进行体格检查后建议住院治疗,入院后查血液分析显示:白细胞10.14g/L,中性粒细胞绝对值7.83g/L,单核细胞绝对值0.66g/L,淋巴细胞百分比77.2%;查尿液分析、凝血功能、抗链O、类风湿因子等未见明显异常,高敏C反应蛋白31.12mL/L;予以药物消炎镇痛,活血通络等对症支持治疗,行关节松动术、微波、磁疗、针灸、中药熏药等综合治疗。2020年7月4日告知患者治疗必要性及相关风险,经患者签字同意后,于微创治疗室行超声引导下介入治疗。嘱患者侧卧位,患肢放置于对侧肩峰处,背对术者,暴露左侧肩胛区,选择高频探头,探头带无菌胶套探头及施术图1治疗前MRI示巨大冈下肌钙化性肌腱炎部位常规消毒后,术者持探头平行放置于肩胛冈与肱骨头交界处,缓慢向下移动,直至超声可清楚显示肱骨头、肩关节后盂唇以及钙化灶等结构(见图2)。超声引导下介入治疗(见图3)。
准确定位钙化灶后,采用平面内进针法,尽量使针身与探头垂直,投影屏显示针尖到达目标部位后,术者利用注射针头对钙化灶捣碎、抽吸,然后向病变部位注射入镇痛复合溶液4mL(曲安奈德混悬液1mL+2%利多卡因3mL),术后拔出穿刺针,穿刺点压迫止血,冰敷5min。次日起继续行关节松动术、微波等综合治疗,并于2020年7月8日再次在超声引导下对钙化灶进行抽吸并注射复合镇痛溶液。2020年7月10日超声复查可见冈下肌巨大钙化灶已基本消失。患者诉左肩关节疼痛及活动受限较前明显好转。2020年7月16日复查左肩关节MRI示:超声引导下左肩关节扩张术后复查:左肩腱袖(冈上肌腱、冈下肌腱、肩胛下肌腱)信号T2WI增高,肌纤维走行尚连续,冈下肌肿胀、模糊,较前好转(2020年7月2日),左侧肱骨头附着点下见小片状、囊状T1WI低、T2WI压脂高信号灶,前片所示肱骨大结节外侧缘T2WI低、T1WI低信号结节影已未见。肩关节腔内示少量液体积聚。诊断结论:(1)左肩袖损伤可能性大;(2)左侧冈下肌肿胀较前好转,肱骨头少许骨髓水肿(见图4)。超声复查见图5。2020年7月17日查房,患者诉左肩部疼痛基本消失,关节活动基本恢复正常。专科情况:左肩关节皮色不红,皮温不高,局部无明显肿胀,肩关节周围未见明显压痛,肩关节活动度:外展130°,内旋50°,外旋45°;冈下肌激发试验阴性,空罐试验阴性。
讨论
肩袖钙化性肌腱炎好发于30~50岁的青中年人群,发病率为2.7%~22%,其中以女性患者居多,冈上肌腱是最易受累的部位(可达90%)。而本例患者钙化灶位于冈下肌腱处,且钙化灶周径达13.17mm×20.77mm,实属罕见。影像学检查对于钙化性肌腱炎具有重要的诊断意义,在本例中患者左肩关节MRI显示:左肩锁关节、肱骨头示斑点、斑片状T1WI低信号,这与相关文献报道的钙化性肌腱炎MRI成像特点高度一致。当前对于钙化性肌腱炎的发病机制尚未有较为统一的认识。潜在的致病因素可能包括局部的缺血缺氧、慢性劳损以及应力集中等。目前较为统一的观点是根据钙化性肌腱炎的病理特点可将其分为四期:钙化前期、钙化期、吸收期和钙化后期。钙化前期以肌腱的纤维软骨性化生为特点;而钙化期则以钙盐沉积为主要病理特征;吸收期则主要涉及巨噬细胞和多核细胞对钙化物的吸收,此期常可出现剧烈疼痛及活动严重受限;钙化后期主要是成纤维细胞重塑肌腱的过程。文献报道根据钙化灶直径大小将其分为三型:<5mm:小型,5~15mm:中型,>15mm:大型。而Farin则依据钙化灶在超声下形态将其分为:Ⅰ型,单一巨大钙化灶;Ⅱ型,多发小型钙化灶;Ⅲ型,少量小型钙化灶。本例患者应属于巨大型钙化灶,疼痛剧烈,活动严重受限,故我们认为其属于吸收期。当前对于钙化性肌腱炎主要以保守治疗为主,包括口服非甾体类抗炎药、体外冲击波治疗、肩峰下穿刺封闭治疗以及超声引导下钙化灶的捣碎与抽取等。在本次治疗中,我们以超声为引导,实现了对钙化灶的精确定位,从而保证了穿刺针始终在病变局部,避免了对周围肌腱组织的过度损伤,并且在治疗过程中,我们可以对钙化灶的捣碎与抽吸进行实时监测。为减轻患者疼痛,在对钙化灶进行捣碎和抽取后,我们向钙化灶内注射入镇痛复合溶液4mL(曲安奈德混悬液1mL+2%利多卡因3mL)。
研究表明温生理盐水、透明质酸、乙酸离子等也可作为常规备选药物。对于经保守治疗无效或效果不明显的患者,关节镜下钙化灶清除术不失为一种较好的选择,然而对于钙化灶是否需要完全清理干净以及是否需要进行肌腱的缝合修复说法不一。例如Maier等认为沉积的钙化物是一种炎症介质,如若不清除干净,炎症反应将继续进行,从而影响手术效果。另有学者认为残存的钙化灶可完全由人体自我吸收,一味追求彻底清除钙化灶,不仅加重了患者的痛苦而且肌腱损伤更加严重。El Shewy等认为如果肩袖伴有明显的退行性改变,则往往需要在钙化灶清除后进行肩袖修复,我国学者袁毅认为肩袖破损大于1.0cm者,均需进行肌腱缝合修复。Porcellini等认为钙化灶完全清除后,应根据肩袖缺损的大小给予肩袖缝合,这有利于预防肌腱的再次损伤断裂。而Jerosch等提出钙化灶必须完全清除,但是受损的肩袖无需进行修复。在此次治疗中,我们既未对钙化灶进行完全清除,也未对损伤的肩袖进行修复。患者在住院两周后症状即明显改善,要求出院,因此其长期效果有待进一步随访观察。随着影像学技术的不断进步,对于治疗部位的选择也越来越精确,肌骨超声是近些年来逐渐兴起的一种新型诊疗手段,相较于X线、CT、MRI等,超声优势明显,其不仅可以准确的定位病灶,而且不具有放射性等副作用,可反复多次进行,其实时动态成像的特点也可以帮助我们识别重要的神经、血管等结构从而避免造成不必要的损伤。冈下肌钙化性肌腱炎在肩关节钙化性肌腱炎中非常少见,钙化灶>20mm的更是罕见。通过超声引导下介入治疗可有效缓解患者疼痛以及改善患者关节活动度。
-
焦点事件

-
精英视角

-
焦点事件